Mocznica u kota jest stanem zagrażającym życiu, a charakteryzuje się gromadzeniem toksycznych substancji we krwi.

Twój kot zachorował.
Dość ciężko, jak twierdzi weterynarz.
Z tego, co zrozumiałeś, lekarz mówił o jakiejś mocznicy i jej związku z nerkami.
Trudno Ci uwierzyć, że ten nieprzyjemny zapach z pyszczka Twojego pupila wynika z choroby nerek… przecież do tej pory kompletnie nic się nie działo, nie było żadnych objawów.
Kot zachowywał się jak zwykle, jadł, pił, może ciut więcej sikał.
Więc skąd nagle ta mocznica? Brrr… już sama nazwa budzi strach.
Nie, to na pewno jest jakieś nieporozumienie. Pewnie zwykłe problemy z zębami, które szybko będzie można wyleczyć….
Niestety. Mocznica to stan, który dotyka wiele kotów (psów także, jednak w tym opracowaniu skupiam się na kotowatych), a który rzeczywiście wymaga natychmiastowej reakcji, może bowiem doprowadzić do śmierci.
Tu nie ma czasu do stracenia, w przypadku stwierdzenia mocznicy działać trzeba szybko.
Tylko co należy zrobić? Jak pomóc kotu? Jak sprawić, by poczuł się lepiej?
No i najważniejsze – jakie ma szanse na wyzdrowienie? Czy w ogóle uda się go uratować?
Te i wiele innych wątpliwości postaram się rozwiać w poniższym artykule.
Nie będzie to łatwe, ponieważ, pomimo ogromnego postępu, jaki osiągnięto w weterynarii w zakresie leczenia chorób nerek u kotów, nadal mnóstwo pytań pozostaje bez odpowiedzi.
Nad wieloma przypadkami w dalszym ciągu pochylamy się ze smutnymi twarzami i współczującym tonem informujemy opiekunów, że nic już nie jesteśmy w stanie zrobić…
I z ogromnym smutkiem stwierdzam, że wciąż jeszcze zbyt wiele kocich istnień gaśnie, ponieważ niewydolność nerek kolejny raz zebrała swoje żniwo.
Zapraszam do zapoznania się z tym z artykułem. Przekaz skierowany jest do wszystkich opiekunów kotów – zarówno tych, którzy szukają odpowiedzi na dręczące ich pytania, ponieważ właśnie dowiedzieli się o chorobie swojego pupila, ale także do tych, którzy po prostu chcą poszerzyć swoją wiedzę.
Wbrew wszelkim statystykom łudzę się nadzieją, że ta druga grupa Czytelników będzie jednak liczniejsza.
By rozpocząć nasze rozważania na temat mocznicy u kotów oraz jej koszmarnych konsekwencji, warto najpierw przypatrzeć się mechanizmom jej powstawania.
Nie obejdzie się jednak od przynajmniej pobieżnego “liźnięcia” (lub przypomnienia sobie) wiedzy z anatomii oraz fizjologii nerek, ponieważ to właśnie tu wszystko się zaczyna.
Na początku była woda…
Wyobraź sobie, że jesteś życiodajną wodą 🙂
Tak, dosłownie.
Stanowisz kryształowo czysty H2O, nalany do miseczki Twojego pupila.
Kociak właśnie przystępuje do picia.
Czujesz jego szorstki język, z każdym łykiem przepływasz coraz dalej – do gardła, przełyku, w końcu – wraz ze swoimi siostrami cząsteczkami wody – lądujesz w żołądku.
Tu część z was (około 1/5 wypitej wody) ulegnie wchłonięciu; reszta wymieszana z pokarmem i sokami trawiennymi – popłynie dalej – aż do okrężnicy, która stanowi największą fabrykę odzyskiwania wody w ustroju.
Niezależnie jednak od miejsca wchłaniania, ostatecznie trafisz do wnętrza naczyń krwionośnych.
I teraz rozpocznie się twoja przygoda.
Zostajesz właśnie wcielony do jednego z najważniejszych układów w organizmie – stanowisz składnik krwi, a właściwie jej płynnej frakcji, zwanej osoczem.
Oprócz Ciebie znajdują się w nim jeszcze inne elementy, jak:
- białka, między innymi:
- albuminy,
- globuliny,
- związki chemiczne, np. cukry proste,
- i bardzo ważne jony:
- sodu,
- potasu,
- magnezu,
- wapnia,
- fosforany,
- chlorki.
Niezłe towarzystwo, prawda?
Ale to Ciebie jest tu najwięcej, ponieważ pełnisz bardzo ważne funkcje: musisz dostarczyć te wszystkie niezbędne składniki do każdej – najmniejszej nawet komórki w ciele kota.
Mało tego, twoim obowiązkiem również jest przetransportowanie ich nadmiaru, a także innych – zbędnych lub szkodliwych – produktów przemiany materii do najwspanialszego systemu filtracyjnego, jakim są nerki.
I robisz to.
W każdej minucie życia Twojego pupila przez jego nerki przepływa ogrom krwi, niosącej ze sobą bogactwo substancji i związków mineralnych.
Ta wymiana składników, określana mianem filtracji kłębuszkowej nie jest żadną magiczną, niepojętą sztuczką, a procesem, podporządkowanym prawom chemicznym i fizycznym.
Krew, dopływająca do najmniejszych naczyń krwionośnych, ulega filtracji.
Jako główny składnik osocza znajdujesz się właśnie w nefronie – podstawowej jednostce czynnościowej nerki.
Zbudowany jest on z gęstej sieci drobniutkich naczyń włosowatych kształtem przypominających pąk, które na podobieństwo kielicha otula specjalna torebka.
Zaczyna się proces filtracji.
Ponieważ w tak drobnych strukturach naczyniowych panuje dość wysokie ciśnienie, zostajesz jako osocze biernie “wypchnięty” z naczyń do kielichowatej struktury torebki Bowmana i od tej pory stajesz się moczem pierwotnym.
Składasz się teraz z:
- wody,
- jonów Na+, K+, Ca2+,
- glukozy,
- aminokwasów,
- mocznika.
Stężenie tych substancji jest zbliżone do ich stężenia w osoczu, a do przesączu przefiltrowaniu ulega około 20% osocza przepływającego przez nerkę.
Następnie płyniesz dalej – do skomplikowanego układu kanalików nerkowych, gdzie dzięki mechanizmom resorpcji zwrotnej oraz sekrecji zostaniesz przekształcony w mocz ostateczny.
Resorpcja zwrotna zabezpiecza organizm przed utratą zbyt dużej ilości wody, dzięki temu zapewnia równowagę wodno – elektrolitową.
W czasie tego procesu powstawania moczu ostatecznego, zwrócisz do krwi glukozę i aminokwasy.
Wchłonięciu zwrotnemu ulegną także jony sodu, potasu, chlorków oraz witaminy.
Cały ten proces powstawania moczu ostatecznego regulowany jest w taki sposób, by z organizmu nie zostało wydalone nic, co jest mu potrzebne do prawidłowego funkcjonowania.
Z drugiej strony mocz zabiera ze sobą to, co mogłoby zaszkodzić.
Organizm to sprytna bestia i jeśli coś niepokojącego dzieje się na jego terenie, błyskawicznie uruchamia mechanizmy, które mają za zadanie przywrócić prawidłowe funkcjonowanie narządów.
Angażuje szereg układów (między innymi układ hormonalny, krążenia, nerwowy), które mają za zadanie stać na straży zdrowia.
I oto – po skomplikowanej wędrówce przez struktury nerki – z moczu pierwotnego wchłonięciu uległo 99% wody, 70% sodu i wapnia, 100% potasu, aktywnemu wchłonięciu uległa także glukoza, moczany, fosforany.
Jako mocz ostateczny zabierasz ze sobą:
- mocznik,
- sole mineralne,
- składniki żółciowe,
- zbędne produkty przemiany materii,
- toksyny,
- ewentualne metabolity leków,
- jony sodu, potasu, wodorowe oraz oczywiście wodę.
W takiej postaci spływasz do moczowodów, a stąd dostajesz się do pęcherza moczowego.
Dalej już wiadomo 🙂
Tak w wielkim w skrócie wygląda powstawanie moczu.
To szeroko zakrojone przedsięwzięcie, od powodzenia którego zależy zdrowie, a nawet życie Twojego kota.
A wszystko zaczyna się od wody… Celowo zwracam uwagę na jej rolę w procesach metabolicznych, ponieważ to właśnie woda okaże się później największym błogosławieństwem dla cierpiącego na mocznicę zwierzęcia.
Jednakże rola nerek, to nie tylko filtrowanie krwi.
To cała gama współzależności i funkcji, bez których niemożliwe byłoby istnienie skomplikowanych organizmów.
W sytuacji, gdy nerki zaczynają chorować, odbija się to niemal na całym ustroju.
Zmiany te początkowo są słabo nasilone i trudno je zauważyć zwłaszcza, że nerki posiadają ogromne możliwości kompensacyjne.
Jednak w sytuacji, gdy dochodzi do ich niewydolności i pojawienia się mocznicy, to z całą pewnością zaburzeniu uległo wcześniej wiele innych funkcji.
Zobaczmy zatem, jakie obowiązki spoczywają na tych dwóch niepozornych, fasolowatego kształtu narządach.
Funkcje nerek
Usuwanie wraz z moczem szkodliwych produktów przemiany materii.
Kocia nerka zawiera około 190 000 czynnych nefronów.
Dzięki procesom, odbywającym się na ich terenie możliwe jest usuwanie z moczem końcowych produktów przemiany materii, takich jak mocznik, kreatynina, kwas moczowych, substancji nadmiernie spożywanych oraz wielu innych.
W sytuacji, gdy nerki z jakichś przyczyn odmawiają posłuszeństwa, funkcja ta ulega zaburzeniu – dochodzi do gromadzenia się szkodliwych i/lub toksycznych produktów, które zatruwają organizm, dając jawne objawy azotemii, a nawet mocznicy.
Zatrzymywanie składników niezbędnych dla organizmu, które dostały się do moczu pierwotnego.
Niezmiernie ważna funkcja nerek.
Dzięki możliwości odzyskiwania istotnych składników z moczu pierwotnego, nie dochodzi do wypłukiwania organizmu z cennych produktów.
Jednakże zdarzają się choroby, podczas których nerki nie zagęszczają moczu w prawidłowy sposób.
Należą tu różnego tła choroby nerek (ich śródmiąższowe zapalnie, niewydolność nerek, moczówka prosta nerkowa) lub też zaburzenia hormonalne (np. choroba Cushinga, moczówka prosta ośrodkowa). Taki stan jest bardzo groźny dla życia i musi być leczony, w przeciwnym razie dojdzie do śmierci zwierzęcia.
Regulacja objętości płynów ustrojowych i osmolarności.
U jej podstaw leżą procesy rozcieńczania i zagęszczania moczu w nerkach.
Wypijanie wody przez zwierzęta, a także jej zawartość w pokarmach, bywa bardzo zmienna, a mimo to całkowita zawartość płynów w organizmie oscyluje wokół pewnych wartości optymalnych.
Jak to jest możliwe, że niezależnie od tego, ile kot wypije objętość płynów ustrojowych oraz ich stężenie nie zmienia się zasadniczo?
Otóż, w dużym stopniu odpowiedzialne za to są właśnie nerki oraz ich zdolność do zagęszczania lub rozcieńczania moczu.
Odpowiadają one na osmolarność wyjściową moczu pierwotnego i uruchamiając odpowiednie mechanizmy, doprowadzają do jego zagęszczenia lub rozcieńczenia.
Fenomenalne jest, iż w trakcie tego procesu nie dochodzi do zakłócenia ich podstawowej czynności wydalniczej:
końcowe produkty przemiany materii oraz inne substancje, występujące w nadmiarze w ustroju są wydalane zawsze w odpowiedniej ilości – ale – zależnie od spożytej wody – w jej mniejszej lub większej objętości (dając tym samym mocz zagęszczony lub rozcieńczony).
Tak się dzieje w warunkach zdrowia.
W sytuacji, gdy ta funkcja nerek ulega zaburzeniu (np. przy niewydolności nerek, moczówce prostej) dochodzi do rozchwiania równowagi wodnej w organizmie i pojawiają się tego ciężkie konsekwencje (obrzęki, obciążenie serca, nadciśnienie itp.)
Wpływ na ciśnienie tętnicze krwi (układ renina – angiotensyna – aldosteron).
Nerki odgrywają kluczową rolę w regulacji ciśnienia tętniczego, stanowiąc punkt wyjścia układu renina – angiotensyna – aldosteron.
W wyniku obniżenia ciśnienia krwi uwalniają one reninę, katalizującą przemianę angiotensynogenu w angiotensynę, która z kolei prowadzi do zwężenia naczyń krwionośnych (dość szybko podnosząc ciśnienie), a następnie przez wiele godzin pobudza korę nadnerczy do wydzielania aldosteronu.
Ten ostatni z kolei poprzez swój wpływ na zatrzymywanie sodu w organizmie utrzymuje prawidłową objętość wewnątrznaczyniową.
Wydzielanie reniny jest hamowane w momencie, gdy ciśnienie tętnicze wzrasta.
Wpływ na prawidłową erytropoezę (produkcja erytropoetyny).
Erytropoetyna jest wytwarzana głównie w nerkach.
Jest ona hormonem niezbędnym do procesu erytropoezy czyli produkcji czerwonych krwinek (erytrocytów).
Głównym bodźcem pobudzającym do syntezy i wydzielania tego hormonu jest zmniejszenie ciśnienia parcjalnego tlenu w komórkach.
W przypadku niewydolności nerek i niedoboru tego hormonu u chorego kociaka dochodzi do niedokrwistości.
Wpływ na równowagę kwasowo – zasadową (pH krwi) dzięki możliwości zakwaszania moczu.
Rola nerek w utrzymywaniu równowagi kwasowo – zasadowej polega na wydalaniu jonów H+ i regulacji w osoczu jonów HCO3.
Procesy resorpcji jonów wodorowęglanowych oraz sekrecji jonów wodorowych są ze sobą ściśle powiązane. Przy diecie zawierającej znaczne ilości białka, w wyniku jego metabolizmu powstaje nadmiar kwasów (jonów wodorowych) w stosunku do zasad.
Ponieważ stężenie jonów H+ w płynach ustrojowych jest ściśle kontrolowane i może wykazywać tylko minimalne wahania wokół wielkości prawidłowych (pH krwi u kota: 7,24 – 7,40), a tylko nerki mają zdolność usuwania jonu wodorowego na zewnątrz organizmu, tak więc cały nadmiar kwasów wydalany jest w moczu.
W przypadku wielu schorzeń w organizmie może dochodzić do zaburzenia równowagi kwasowo – zasadowej.
Wpływ na układ kostny przez produkcję aktywnych postaci witaminy D3.
Aktywna witamina D3 nie działa bezpośrednio na tworzenie kości, ale wzmaga wchłanianie wapnia i fosforanów, co ułatwia mineralizację kości.
1,25 dihydroksycholekalcyferol jest potężnym regulatorem gospodarki wapniowej ustroju, a miejscem jego ostatecznego powstawania jest właśnie nerka.
Jak widać, dość duża odpowiedzialność spoczywa na nerkach.
Mimo tylu pełnionych funkcji oraz współzależności, bardzo dobrze radzą sobie z powierzonymi im zadaniami.
Zdarza się jednak (u kotów dużo częściej niż u psów), że dochodzi do niewydolności nerek.
W sytuacjach zaawansowanych pojawia się mocznica, której mechanizm – w świetle przytoczonych wyżej informacji – będzie teraz łatwiejszy do zrozumienia.
Co to jest mocznica?
Mocznica (uremia) nie jest ani chorobą, ani objawem.Mocznica to zespół zmian klinicznych oraz laboratoryjnych, które wynikają z niewydolności nerek.
Jest to zatem cały zestaw objawów klinicznych oraz zaburzeń wielonarządowych, wywołanych upośledzeniem podstawowych funkcji nerek.

Nerki przestają być zdolne do pełnienia ich funkcji wydzielniczej, hormonalnej i metabolicznej w stopniu wystarczającym na zapotrzebowanie organizmu, wskutek czego szkodliwe “odpady” zamiast być usuwane wraz z moczem, gromadzą się we krwi, powodując pojawienie się klinicznych objawów zatrucia.
Takie przedstawienie sprawy implikuje konieczność natychmiastowego leczenia oraz przeciwdziałania jej skutkom.
Azotemia
Pojęcie mocznica często mylone jest z azotemią.
Stan azotemii oznacza wzrost stężenia we krwi azotowych niebiałkowych produktów przemiany materii (sztandarowymi ich przykładami jest mocznik i kreatynina).
Ze względu na różne jej przyczyny, wyróżnia się:
Azotemię przednerkową
Do azotemii przednerkowej dochodzi na skutek nieprawidłowego ciśnienia krwi, przepływającej przez nerki.
Ponieważ krew nie przepływa w wystarczającej objętości przez nerki, szkodliwe produkty azotowe nie są usuwane.
Wyprodukowany mocz ma wysoki ciężar właściwy (ze względu na próby oszczędzania wody).
Obniżenie przepływu może wynikać z wielu przyczyn, najczęściej jednak swoje źródło ma w gwałtownym spadku objętości krwi krążącej.
Dzieje się tak na przykład w wyniku:
- krwotoku,
- wstrząsu,
- zastoinowej niewydolności serca,
- niewydolności kory nadnerczy,
- zwężeniu tętnicy nerkowej.
Rzadko się zdarza, by nasilenie azotemii przednerkowej było tak znaczne, by wywołać mocznicę.
Początkowo nefrony nie są uszkodzone, dzięki czemu możliwy jest szybki powrót do funkcji po przywróceniu odpowiedniej perfuzji.
Azotemia przednerkowa jest szybko odwracalna po opanowaniu zaburzenia ją wywołującego.
Niestety, przy braku wczesnej interwencji może ona doprowadzić do trwałego uszkodzenia nerek.
W takiej sytuacji, jeśli pacjent pozostaje uremiczny po skorygowaniu przyczyn przednerkowej azotemii, powinien być on szybko oceniony pod kątem występowania nerkowych lub zanerkowych przyczyn azotemii.
Azotemię nerkową
Azotemia nerkowa to najczęstsza bodaj forma, przy której nagromadzenia niebiałkowych azotowych substancji we krwi wynika z niewydolności nerek.
To właśnie ten rodzaj azotemii zwykle doprowadza do mocznicy – czyli stanu jeszcze poważniejszego i bardziej niebezpiecznego.
Jest skutkiem uszkodzenia miąższu nerek, a pojawia się m.in. w takich stanach chorobowych, jak:
- niewydolność nerek,
- kłębuszkowe zapalenie nerek,
- wielotorbielowatość nerek.
Uszkodzenie może być odwracalne lub nieodwracalne, a dotyczy:
- kłębuszków nerkowych,
- kanalików,
- tkanki śródmiąższowej,
- naczyń nerkowych.
Chore nerki nie są wstanie zagęszczać ani rozcieńczać moczu, czego skutkiem jest ciężar właściwy moczu zbliżony do gęstości osocza (określane jest to mianem izostenurii).
Azotemię zanerkową
Azotemia zanerkowa wynika z niedrożności lub nawet przerwania ciągłości dróg wyprowadzających mocz.
Jakakolwiek blokada w odpływie moczu, znajdująca się poniżej nerek (na odcinku od miedniczek nerkowych do cewki moczowej) skutkuje rozwojem azotemii zanerkowej.
U kotów zdarza się najczęściej w rezultacie kamicy moczowej, kiedy dochodzi do zamknięcia światła moczowodu lub cewki moczowej przez kamień.
W wielkim skrócie można powiedzieć, że mocz “wycieka” do otaczających tkanek i jest ponownie wchłaniany.
Ten rodzaj azotemii również może zostać odwrócony pod warunkiem szybkiego udrożnienia dróg moczowych (np. poprzez założenie cewnika i zadbanie o dalszy prawidłowy pasaż moczu) lub dzięki zabiegowi chirurgicznemu (w przypadku pęknięcia pęcherza moczowego lub perforacji cewki moczowej).
Jeśli kryzys nie jest w porę opanowany, azotemia zanerkowa może doprowadzić do niewydolności nerek.
Azotemia jest zatem stanem, przy którym dochodzi do nagromadzenia się substancji toksycznych we krwi; nie jest jeszcze mocznicą, raczej jej przedsionkiem.
Jest zaledwie ogniwem całego łańcucha zaburzeń metabolicznych i hormonalnych, prowadzących do mocznicy. Reasumując: nie u wszystkich kotów z azotemią rozwija się od razu uremia; ale wszystkim kotom “mocznicowym” zawsze towarzyszy azotemia.
Przyczyny mocznicy

Najczęstszą przyczyną mocznicy jest zaawansowana, przewlekła niewydolność nerek, choć zdarza się, że towarzyszy ona ostrej niewydolności nerek, niedrożności dróg moczowych lub też przerwania ich ciągłości.
Zawsze powinno się dążyć do ustalenia głównej przyczyny mocznicy u kota w celu wprowadzenia optymalnego leczenia i ustalenia rokowania.
Pierwszą podstawową sprawą, jaką należy ustalić jest to, czy mocznica jest wywołana niewydolnością nerek, czy innymi, nienerkowymi przyczynami (np. niedrożnością cewki moczowej).
Jeśli mocznica jest pochodzenia nerkowego – należy ustalić, czy ma ona charakter ostry, czy przewlekły.
Od tego zależy ustalenie dalszej diagnostyki, leczenia oraz prognozowania.
Przyczyny mocznicy oraz stany kliniczne do nich doprowadzające znajdziesz drogi Czytelniku w dalszej części artykułu.
Przewlekła niewydolność nerek
- zaawansowane śródmiąższowe zapalenie nerek;
- zawał nerki;
- niewydolność zastoinowa serca;
- rodzinna dysplazja nerek;
- hiperkalcemia;
- obustronny chłoniak lub rak nerek;
- amyloidoza nerek;
- czasami kłębuszkowe zapalenie nerek (np. kłębuszkowe zapalenie z tworzeniem się kompleksów immunologicznych);
- odmiedniczkowe zapalenie nerek;
- nadmierna podaż witaminy D, prowadzi do hiperwitaminozy D (skutkuje ona hiperkalcemią);
- przedawkowanie leków cytotoksycznych (np. doxorubicyny) lub niesterydowych leków przeciwzapalnych.
Ostra niewydolność nerek
- wstrząs anafilaktyczny;
- wstrząs septyczny;
- niedoczynność kory nadnerczy, prowadzi do wstrząsu hypowolemicznego;
- głębokie znieczulenie, któremu z reguły towarzyszy znaczny spadek ciśnienia krwi, skutkiem czego bywa niedokrwienie nerek;
- spożycie glikolu etylenowego;
- spożycie pewnych gatunków lilii;
- uraz nerki;
- wstrząs krwotoczny.
Niedrożność dróg wyprowadzających mocz
- choroby metaboliczne, które prowadzić mogą do tworzenia się kamieni moczowych;
- rak z nabłonka przejściowego cewki moczowej lub pęcherza moczowego;
- błędy podczas zabiegów chirurgicznych (podwiązanie moczowodów podczas zabiegu sterylizacji kotek).
Zatrzymanie moczu
- rozerwanie pęcherza moczowego (np. pourazowe);
- oderwanie lub rozerwanie moczowodu lub cewki moczowej.
Jak dochodzi do rozwoju mocznicy?

Wróćmy na chwilę do czynności kłębuszków nerkowych.
Wiemy, że są one miejscem w nefronie, w którym tworzy się mocz pierwotny.
W kanalikach natomiast dochodzi do zwrotnego wchłaniania wody oraz substancji w niej rozpuszczonych (w zależności do potrzeb organizmu).
Jeśli więc wystarczająca ilość kanalików nerkowych funkcjonuje prawidłowo, mocz może być w znacznym stopniu zagęszczany lub rozrzedzany.
Wielkością opisującą zdolność wydalniczą nerek jest stopień filtracji kłębuszkowej (GFR – glomerular filtration rate).
Jeśli GFR jest niewystarczający, dochodzi do gromadzenia się azotowych produktów przemiany materii w organizmie.
Zobaczmy teraz, w jaki sposób postępujące uszkodzenie nerek prowadzi do upośledzenia zagęszczania moczu, następnie azotemii, a w końcu do mocznicy.
U zdrowego zwierzęcia występuje dużo więcej czynnych nefronów, niż jest to konieczne do zachowania prawidłowych funkcji zagęszczania i rozrzedzania moczu.
U takiego kota nerki działają w stu procentach: mają one bardzo dobre zdolności do zagęszczania moczu, wszelkie odpady w postaci azotowych niebiałkowych produktów przemiany materii są sprawnie usuwane z organizmu.
W sytuacji, gdy dochodzi do uszkodzenia nerek może zacząć rozwijać się choroba.
W stadium I przewlekłej choroby nerek nie dochodzi jeszcze do upośledzenia zagęszczania moczu; dzięki rezerwie “nadprogramowych” nefronów szkodliwe produkty przemiany materii jeszcze nie gromadzą się w organizmie. Zwierzę nie wykazuje objawów klinicznych niewydolności nerek.
Jednakże negatywny czynnik w dalszym ciągu oddziałuje na nerki, prowadząc do ich dysfunkcji.
Czynność nerek jest już upośledzona, a ich uszkodzenie jest wystarczające, by doprowadzić do utraty rezerwy nerek.
Jeszcze nie dochodzi do aztoemii, chociaż zdolność organizmu do samodzielnego wyrównania odwodnienia jest już ograniczona.
W tym stadium (określanego jako stadium I do wczesnego stadium III przewlekłej choroby nerek wg IRIS) obecnych jest już tylko około 33% działających nefronów.
Jeśli stopień filtracji kłębuszkowej oraz ilość czynnych nefronów spadną poniżej 1/3 wartości prawidłowych, dochodzi do ograniczenia zdolności zagęszczania moczu.
W wyniku dalszego uszkadzania nerek pojawia się ich wczesna niewydolność.
W późnym stadium II przewlekłej choroby nerek (wg IRIS) upośledzenie funkcji nefronów osiągnęło już taki stan, że mocz nie może być już zagęszczany ani rozrzedzany.
Stopień filtracji kłębuszkowej osiąga wartość 25%.
Skutkiem tego jest gromadzenie we krwi szkodliwych produktów azotowych – dochodzi do rozwoju azotemii.
W dalszych stadiach przewlekłej choroby nerek (III i IV) uszkodzenie nerek osiągnęło już taki stan, że gromadzące się w organizmie szkodliwe produkty przemiany materii oraz ich niekorzystne konsekwencje metaboliczne prowadzą do pojawienia się charakterystycznych objawów.
Dopiero teraz możemy mówić o mocznicy.
U pacjentów z mocznicą stopień filtracji kłębuszkowej wynosi często mniej niż 10%.
Za wystąpienie objawów klinicznych uremii w większości przypadków odpowiadają tzw. toksyny mocznicowe, obecne w nadmiarze we krwi.
Wciąż jeszcze za głównych winowajców mocznicy uznaje się mocznik i kreatyninę, ale substancji, odpowiedzialnych za pojawienie się objawów jest dużo więcej.
Nawet nieszkodliwe związki czy substancje, które – w normalnych warunkach są organizmowi potrzebne (np. parathormon, insulina), gromadzące się w zbyt dużych stężeniach we krwi wywołują efekt toksyczny na organizm.
I to one wszystkie razem powinny być traktowane jako jedna wielka toksyna, wpływająca na funkcje organizmu.
Należą tu między innymi:
- Mocznik – wywołujący u zwierzęcia osłabienie, brak łaknienia, wymioty, nietolerancję glukozy, zaburzenia hemostazy.
- Związki guanidyny, które prowadzą do utraty masy ciała i zaburzenia funkcji płytek. Możemy wśród nich wyróżnić:
- guanidynę;
- dimetylguanidynę;
- kreatyninę;
- kreatynę;
- kwas guanidynooctowy;
- kwas guanidynobursztynowy.
- Aminy alifatyczne, odpowiedzialne między innymi za cuchnący, “mocznicowy” zapach z jamy usntej oraz objawy encefalopatii:
- dimetylamina;
- trimetylamina.
- Poliaminy (spermina, spermidyna), które ograniczają proces powstawania czerwonych krwinek.
- “Cząsteczki pośrednie” – słabo poznane, wykazują prawdopodobny szkodliwy wpływ na organizm (nazwane tak ze względu na określoną reakcję na dializę otrzewnową).
- Peptydy i hormony polipeptydowe:
- Parathormon – powoduje osteodystrofię, nefrotoksyczność, kardiotoksyczność, osłabia erytropoezę. Gromadzi się on w organizmie w wyniku reakcji ustroju na zatrzymanie fosforu.
- Insulina – zbyt wysoki poziom insuliny we krwi może prowadzić do wyczerpania zasobów komórek wysp trzustkowych i rozwoju cukrzycy;
- Glukagon, a także hormon wzrostu – powodują oporność na insulinę (prowadząc do nietolerancji glukozy).
- Gastryna – jej nadmiar przyczynia się do zapalenia żołądka (wskutek czego pojawiają się wymioty, biegunka, brak apetytu czy mdłości).
- Mioinozytol – wywołuje neuropatie.
- Rybonukleaza – upośledza erytropoezę, osłabia proliferację komórek.
- Cykliczny monofosforan adenozyny (cAMP) prowadzi do zaburzenia funkcji płytek.
- Pochodne aminokwasów aromatycznych (tryptofanu, tyrozyny, fenyloalaniny) – powodują spadek apetytu.
Bardzo długa jest lista zaburzeń doprowadzających do mocznicy, a jeszcze dłuższy wydaje się być spis wszystkich objawów i konsekwencji metabolicznych, które jej towarzyszą.
Nie ma chyba układu w organizmie, który byłby obojętny wobec działania trucizn, gromadzących się w trakcie rozwoju azotemii.
Mocznicę najlepiej rozpatrywać jest w kategoriach zatrucia, ponieważ rzeczywiście jest to stan, w którym substancje toksyczne nagromadzone we krwi wpływają szkodliwie na poszczególne narządy i układy, doprowadzając do ich dysfunkcji.
Skoro więc zatrucie mocznicowe ma tak szeroki “zasięg”, obszerny jest także zestaw objawów oraz stanów klinicznych, które się w jego przebiegu zamanifestują.
Nie wszystkie pojawią się u Twojego kota, jeśli jednak zauważysz któreś z nich, koniecznie skonsultuj się z lekarzem weterynarii.
Większość symptomów jest odwracalna, a – przy szybkim i odpowiednio dobranym leczeniu – jest duża szansa, by pomóc kotu.
Mocznica u kota objawy

Zaburzenia równowagi wodnej, elektrolitowej oraz biochemicznej
Poliuria/polidypsja
Poliuria – zwiększone oddawanie moczu /polidypsja – zwiększone pragnienie.
Koty z mocznicą mogą wykazywać zwiększone pragnienie oraz oddawanie moczu.
Polidypsja przy dysfunkcji nerek jest skutkiem wzrostu ilości oddawania moczu – ponieważ nerki nie zagęszczają odpowiednio, znaczne ilości wody i elektrolitów tracone są podczas każdej mikcji.
Zwierzę próbuje nadrobić straty i uniknąć odwodnienia, wypijając większe ilości wody.
Zbyt wysoki poziom wapnia również może prowadzić do polidypsji.
Czasem przy zaawansowanej mocznicy, w przebiegu której dochodzi do nadkwaśności żołądka, zwierzę wypija więcej wody, chcąc sobie ulżyć i zwykle – bezpośrednio potem – wymiotuje.
Jednak wypicie płynu pomaga tylko na chwilę.
Odwodnienie
Odwodnienie – jako skutek wielomoczu, a także konsekwencja azotemii.
U kotów z mocznicą dochodzi do odwodnienia w wyniku dużych strat, związanych ze zwiększonym oddawaniem moczu.
Nerki nie zagęszczają moczu odpowiednio, w związku z tym dochodzi do masywnych strat wody i elektrolitów.
Początkowo kot pije więcej, jednak im bardziej bilans wodny ulega zaburzeniu, tym ogrzej kot się czuje.
Odwodniony kot przestaje jeść, co dodatkowo pogłębia ten stan (w pokarmie jest pewna ilość wody).
Azotemia
Azotemia – tego nie zobaczysz “gołym” okiem, ale daje ona o sobie znać właśnie poprzez wymienione tu objawy.
Hiperfosfatemia
Hiperfosfatemia to wysoki poziom fosforu.
Mówimy o niej, gdy poziom fosforu u kota przekracza 6 mg/dl (lub 1,9 mmol/L).
W wyniku niewydolności nerek dochodzi do zatrzymania fosforu w organizmie.
Objawy obejmują:
- utratę apetytu,
- świąd,
- osłabienie.
Jednak to nie koniec kłopotów, wywołanych przez zbyt wysoki poziom fosforu.
Co jeszcze powoduje hiperfosfatemia?
Sprzyja progresji przewlekłej choroby nerek.
Badanie na kotach z niewydolnością nerek, opublikowane w Journal of Veterinary Internal Medicine wykazało, że nawet o 11,8 % wzrasta ryzyko śmierci przy każdym wzroście poziomu fosforu o 1 mg/dl we krwi kota.
W związku z tym szczególnie ważna jest specjalna dieta weterynaryjna o obniżonej zawartości fosforu lub też preparaty wiążące fosfor.
Jest przyczyną wtórnej nadczynności przytarczyc.
Podwyższone poziomy fosforu niekorzystnie wpływają na ilość wapnia w organizmie, czego skutkiem jest zwiększenie poziomu parathormonu we krwi.
Przewlekłe podwyższone jego poziomu prowadzą do rozwoju wtórnej nadczynności przytarczyc.
Może zmniejszać odpowiedź na leczenie anemii.
Objawy hiperfosfatemii:
- Utrata apetytu – wysoki poziom fosforu nie tylko wpływa na apetyt, ale sprawia, że kot ogólnie czuje się źle. Jest to tym bardziej nasilone, jeśli występuje wtórna nadczynność przytarczyc. Jednak brak apetytu u kota może być bardzo niebezpieczny, ponieważ u kotów, które nie jedzą, bardzo szybko dojść może do zjawiska zwanego stłuszczeniem wątroby.
- Brak koordynacji i osłabienie kończyn tylnych. Może to być wywołane zbyt wysokim poziomem fosforu, który zaburza przekaźnictwo nerwowo – mięśniowe. Stan ten określany jest jako neuropatia. Kot może “zapominać”, gdzie ma swoje tylne nogi (np. wstaje i zaczyna chodzić, ale bez używania kończyn tylnych, czasami pozostawia je w powietrzu po umyciu się), potyka się lub chodzi, kładąc na podłożu całe stopy (pamiętajmy, że koty są palcochodami i poruszają się, przenosząc ciężar ciała tylko na palce).
- Stawianie całej stopy na podłożu – pozycja “stopochodna”. Czyli kot stojąc, opiera na podłożu całą stopę aż do stawu skokowego. Jest to ułożenie ciała, które charakterystyczne jest dla zwierząt z cukrzycą, jednak może także pojawić się przy nadmiarze fosforu, a także z innych powodów neurologicznych.
- Intensywne drapanie się.
- Utrata masy ciała – oczywiście może być spowodowana zbyt wysokim poziomem fosforu, jednak prowadzą do niej również inne przyczyny, jak:
- białkomocz,
- kwasica metaboliczna,
- odmawianie pobierania pokarmu w związku z ogólnym złym samopoczuciem.
- Osłabienie i zanik mięśni, zwłaszcza w tylnych kończynach. Może to być wynikiem wtórnej nadczynności przytarczyc. Jednak słabość tylnych kończyn często wynika także z niskiego poziomu potasu, magnezu lub wapnia. Z kolei uogólniona słabość mięśni może wynikać z kwasicy metabolicznej. Ogólne osłabienie z reguły towarzyszy też niedokrwistości.
- Zgrzytanie zębami.
- Nudności
- Drżenie, drgawki, dreszcze.
Kwasica metaboliczna
W organizmie istnieje pewien balans, określany jako równowaga kwasowo – zasadowa.
Ponieważ podczas wszelkiego rodzaju reakcji, zachodzących w ustroju powstaje dość dużo kwaśnych produktów, muszą one być w pewien sposób zbuforowane, dzięki czemu pH krwi zawiera się w dość wąskim zakresie lekko alkalicznym, oscylując nieznacznie wokół wartości 7,40.
W przypadku kwasicy metabolicznej dochodzi do zaburzenia równowagi kwasowo – zasadowej.
Oznacza ona, że poziom kwasu w ciele kota jest za wysoki, a równowaga zostaje zaburzona.
PH krwi spada poniżej 7,35 (staje się ona mniej zasadowa). To bardzo niebezpieczny stan, który jak najszybciej powinien zostać skorygowany. Potęguje bardzo złe samopoczucie u kota, a dodatkowo sprawia, że choroba nerek postępuje szybciej.
Jej rozpoznanie może być trudne, jednak dość szybko udaje się ją opanować.
Jedną z przyczyn występowania kwasicy jest choroba nerek.
Skutki kwasicy mogą być bardzo różnorodne, a jej objawy mogą sugerować zupełnie inne przyczyny, zupełnie niezwiązane w zaburzeniami równowagi kwasowo – zasadowej.
Dlatego też zawsze symptomy należy rozpatrywać w odniesieniu do wyników badania krwi.
Objawy kwasicy metabolicznej:
- Objawy oddechowe:
- W przebiegu kwasicy pojawia się charakterystyczny typ oddychania – tzw. oddech Kussmaula. Polega on na bardzo głębokim oddychaniu przy normalnej lub nieco zwiększonej częstości oddechów. Taki rodzaj hiperwentylacji jest spowodowany nagromadzeniem się w organizmie kwaśnego gazu – dwutlenku węgla na skutek kwasicy. Organizm próbuje usunąć nadmiar dwutlenku węgla, zwiększając głębokość i/lub częstotliwość oddychania. Oddech Kussmaula nazywany jest jównież oddechem kwasiczym i jest dość często spotykany w zaawansowanym stadium mocznicy.
- Objawy neurologiczne. Kwasica metaboliczna wpływa na centralny układ nerwowy, dając następujące objawy:
- dezorientacja,
- drżenie,
- depresja,
- napady padaczkowe,
- śpiączka.
- Zaburzenia układu sercowo – naczyniowego, włącznie ze zwiększonym ryzykiem obrzęku płuc u kotów podczas terapii płynami.
- Zaburzenia przyswajania związków odżywczych. Kwasica metaboliczna wpływa na metabolizm węglowodanów i białek, w związku z tym uniemożliwia organizmowi prawidłowe wykorzystanie związków budulcowych. Może to doprowadzić do wyniszczenia, nawet pomimo prawidłowo zbilansowanej diety. Mogą pojawić się następujące objawy:
- utrata masy ciała,
- zaniki mięśniowe,
- wychudzenie, wyniszczenie.
- Zaburzenia w układzie kostnym. Kwasica metaboliczna może przyczyniać się do rozwoju nerkowej osteodystrofii oraz demineralizacji kości (na skutek ujemnego bilansu wapnia).
- Inne objawy, jak:
- słabość,
- apatia,
- nudności i wymioty u kota,
- owrzodzenia jamy ustnej,
- zaburzenia poziomu potasu we krwi.
Hyperkaliemia lub hypokaliema
Zaburzenia w poziomie potasu są dość częste u kotów z niewydolnością nerek i często także towarzyszą mocznicy.
Ponieważ potas jest niezmiernie ważnym makroelementem, odgrywającym znaczącą rolę w funkcjonowaniu nerwów i mięśni (w tym mięśnia sercowego), każde zaburzenie jego stężenia we krwi może być dla organizmu niebezpieczne.
U około 1/3 kotów dochodzi do obniżenia poziomu potasu (hypokaliemii), z kolei wzrost jego poziomu (hyperkaliemia) pojawia się zwykle w zaawansowanych stadiach niewydolności nerek.
Monitorowanie poziomu tego elektrolitu powinno być rutynowo przeprowadzane u każdego pacjenta z mocznicą.
Hypokaliemia – może pogłębiać chorobę nerek, a także prowadzić do kwasicy metabolicznej oraz nadciśnienia.
U wielu kotów mocznicowych dochodzi do spadku poziomu potasu na skutek jego strat z moczem lub wymiotami.
Dodatkowo stan ten pogłębiany jest przez brak przyjmowania pokarmu (kot nie dostarcza potasu z pożywieniem).
Możliwe inne przyczyny hypokaliemii:
- kwasica metaboliczna,
- nadczynność tarczycy,
- cukrzyca,
- amlodypina stosowana w leczeniu nadciśnienia,
- hyperaldosteronizm (rzadko),
- dziedziczna hypokaliemia (u kotów birmańskich).
Objawy niskiego poziomu potasu:
- drżenie, drgawki,
- osłabienie mięśni i ich zaniki,
- problemy z oddychaniem,
- chodzenie jak na szczudłach (widoczne zwłaszcza w przednich łapach),
- sztywna szyja, niemożność podniesienia głowy (może to również być objaw niedoboru witaminy B1),
- chrypka (może być także objawem refluksu żołądkowego),
- utrata apetytu,
- apatia,
- zwiększone oddawanie moczu w nocy (jest to tzw. nocturia),
- zaparcia.
Hyperkaliemia – w jej najczęstszej manifestacji – oznacza wpływ na kurczliwość mięśnia sercowego. Zbyt wysoki poziom potasu w szybkim tempie doprowadza do wystąpienia bloków komorowych, a nieleczony – w konsekwencji do zatrzymania serca.
Główną przyczyną zbyt wysokiego poziomu potasu we krwi u kotów z mocznicą jest już tak poważna niewydolność nerek, że nie radzą sobie one z usuwaniem nadmiaru potasu.
W przypadku ostrych uszkodzeń nerek lub też jakichkolwiek zaburzeń w odpływie moczu (np. na skutek niedrożności cewki moczowej) może dojść do nagłego zwiększenia poziomu potasu.
Co jeszcze doprowadza do hyperkaliemii?
- Hemoliza. Czasem dochodzi do uzyskania wyników fałszywie podnoszących zawartość potasu we krwi właśnie na skutek hemolizy. Warto jest w takiej sytuacji po prostu powtórzyć test.
- Kwasica metaboliczna.
- Podawanie leków z grupy antagonistów konwertazy angiotensyny.
Objawy hyperkaliemii:
- drżenia, drgawki, trzęsienie,
- otępienie, apatia,
- napady drgawkowe.
Hiperkalcemia lub hipokalcemia
W wyniku niewydolności nerek dochodzi do zaburzenia w syntezie witaminy D3 (1,25 dihydroksycholekalcyferolu).
Niedobór tej witaminy wywołany jest po części faktem, że chore nerki nie produkują jej, ale także obecna hyperfosfatemia hamuje wpływa hamująco na syntezę aktywnej formy witaminy D3 w nerkach.
Niedobór kalcytriolu prowadzi więc do osłabienia wchłaniania wapnia z przewodu pokarmowego, w wyniku czego rozwija się hypokalcemia, a następnie kompensacyjna, wtórna nadczynność przytarczyc pochodzenia nerkowego.
Hiperklacemia.
Jej objawy związane są z układem sercowo – naczyniowym.
Najczęściej występującymi objawami hiperkalcemii są:
- brak apetytu,
- ospałość,
- polidypsja, poliuria,
- napady padaczkowe,
- drgawki,
- wymioty,
- sztywny chód,
- zatwardzenie,
- hypotermia,
- spaczony apetyt (np. jedzenie żwirku, lizanie betonu).
Hipokalcemia.
Niektóre z jej objawów przypominają te, które towarzyszą hyperkalcemii.
Wczesne objawy hipokalcemii to:
- niepokój,
- sztywność,
- osłabienie,
- nadwrażliwość na dotyk, dźwięk,
- drżenie mięśni.
Późne objawy hipokalcemii to:
- uogólnione skurcze mięśni (tężyczkowe),
- niekontrolowane skurcze całego ciała, drgawki, ostatecznie śmierć.
Niedobór witamin
Niedobory witamin z grupy B często towarzyszą mocznicy w przebiegu niewydolności nerek, zwłaszcza przebiegającej z wielomoczem.
Ze względu na to, iż kot – w większości przypadków – nie pobiera wystarczającej ilości pożywienia, która mogłaby pokryć jego zapotrzebowanie na te witaminy, a dodatkowo tracone są ich masywne ilości z moczem, dość szybko może dojść do niedoborów.
Objawy mogą być różne, od nasilenia istniejącej już anoreksji, poprzez intensywny świąd, aż po drgawki (sporadycznie).
Ponieważ niedobory witamin z grupy B prowadzą także do niedokrwistości, warto zadbać o odpowiedni ich dodatek.
Zwłaszcza, że suplementy witaminy B są bezpieczne, poprawiają apetyt oraz pomagają kotu poczuć się lepiej.
Objawy żołądkowo – jelitowe
Utrata apetytu, nudności, wymioty
Ponieważ nerki stopniowo tracą zdolność do efektywnego usuwania toksycznych produktów przemiany materii, trucizny te zaczynają się gromadzić we krwi.
Wymioty, brak apetytu czy nudności są najprawdopodobniej efektem oddziaływania toksyn na chemoreceptory ośrodka wymiotnego w rdzeniu przedłużonym.
Kolejnym problemem jest nadmiar kwasu żołądkowego, towarzyszący niewydolności nerek.
Ponieważ są one odpowiedzialne za wydalanie gastryny, ich dysfunkcja powoduje pozostawanie gastryny w żołądku i potencjalnie stymuluje “nadprodukcję” soku żołądkowego.
Nadkwasota sama w sobie wywołuje dyskomfort oraz złe samopoczucie u kota, a w ciężkich przypadkach może doprowadzić do rozwoju wrzodów żołądka i krwawień w przewodzie pokarmowym.
Mocznicy zasadniczo towarzyszy utrata apetytu.
Z relacji ludzi, chorych na przewlekłą chorobę nerek wynika, że ich węch, a czasami też smak są upośledzone.
Bardzo prawdopodobne, że u kotów również tak się dzieje.
Jednak anoreksja przy mocznicy to jest bardziej złożony problem, a w jego patogenezie może brać udział kilka czynników towarzyszących uremii, jak:
- odwodnienie,
- wysoki poziom fosforu,
- niedokrwistość,
- kwasica metaboliczna,
- owrzodzenia jamy ustnej.
Nudności są trudne do zauważenia u kotów.
Mogą one objawiać się utratą apetytu.
Czasami widać, że kot jest głodny, podchodzi do miski, wącha… po czym zniesmaczony odwraca głowę.
Najprawdopodobniej to, co w tym momencie czuje, to właśnie nudności.
Bywa, że koty z mocznicą nie wymiotują w ogóle, ale za to cierpią z powodu uporczywych mdłości.
Ich przyczyną – podobnie jak wymiotów – są toksyny oddziałujące na ośrodek wymiotny, ale także bardzo prawdopodobne, że zbyt wysoki poziom fosforu, odwodnienie lub anemia również wtrącają swoje trzy grosze.
Wymioty występują u 1/3 – 1/4 kotów z objawami mocznicy.
Mogą one występować samodzielnie, lub też w towarzystwie innych objawów żołądkowo – jelitowych.
Czasem są one nawet podbarwione krwią – świeżą (żywoczerwoną), która może pochodzić z ubytków i owrzodzeń w jamie ustnej, lub starszą o wyglądzie fusów z kawy, pochodząca z żołądka (wówczas świadczy o owrzodzeniu żołądka i krwawieniu do przewodu pokarmowego).
Koty wymiotujące są bardziej podatne na odwodnienie.
Jeśli do wymiotów dochodzi bezpośrednio po zjedzeniu, najprawdopodobniej kot ma problem z motoryką żołądka.
Wymioty białą pianą są klasycznym objawem mocznicy i jednym z pierwszych zauważanych przez właściciela.
Zdarza się, że zwierzęta wypijają znaczne ilości wody, a zaraz potem ją zwracają.
Uremii może towarzyszyć polidypsja czyli zwiększone pragnienie, a takie wymioty mogą być wynikiem nadmiaru wypitego płynu.
Dodatkowo – przy nadkwasocie żołądka wywołanej zbyt dużą ilością kwasu żołądkowego, koty mogą mieć nieodpartą ochotę na wypicie wody tuż przed wymiotami po to, by rozcieńczyć kwas solny.
U kotów z mocznicą mogą również pojawiać się poranne wymioty, a ich przyczyną może być duże nagromadzenie soku żołądkowego podczas nocy oraz jego drażniący wpływ na śluzówkę żołądka.
Nieprzyjemny zapach z pyszczka
Wysokie poziomy mocznika u kotów z mocznicą są uwalniane do śliny.
Enzym ureaza, produkowana przez bakterie obecne w jamie ustnej działa na mocznik, skutkiem czego powstaje charakterystyczny, nieprzyjemny zapach.
Niektórzy opisują go jako zapach amoniaku, inni jako zapach moczu.
Niemniej jednak, jeśli raz go poczujesz, nigdy nie zapomnisz.
Owrzodzenia jamy ustnej
Toksyny mocznicowe mogą doprowadzić do owrzodzenia dziąseł.
Dzieje się tak, gdy odpady mocznicowe są przekształcane przez bakterie w amoniak.
Takie ubytki w śluzówce mogą być bardzo bolesne i i powodować ogromny dyskomfort u cierpiącego już i tak kota.
Może towarzyszyć im:
- intensywne ślinienie (czasem nawet podbarwione świeżą krwią),
- częste oblizywanie się,
- brak apetytu,
- zlizywanie wyłącznie pokarmu płynnego,
- picie dużej ilości wody.
Czasem kot podchodzi do miski z zamiarem jedzenia, jednak ból w pyszczku jest tak duży, że odchodzi zrezygnowany.
Bywa, że kociak wymiotuje krwią.
Zdarza się również, że koniec języka ma zmienioną barwę, może być silnie zaczerwieniony lub też wykazywać cechy martwicy.
Dzieje się tak na skutek powstawania zakrzepów w krążeniu.
Owrzodzenia w jamie ustnej mogą również być oznaką kwasicy metabolicznej. Często sprawdzaj stan jamy ustnej swojego kota – szukaj drobnych, żółtych lub białych zmian na dziąsłach, przypominających ranę z czerwoną obwódką wokół.
Częste oblizywanie warg
Zwykle jest objawem nudności w przebiegu mocznicy, może też być symptomem odwodnienia, a także bólu.
Rzadko się zdarza, ale metoclopramid stosowany w zapobieganiu wymiotom przez dłuższy czas, również może powodować częstsze oblizywanie się.
Zgrzytanie zębami
Zdarza się przy mocznicy, a okazjonalnie towarzyszy tzw. “gumowej żuchwie”, będącej manifestacją wtórnej nadczynności przytarczyc związanej z niewydolnością nerek.
Koty, które zgrzytają zębami mogą mieć nadmiar kwasu żołądkowego.
Czasem objaw ten towarzyszy odwodnieniu.
Chrypka
Może pojawiać się na skutek refluksu kwasu, wywołanego nadkwaśnością żołądka.
Czasem bywa oznaką niskiego poziomu potasu.
Jeśli towarzyszy jej kaszel, istnieje możliwość rozwinięcia się obrzęku płuc lub niewydolności serca.
Nadmierne ślinienie
Dość częste u mocznicowych kotów.
Może wynikać z owrzodzeń śluzówki jamy ustnej.
Nadmierne ślinienie może także być ubocznym efektem stosowanie maropitantu (powszechnie znanej i stosowanej przeciwwymiotnie Cerenii).
Jedzenie trawy
Koty, które odczuwają mdłości mogą zjadać duże ilości trawy, by prowokować wymioty.
W przypadku permanentnych nudności sprowokowanie wymiotów może dać kotu chwilową ulgę, dlatego też wiele z nich próbuje sobie w ten sposób pomóc.
Ziewanie również może towarzyszyć mocznicy
Szukanie jedzenia
Często zdarza się u uremicznych kotów, że podchodzą one do miski, patrzą na jedzenie, wąchają je, nawet próbują polizać, ale “coś” (najprawdopodobniej nudności towarzyszące mocznicy) nie pozwala im jeść, więc odchodzą z niechęcią od jedzenia.
Tak zdarza się również przy obecności wrzodów w jamie ustnej, jednak wtedy kot próbuje gryźć pokarm, a następnie wypluwa go.
Zwiększone pragnienie i picie wody (polidypsja)
Powszechny objaw u kotów z mocznicą, spowodowany jest przez problemy z utrzymaniem prawidłowego nawodnienia.
Polidypsja może też wynikać z nadkwaśności żołądka.
Krwawienie z przewodu pokarmowego
W przypadku ciężkiej mocznicy u kota może dojść do krwawienia z przewodu pokarmowego.
Może ono objawiać się wymiotami z krwią lub też biegunką.
Mocznicowe zapalenie jelit wraz z towarzyszącą biegunką jest rzadsze i mniej intensywne niż zapalenie żołądka.
Odpadowe produkty azotowe nasilają krwawienie, prowadząc do powstania wrzodów żołądkowo – jelitowych, a także ograniczając zdolność krzepnięcia krwi.
Intensywne lub długotrwałe krwawienia z przewodu pokarmowego może wywołać lub nasilić istniejącą już niedokrwistość, dlatego szalenie ważne jest jego opanowanie.
Ciemne stolce mogą być jedyną oznaką krwawienia w przewodzie pokarmowym., jednak czasami są one jedynie skutkiem podawania kotu preparatów z żelazem.
Biegunka u kota
Może pojawiać się u kotów z mocznicą, wtórnie do przewlekłej niewydolności nerek.
W przypadku wystąpienia mocznicowego zapalenia jelit u kotów dość często dochodzi do krwotoków, stąd też – jeśli biegunka rzeczywiście wywołana jest zapaleniem jelit na tle toksyn mocznicowych – właściciel zauważa zwykle, iż jest ona jednocześnie bardzo ciemna.
Inne możliwe przyczyny wystąpienia biegunki u kotów z niewydolnością nerek to:
- Nagła zmiana diety. Po usłyszeniu diagnozy wielu właścicieli decyduje się na zmianę pokarmu swojego kota. Ich wybór oczywiście pada na specjalistyczną dietę nerkową. Często zmiana ta następuje zbyt gwałtownie, skutkiem czego jest pojawienie się biegunki. Dlatego tez nowy pokarm należy wprowadzać stopniowo. Do wcześniejszego pożywienia dodawać nowe, robiąc to przez kilka kolejnych dni. W ten sposób układ trawienny kota będzie miał czas przywyknąć do nowego diety.
- Nietolerancja pokarmowa. Jednym ze wskazań dietetycznych przy mocznicy jest podawanie diety o obniżonej zawartości białka. Pokarmy tego rodzaju z reguły mają podwyższone poziomy węglowodanów, których kot najzwyczajniej w świecie może nie tolerować. Skutkiem tego może być biegunka, która pojawiła się po zmianie pokarmu. Istnieje szansa, że kociak przyzwyczai się do nowości, jednak nowy pokarm należy wprowadzać stopniowo i początkowo jako niewielki dodatek do wcześniejszej diety.
- Przyjmowanie antybiotyków może również powodować biegunkę. Można przemyśleć wprowadzanie innego antybiotyku, jednak zupełna rezygnacja z niego nie jest wskazana. Infekcja może bowiem wrócić z jeszcze większym nasileniem.
- U kotów z mocznicą mogą również pojawiać się zaparcia, które leczone są laktulozą. Zbyt duże jej dawki mogą doprowadzić do pojawienia się biegunki.
Właściciele często myślą, że ich kot ma wodnistą biegunkę, ponieważ z odbytu wylewa się niewielka ilość płynnego stolca. W rzeczywistości może być tak, że kot cierpi na zatwardzenie, a płynna ciecz to wszystko, co może “wycisnąć” wokół stałego, twardego kału.
Jest to tzw. “nietrzymanie z przepełnienia”.
Jeśli więc Twój kot oddaje bardzo niewielką ilość płynnych odchodów, warto wziąć pod uwagę taką ewentualność.
Suplementacja potasu może powodować pojawienie się biegunki u kotów z mocznicą.
Rzadki u kotów, ale zespół nerczycowy również może ją powodować.
Niezależnie jednak od przyczyny biegunki zawsze należy jej kwestię przedyskutowywać z lekarzem weterynarii.
Zaburzenia hematologiczne
U wielu kotów z mocznicą rozwija się niedokrwistość normocytarna, normochromiczna, nieregeneratywna.
Chore nerki nie wytwarzają wystarczającej ilości erytropoetyny, niezbędnej do prawidłowego przebiegu erytropozezy (produkcji czerwonych krwinek).
Dodatkowymi czynnikami napędzającymi niedokrwistość jest skrócenie czasu życia erytrocytów we krwi (na skutek działania toksyn), obecność czynników hamujących powstawanie erytrocytów w osoczu oraz utrata krwi w wyniku zapalenia żołądka lub jelit.
Dodatkowo anemię mogą pogłębiać takie czynniki, jak:
- Niedobór witaminy B (dość powszechny u kotów z niewydolnością nerek). Witaminy z grupy B – jako rozpuszczalne w wodzie – są “wypłukiwane” wraz z moczem w przebiegu mocznicy.
- Stosowanie inhibitorów konwertazy angiotensyny w leczeniu nadciśnienia.
- Niedobór żelaza (na skutek utraty krwi lub braku przyjmowania w pokarmie).
- Zaburzenia płytek/zaburzenia hemostazy. W wyniku tego zwierzęta z mocznicą mają zwiększoną tendencję do krwawień – mogą pojawiać się wylewy podskórne lub krwawienia z dziąseł. Często dochodzi również do krwawienia do przewodu pokarmowego, czego efektem bywają krwiste wymioty lub ciemne, smoliste stolce. Mogą one być niezauważone, jednak – trwające długo – niechybnie doprowadzają do niedokrwistości.
- Limfopenia.
- Neutrofilia (z nadmierną segmentacją jąder).
Zaburzenia endokrynologiczne i metaboliczne
Ujemny bilans azotowy z katabolizmem białek i spadkiem masy ciała.
W przebiegu nasilonego białkomoczu, towarzyszącego często mocznicy sprawia, że organizm traci ogromne ilości materiału budulcowego.
Powiększenie i wtórna nadczynność przytarczyc
Poziom wapnia i fosforu w organizmie regulowany jest dzięki działaniu przytarczyc – niewielkich gruczołów położonych blisko tarczycy, których zadaniem jest wydzielanie parathormonu – hormonu wpływającego na gospodarkę wapniowo – fosforanową w organizmie.
Kalcytriol to nic innego, jak aktywna postać witaminy D3, która ułatwia wchłanianie wapnia z przewodu pokarmowego, a także uwalnianie go z kości.
Koty wytwarzają kalcytriol z witaminy D, a ostatni etap tego procesu zachodzi w nerkach.
Jeśli w organizmie dochodzi do zwiększenia poziomu fosforu we krwi lub obniżenia stężenia wapnia, przytarczyce stymulowane są do uwalniania większej ilości parathormonu.
Ma ona za zadanie wyregulować poziomy wapnia i fosforu, a także pobudzić nerki do produkcji kalcytriolu.
W prawidłowych warunkach, bo przywróceniu równowagi wapniowo – fosforanowej poziom parathormonu jest hamowany przez kalcytriol i wszystko wraca do normy.
Jednakże u kota z mocznicą kalcytriol nie jest wytwarzany w odpowiednich ilościach (nerki nie produkują go, bo same “ledwo ciągną”).
W takiej sytuacji mechanizm ujemnego sprzężenia na parathormon nie zadziała.
Sytuacja patowa, ponieważ nie dość, że poziom fosforu w dalszym ciągu wzrasta, to jeszcze przytarczyce – wciąż stymulowane do produkcji parathormonu – doprowadzają do jego zwiększonego poziomu.
Pojawia się kolejne błędne koło patofizjologiczne, towarzyszące mocznicy.
Ostatecznie rozwija się wtórna nadczynność przytarczyc.
Niekorzystny wpływ parathormonu zaburza powstawanie erytropoetyny, w związku z czym może powodować lub nasilać niedokrwistość.
Objawy:
- brak apetytu,
- niedokrwistość,
- zmniejszona odporność na infekcje,
- osłabienie mięśni,
- obecność zwapnień w tkankach miękkich,
- osteodystrofia (“gumowa żuchwa”).
Osteodystrofia
Na skutek obniżonej filtracji z zatrzymania fosforanów dochodzi do zaburzeń mineralnych kośćca.
Obwodowa oporność na insulinę i nietolerancja glukozy.
Niskie stężenie trójjodotryroniny (T3).
Prawidłowe lub nieznaczne podwyższenie stężenia kortyzolu oraz hormonu adrenokortykotropowego (ACTH)
Zaburzenia krążenia i oddechowe

Ogólnoustrojowe nadciśnienie tętnicze
Dość częste powikłanie niewydolności nerek u kotów.
Nerki biorą udział w regulacji ciśnienia krwi, a odpowiedzialny za to jest układ renina – angiotensyna – aldosteron.
Jeśli ciśnienie ogólnoustrojowe jest niskie, przez nerki przepływa mniejsza objętość krwi.
Ten spadek przepływu stymuluje je do uwalniania reniny, hormonu przekształcającego angiotensynogen w angiotensynę.
Dzięki tej ostatniej dochodzi do zwężenia naczyń krwionośnych, a dzięki temu – do wzrostu ciśnienia.
Żeby podtrzymać ten efekt, pobudzane są również nadnercza do produkcji aldosteronu, który z kolei zwiększa zwrotne wchłanianie sodu kanalikach nerkowych.
Za sodem idzie woda – dzięki temu dochodzi do wzrostu ciśnienia osmotycznego płynów ustrojowych.
Tak się dzieje w zdrowym organizmie.
Istnieją przypuszczenia, że u kotów z przewlekłą niewydolnością nerek i mocznicą, ten układ renina – angiotensyna – aldosteron jest nieprawidłowo aktywowany, co może doprowadzić do nadciśnienia.
Z drugiej strony, wysokie ciśnienie panujące w naczyniach nerkowych wpływa niszcząco na nerki.
Przewlekłe zbyt wysokie ciśnienie, które może towarzyszyć innym chorobom (jak np. chorobom serca, cukrzycy czy nadczynności tarczycy), często doprowadza do rozwinięcia się wtórnej do nadciśnienia niewydolności nerek. Stwierdzenie nadciśnienia u kotów niestety pogarsza rokowanie.
Objawy nadciśnienia są różnorodne i mogą mieć różny stopień nasilenia.
Ponieważ nadciśnienie jest stanem, który może doprowadzić do zagrożenia życia, ważne jest by umieć rozpoznać nieprawidłowe zachowanie kota, wskazujące na stan hipertensji.
Dodatkowym elementem “pilności” jest fakt, że obecne nadciśnienie zawsze doprowadza do pogorszenia stanu zwierzęcia oraz pogłębia istniejąca niewydolność nerek.
Przy nadciśnieniu systemowym zauważalne mogą być wówczas objawy okulistyczne takie jak:
- odklejenie siatkówki,
- krwawienie do naczyniówki czy siatkówki,
- nagła ślepota.
Problemy neurologiczne, za które odpowiedzialna jest tzw. encefalopatia nadciśnieniowa.
Prawie połowa kotów z nadciśnieniem prezentuje zaburzenia neurologiczne.
Obecne są zwłaszcza u pacjentów, u których ciśnienie krwi jest naprawdę bardzo wysokie oraz u takich, u których doszło do nagłego wzrostu ciśnienia.
Napady padaczkowe
Udar
Udar – w przypadku nieleczonego lub niezdiagnozowanego nadciśnienia może dojść do udaru mózgu u kota.
Objawy udaru u kota to:
- może on dziwnie się zachowywać,
- może mieć problemy z poruszaniem,
- zauważalna jest wyraźna słabość jednej ze stron ciała,
- może przechylać głowę na którąś ze stron,
- bezcelowe krążenie,
- oślepnięcie.
Niezdolność lub niechęć do chodzenia
Napieranie głową na ściany
Bardzo ważny objaw neurologiczny, który absolutnie nie powinien być lekceważony.
Nie wiemy, czy koty (podobnie jak ludzie) przy nadciśnieniu mają ból głowy, ale jeśli tak jest, napierania głową może także być tego objawem.
Drgawki
Problemy kardiologiczne
Nadciśnienie może doprowadzić do niewydolności serca.
Najczęściej obserwuje się powiększenie lewej komory.
Podczas osłuchiwania obecne mogą być szmery sercowe oraz nieprawidłowy rytm (galop serca).
Krwawienie z nosa
Osłabienie, letarg
Pogorszenie parametrów nerkowych (nagłe)
Nadciśnienie po cichu niszczy nerki od środka, więc nagły wzrost mocznika, kreatyniny czy fosforu we krwi u prawidłowo leczonego zwierzęcia może (nie musi) wynikać z nierozpoznanego nadciśnienia.
Wokalizowanie
Symptom często pomijany nawet przez właścicieli, którzy uznają, że “kot po prostu tak ma”.
Niekoniecznie.
U kota, który zaczął dziwnie się zachowywać, miauczy, płacze lub nawet wyje, warto zbadać ciśnienie krwi.
Oczywiście, u mocznicowego kota istnieje mnóstwo przyczyn, mogących zmieniać jego zachowanie, ale ciśnienie krwi tak czy owak powinno być zbadane.
Czerwone i cieplejsze małżowiny uszne
Uszy są strukturami bardzo delikatnymi u kotów.
Pod cienką warstwą skóry biegnie sieć drobnych naczyń krwionośnych.
Przy wystąpieniu nadciśnienia, stają się one wyraźniej widoczne (zwłaszcza na przyśrodkowej powierzchni małżowiny usznej).
Krew w moczu
Poza oczywistymi przyczynami obecności krwi w moczu, jak infekcja dróg moczowych czy kamica moczowa, krew w moczu może świadczyć o nadciśnieniu.
Nieuzasadniony niepokój, niemożność znalezienia sobie miejsca.
Kot kładzie się, po czym nagle wstaje, zmienia miejsce, z którego także dość szybko rezygnuje.
Jest wyraźnie zaniepokojony, choć nie ma do tego powodów.
Utrata apetytu
Mocznicowe zapalenie płuc
Wstrząs
Wstrząs – to stan bezpośrednio zagrażający życiu.
Wymaga natychmiastowej wizyty u lekarza i hospitalizacji.
Polega na nagłym, gwałtownym osłabieniu zwierzęcia, który najprawdopodobniej wynika z silnego odwodnienia.
Kot jest blady, nie reaguje na bodźce, może też szybciej oddychać.
Może dojść do zapaści, więc jak najszybciej zawieź kota do lekarza.
Objawy neurologiczne
Objawy neurologiczne zdarzają się u kotów, zwłaszcza w sytuacji, gdy niewydolność nerek postępuje, a mocznica pogarsza się.
Początkowo kot może zachowywać się dziwnie, mieć osłabioną świadomość, być lekko otępiały.
Tego typu zachowanie rokuje źle.
Inne powszechne objawy neurologiczne to:
- osłabienie kończyn,
- niezborność,
- drżenia.
Drgawki, drżenie, trzęsienie
Mogą być wywołane zbyt wysokim poziomem toksyn we krwi.
Niektóre koty mogą rozwinąć stan, który opisać można jako drgawki konwulsyjne, czyli jednoczesne występowanie drżenia, mioklonii i drgawek.
Jeśli drgawki dotyczą kończyn tylnych, stan ten określany jest jako neuropatia obwodowa.
W zaawansowanych stadiach niewydolności nerek objawy neurologiczne pojawiają się cyklicznie albo też epizodycznie.
W każdym razie jednak ich nasilenie zależy od stopnia mocznicy.
Do skurczów i zaburzeń neurologicznych może także dochodzić na skutek:
- niskiego lub wysokiego poziomu potasu,
- wysokiego poziomu fosforu,
- wysokiego ciśnienia krwi,
- nieprawidłowych poziomów wapnia (szczególnie drżenia w obrębie głowy),
- nadczynności tarczycy,
- niedoboru witaminy B,
- podawania maropitantu (przeciwwymiotnej Cerenii),
- podczas podawania kroplówki – czasem zbyt szybki wlew dożylny, zbyt niska temperatura podawanych płynów lub też przewodnienie, mogą wywołać drżenia u kota.
Ataki drgawkowe
Czasami, gdy poziomy toksyn są bardzo wysokie, może dochodzić do napadów drgawkowych u kota.
Wówczas bezwzględnie należy dążyć do obniżenia poziomu toksyn we krwi, ponieważ w przeciwnym razie może dojść do nieodwracalnego uszkodzenia mózgu.
Niestety, takie napady mogą zdarzać się w ostatnich godzinach życia zwierzęcia, wtedy nie jest możliwe skuteczne leczenie.
Ataki mogą występować w różnych postaciach – począwszy od wpatrywania się w przestrzeń, “bycia nieobecnym”, zagubionym i zdezorientowanym aż po klasyczne szarpanie, wyprężenie i utratę przytomności.
Pomimo, że napady drgawkowe wyglądają przerażająco, nie są uznawane za bolesne; często koty nie mają świadomości swojego stanu.
Mogą one być zdezorientowane przez chwilę, ale z reguły szybko dochodzą do siebie.
Wiele kotów zaraz po ataku ma zwiększony apetyt, więc dobrze jest, jeśli zwierz zje cokolwiek.
U mocznicowych kotów może to być jedyna szansa na przemycenie pokarmu.
Poza oczywistym wpływem toksyn na układ nerwowy kota, ataki u kota z mocznicą mogą również wynikać z:
- wysokiego poziomy potasu,
- nieprawidłowych poziomach wapnia we krwi,
- kwasicy metabolicznej,
- wysokiego ciśnienia krwi,
- próg drgawkowy może zostać obniżony na skutek podawania metoclopramidu (na wymioty)
Wycie, lamentowanie, jęczenie (zwłaszcza w nocy)
U kotów, zwłaszcza starszych, u których rozwinęła się mocznica, czasami głośno wokalizują, zwłaszcza w nocy.
Może to wynikać z nadciśnienia ogólnego i jego wpływu szkodliwego na naczynia mózgowe.
Zdarza się również, gdy dochodzi do masywnego odwodnienia na skutek wielomoczu (bez wystarczającego pobierania wody), co rzutuje na nawodnienie mózgu.
Bywa również obserwowane przy encefalopatii mocznicowej.
Inne zaburzenia nerwowo – mięśniowe to:
- osłabienie,
- ospałość,
- apatia,
- polimiopatia hipokaliemiczna,
- encefalopatia mocznicowa – w przeciwieństwie do ludzi, u kotów objawy encefalopatii są słabo wyrażone. Zwierzęta mogą być osłabione, apatyczne.
- Polineuropatia obwodowa.
Inne objawy
Nieprzyjemny zapach ciała
Niektóre koty z zaawansowaną mocznicą mają nieprzyjemny zapach ciała, który wywołany jest przez toksyny mocznicowe.
Odór ten podobny jest do amoniakalnego zapachu z jamy ustnej.
Czasem jest to objaw pogorszenia się stanu Twojego kota.
Świąd skóry
Nadmierne swędzenie występuje u około 15% kotów z mocznicą.
Świąd jest wywołany zbyt wysokim poziomem toksyn we krwi.
Mogą do niego doprowadzić również:
- wysokie poziomy fosforu we krwi zwłaszcza wtedy, gdy nie są one leczone – rozwija się wówczas wtórna nadczynność przytarczyc,
- niedobór witaminy B,
- niedobór niezbędnych nienasyconych kwasów tłuszczowych.
Hipotermia mocznicowa
U kotów z mocznicą obserwuje się niższą temperaturę ciała.
Może to wynikać z faktu, iż nerki produkują ok. 10% ciepła.
Inną przyczyną zbyt niskiej temperatury wewnętrznej u kota mocznicowego może być niedokrwistość.
Apatia, senność, osłabienie
Ból
Ból towarzyszy zwykle ostrym stanom, jak no. niedrożność cewki moczowej.
Zwierzę przyjmuje pozycję ulgową, unika kontaktu.
Może też przeraźliwie miauczeć, płakać, jęczeć (zwłaszcza przy przepełnieniu pęcherza moczowego i niemożności oddania moczu).
Rozpoznawanie mocznicy
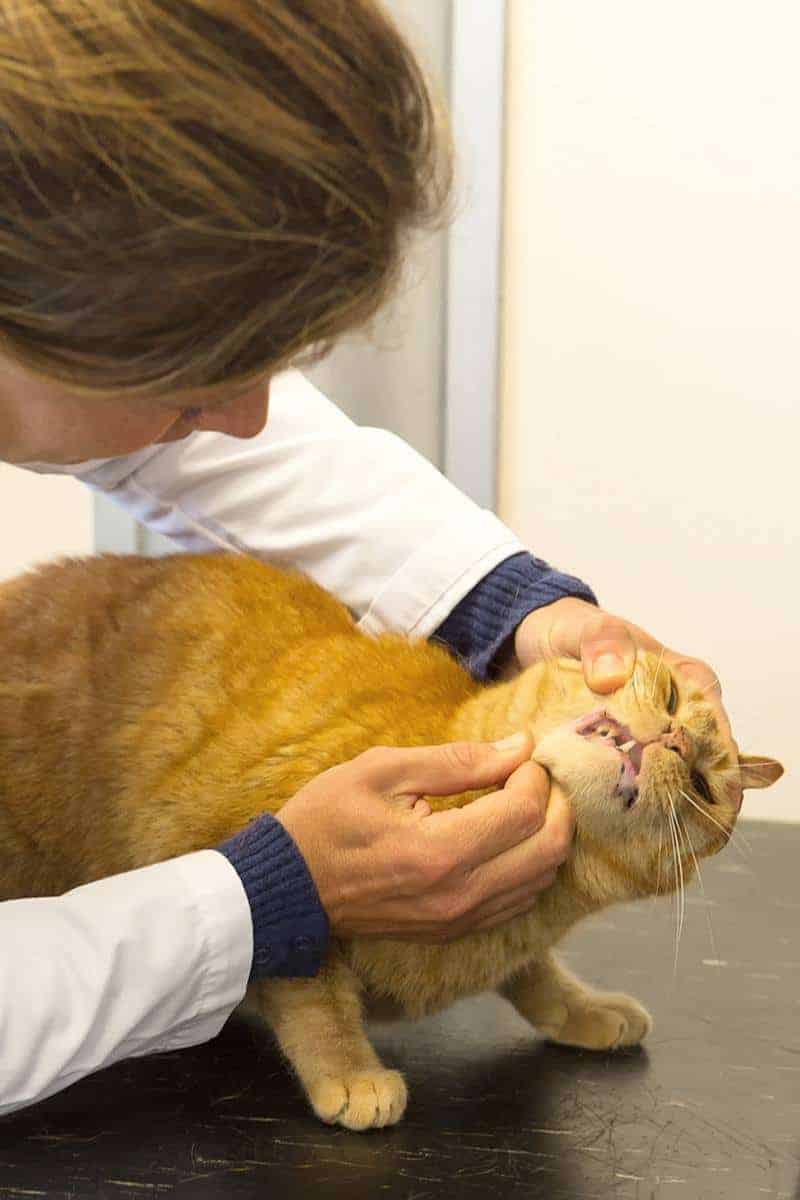
Dla lekarza klinicysty rozpoznane mocznicy u kota nie jest specjalnie trudne. Najważniejszą jednak sprawą nie jest stwierdzenie, że u pacjenta rozwinęła się uremia, priorytetem jest ustalenie przyczyny, która do niej doprowadziła.
A to może być skomplikowane i czasochłonne.
Jednak zawsze powinno się dążyć do wskazania czynnika wywołującego mocznicę, ponieważ dzięki temu mamy szansę na ustalenie optymalnego leczenia.
Występowanie mocznicy
Pomimo tego, że nie istnieją specjalne predyspozycje do rozwoju niewydolności nerek, to mimo to zawsze powinno się wziąć pod uwagę następujące czynniki:
u samców kotów z ostrymi objawami oraz bolesnością jamy brzusznej powinno się rozważyć niedrożność cewki moczowej w wyniku kamicy.
Mocznica w tym przypadku pojawia się wtórnie i nie ma związku z przewlekłą niewydolnością nerek.
Rokowanie w tym przypadku jest dużo lepsze niż przy przewlekłej chorobie nerek kotów.
Niektóre rasy kotów są predysponowane do nefropatii rodzinnych o charakterze dziedzicznym, na przykład:
- kot abisyński – amyloidoza nerek; niewydolność nerek rozwija się mniej więcej pomiędzy 1 a 5 rokiem życia;
- kot perski – dziedziczona w sposób autosomalny dominujący wielotorbielowatość nerek; powoduje niewydolność nerek, a objawy wystąpić mogą w wieku 3 – 10 lat; u młodych osobników może zostać wykryta w badaniu usg.
Wywiad lekarski

Szczegółowo zebrany wywiad stanowi niezwykle ważne element badania klinicznego.
To właśnie podczas wywiadu lekarz weterynarii może nie tylko rozpoznać mocznicę u kota, ale także uzyskać ważne informacje, które mogą być kluczowe w znalezieniu przyczyny uremii u zwierzęcia.
Czego można dowiedzieć się rozmawiając z opiekunem kota?
- Jak długo trwa problem, czyli czas trwania choroby. Długi okres trwania gorszego samopoczucia może wskazywać na przewlekły problem, podczas gdy nagłe, ostre pojawienie się objawów sugeruje ostrą niewydolność nerek lub zanerkowe problemy, jak niedrożność dróg wyprowadzających mocz, czy ich przerwanie.
- Wzmożone pragnienie (polidypsja). Nie tylko zauważalne większe pobieranie wody może świadczyć o polidypsji. Jeśli Twój kot zawsze stronił od wody, a teraz godzinami przesiaduje przy kranie zlizując spadające krople, to niekoniecznie jest to od razu objaw mocznicy, ale warto, byś powiedział o tym lekarzowi.
- Zwiększone oddawanie moczu (poliuria).
- Spadek masy ciała.
- Brak apetytu.
- Otępienie.
- Cuchnący oddech.
- Wymioty, które mogą występować sporadycznie, co kilka dni lub też nawet kilkukrotnie w ciągu jednego dnia.
- Możliwość spożycia przez zwierzę trujących roślin, glikolu etylenowego czy innych substancji potencjalnie nefrotoksycznych.
- Objawy neurologiczne.
- Podawanie pewnych leków, np.:
- antybiotyki aminoglikozydowe (gentamycyna, amikacyna),
- niesterydowe leki przeciwzapalne,
- dożylne leki kontrastowe,
- niektóre leki cytotoksyczne, stosowane w onkologii (doxorubicyna),
- leki, sprzyjające rozwojowi infekcji górnych dróg moczowych (leki immunosupresyjne, np. glikokortykosteroidy).
- Niedawne znieczulenie ogólne, które prowadzi do spadku ciśnienia krwi i zmniejszenia przepływu przez nerki.
- Urazy.
- Epizody ciężkiego odwodnienia.
- Przeszłe infekcje lub stany niedrożności dróg moczowych.
- Problemy z oddawaniem moczu, bolesne mikcje, kilkukrotne próby załatwienia się.
- Zwiększenie częstotliwości oddawania moczu.
- Krwiomocz.
- Bolesność okolicy grzbietu.
- Bladość.
- Osłabienie lub przyspieszenie akcji serca.
- Obecność krwi w wymiotach.
- Czarne, smoliste stolce.
- Obrzęki obwodowych odcinków kończyn, powiększenie zarysu jamy brzusznej, duszność (wynikająca z wodopiersia).
- Obecność krwi w oczach lub ostra ślepota
Badanie kliniczne
- Słaba jakość okrywy włosowej.
- Zaniki mięśniowe, utrata masy mięśniowej.
- Temperatura z reguły prawidłowa, może być jednak obniżona. Jeśli występuje gorączka, należy wziąć pod uwagę infekcyjne tło mocznicy (odmiedniczkowe zapalenie nerek, posocznica, nowotwory).
- Odwodnienie – z powodu wymiotów, braku pobierania wody, braku apetytu, wielomoczu.
- Obniżona elastyczność skóry.
- Zapadnięcie gałek ocznych.
- Bladość.
- Lepkość błon śluzowych.
- Nastrzykanie błon śluzowych.
- Owrzodzenia na dziąsłach lub na wewnętrznej powierzchni policzków.
- Amoniakalny zapach wydychanego powietrza.
- Powiększone nerki o nieprawidłowym kształcie, wyczuwalne podczas badania palpacyjnego.
- Jeśli nerki są nieprawidłowo małe, sugeruje to przewlekłą chorobę; wyczuwalne guzy lub zmiany kształtu nerek mogą być oznaką:
- nowotworów,
- krwiaków,
- ropni,
- torbieli,
- zawałów.
- Ból podczas omacywania grzbietowej części jamy brzusznej (odmiedniczkowe zapalenie nerek, ostre wodonercze, duże kamienie nerkowe, niedrożność moczowodów). Niektóre zwierzęta mają tak wielki, promieniujący na boki ciała ból, że nie pozwalają na badanie palpacyjne jamy brzusznej.
- Zmiany w wielkości, kształcie lub wypełnieniu pęcherz moczowego wskazywać mogą na problemy dotyczące dolnych dróg moczowych. Np. znaczne powiększenie pęcherza moczowego wskazuje na ostrą niedrożność cewki moczowej. W takiej sytuacji zanerkowa azotemia i ostra mocznica pojawiają się w ciągu 24 – 72 godzin.
- Pęcherz jest niemalże idealnie okrągły i bardzo twardy przy palpacji. Przy pęknięciu pęcherza moczowego nie jest on osiągalny do badania. U pacjentów odwodnionych z mocznicą pęcherz moczowy jest często powiększony, o prawidłowym kształcie.
- Badanie okulistyczne pozwala wykryć zmiany w obrębie siatkówki u pacjentów z nadciśnieniem
- Badanie ciśnienia powinno być wykonane u każdego kota, u którego występuje mocznica.
Już wywiad i wyniki badania klinicznego mogą potwierdzić występowanie u kota mocznicy.
Żeby jednak ustalić jej przyczynę, konieczne jest przeprowadzenie badań dodatkowych.
Bardzo ważne jest by wszelkie próbki do badań pobrane były jeszcze przed rozpoczęciem leczenia płynami.
Badanie hematologiczne krwi
Najszybciej jak się da należy ocenić hematokryt i poziom białka całkowitego po to, by oszacować stopień odwodnienia oraz niedokrwistości.
Ostra niewydolność nerek oraz azotemia zanerkowa rzadko wywołują niedokrwistość, choć może ona wystąpić na skutek ostrego krwawienia do przewodu pokarmowego.
W przypadku mocznicy w przebiegu przewlekłej niewydolności nerek niedokrwistość wywołana jest głównie zaburzeniami erytropoezy, a w mniejszym stopniu niszczeniem erytrocytów czy krwawieniami mocznicowymi.
Taka anemia towarzysząca przewlekłej chorobie nerek rozwija się miesiącami.
Hematokryt może być prawidłowy, ale po wyrównaniu odwodnienia z reguły znacznie się obniża.
Jeśli obecna jest neutrofilia, może wskazywać to na zakażenia górnych dróg moczowych lub posocznicę.
Z reguły jednak przy ostrej mocznicy całkowita liczba krwinek jest prawidłowa. Pomimo, że poziom płytek nie odbiega zasadniczo od normy, pamiętać jednak należy, że mocznica powoduje funkcjonalną wadę trombocytów.
Profil krzepnięcia powinien być prawidłowy, choć wyniki testu na czas krwawienia z błony śluzowej policzka mogą być podwyższone.
Badanie biochemiczne surowicy

Badanie biochemiczne surowicy – zawsze u pacjentów z mocznicą obecna jest azotemia (podwyższenie poziomu mocznika i kreatyniny), a także hiperfosfatemia.
Najważniejsze parametry określane przy występowaniu mocznicy:
- Kreatynina. Kreatynina produkowana jest w mięśniach. Jest wytwarzana i wydalana w sposób ciągły, nie podlega więc takim zachwianiom, jak stężenie mocznika, jest więc bardziej czułym parametrem określającym stopień filtracji kłębuszkowej. U kotów i psów część kreatyniny może ulegać rozpadowi w jelicie grubym. U zwierząt wyniszczonych poziom kreatyniny może być niższy, w związku z tym jej stężenie może do końca nie odzwierciedlać rzeczywistego stopnia uszkodzenia nerek. W przypadku azotemii przednerkowej stężenie kreatyniny rzadko jest wyższe niż 6,78 mg/dl (600μmol/L). Jednak należy podjąć kroki w celu jak najszybszego usunięcia przyczyny azotemii, ponieważ długo trwająca może doprowadzić do niewydolności nerek. W takiej sytuacji stężenie kreatyniny wzrośnie. Azotemia zanerkowa wywołana niedrożnością dróg moczowych może doprowadzić do bardzo znacznego wzrostu kreatyniny w surowicy, w skrajnych przypadkach nawet do 29 mg /dl u kocura z niedrożnością cewki moczowej. W przypadku przewlekłej niewydolności nerek większość pacjentów ze stwierdzoną mocznicą prezentuje poziom kreatyniny w przedziale 2,9 – 7,9 mg/dl (260 – 700μmol/L).
- Mocznik. Mocznik jest syntetyzowany w wątrobie z amoniaku.
- Jego poziom we krwi może wzrosnąć nie tylko w wyniku chorób nerek, ale także przy:
- chorobach, przebiegających ze wzmożonym katabolizmem,
- podczas spożywania znacznej ilości białka pochodzenia zwierzęcego,
- przy krwawieniach żołądkowo – jelitowych.
- Spadek poziomu mocznika z kolei występuje przy:
- chorobach wątroby,
- długotrwałym głodzeniu,
- spożywaniu diety ubogiej w białko.
Jak widać, zachwiania poziomu mocznika we krwi mogą nie mieć nic wspólnego z nerkami. Ocena więc mocznika jako jedynego parametru “nerkowego” może nie być dokładna. Dodatkowo u zwierząt odwodnionych dochodzi do zwiększonego wchłaniania mocznika w kanalikach nerkowych, co może sztucznie zawyżać jego poziom.
- Jego poziom we krwi może wzrosnąć nie tylko w wyniku chorób nerek, ale także przy:
- Fosfor. Wzrost poziomu fosforu może towarzyszyć każdemu rodzajowi azotemii. W sytuacji, gdy poziom fosforu u kota przekracza 6 mg/dl (1,9 mmol/L), jest już za wysoki i należy go obniżyć.
- Potas. Hyperkaliemia jest charakterystyczna dla zaawansowanej zanerkowej azotemii oraz ostrej niewydolności nerek przebiegającej ze skąpomoczem lub bezmoczem. Obecna jest również w końcowej fazie przewlekłej niewydolności nerek. Jeśli jest bardzo zaawansowana, stanowi zagrożenie życia i wymaga natychmiastowego leczenia. U kotów z przewlekłą niewydolnością nerek najczęściej występuje hipokaliemia. Wywołuje:
- osłabienie,
- brak apetytu,
- sporadyczne polimiopatie.
- Wapń. U zwierząt z mocznicą stężenie wapnia może być w normie, lub też może pojawiać się hypo – lub hyperkalcemia. Jeśli stężenie wapnia całkowitego w surowicy krwi jest większe niż 3,3 mmol/l (13,2 mg/dl), należy przeprowadzić dalszą diagnostykę, ponieważ hyperkalcemia w tym przypadku może być nie skutkiem, a przyczyną niewydolności nerek. Z kolei zatrucie glikolem etylenowym spowoduje szczególnie głęboką hypokalcemię.
- Badanie poziomu elektrolitów oraz określenie równowagi kwasowo – zasadowej. Analiza krwi żylnej ujawnia obecność kwasicy metabolicznej (niskie pH, niskie stężenie HCO3);
- poziom sodu może być prawidłowy, niski lub wysoki;
- poziom potasu jest ważnym wskaźnikiem, który może zróżnicować chorobę ostrą od przewlekłej; wysoki poziom potasu zwykle jest oznaką skąpomoczu lub bezmoczu.
Badanie moczu
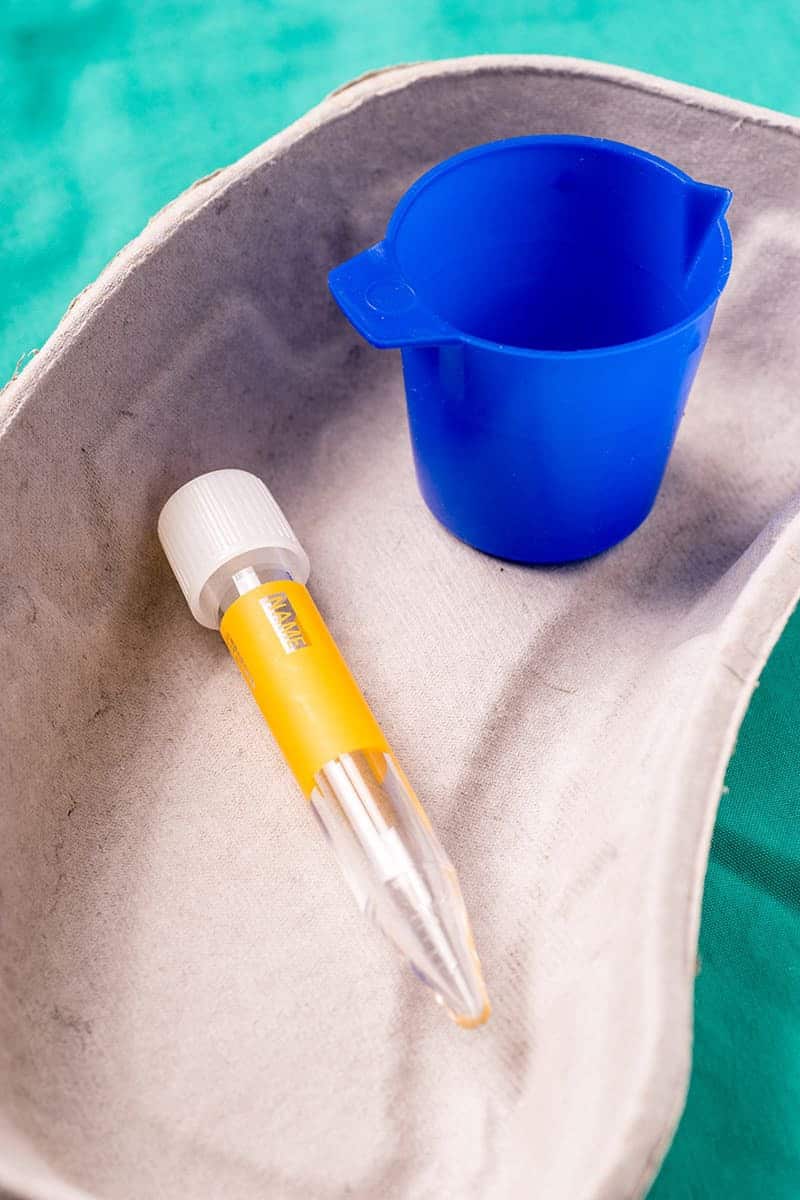
Badanie moczu (z określeniem stosunku białka do kreatyniny).
Polecanym sposobem pobrania moczu od kota, u którego podejrzewa się mocznicę jest cystocenteza, czyli nakłucie pęcherza moczowego.
Ocena ciężaru właściwego
Pomimo zdecydowanego upośledzenia możliwości zagęszczania moczu, u kotów jego ciężar właściwy w przebiegu mocznicy może osiągać 1,025, a czasem bywa nawet bardziej zagęszczony.
Jeśli mocz jest nieznacznie zagęszczony (ciężar właściwy w przedziale 1,012 – 1,030) – u kota może występować niewydolność nerek.
Jeśli występuje azotemia, należy poszukać jej przednerkowych przyczyn.
Możliwe są też inne niż mocznica stany kliniczne przy takim ciężarze właściwym u kota. Większość zwierząt z mocznicą jest odwodniona.
Ciężar właściwy u odwodnionego kota powinien być wysoki.
W sytuacji, gdy nerki straciły zdolność zagęszczania moczu jego gęstość jest niska – mówimy wtedy, że mocz jest izostenuryczny (czyli o podobnej osmolarności, jak osocze).
Izostenuria (ciężar właściwy 1,008 – 1,012) wraz z danymi uzyskanymi w wywiadzie i podczas badania klinicznego u odwodnionego kota wskazują na uszkodzenie nerek i brak zdolności zagęszczania moczu.
Mocznica w tej sytuacji ma najprawdopodobniej tło nerkowe.
U zwierząt odwodnionych, ale wytwarzających bardzo zagęszczony mocz, najprawdopodobniej nie doszło do uszkodzenia nerek i należy szukać przednerkowych przyczyn azotemii.
W sytuacji, gdy nerki zachowują zdolność do rozrzedzania moczu w kanalikach nerkowych, mocz posiada bardzo niski ciężar właściwy (<1,008; jest to nazywane mianem hypostenurii).
Hypostenruia nie jest dowodem niewydolności nerek i mocznicy.
Oprócz określenia ciężaru właściwego moczu zaleca się przeprowadzenie pełnego jego badania, ponieważ może ono wskazać przyczyny mocznicy.
W sytuacji, gdy w moczu stwierdza się bakterie, grzyby lub liczne leukocyty, należy wykonać badanie hodowlane moczu w kierunku identyfikacji bakterii/grzybów.
U wielu pacjentów przyczyna niewydolności nerek i mocznicy mogą być zakażenia układu moczowego.
Poziom białka w moczu
U zdrowych kotów dopuszczalny jest jedynie ślad białka w moczu, ponieważ ich nerki nie przepuszczają protein.
W przypadku nieprawidłowej czynności nerek dochodzi do przenikania białka do moczu i stanu określanego mianem białkomoczu (proteinurii).
Dwie najważniejsze frakcje protein spotykane w moczu to albuminy i globuliny, stąd określa się je jako mikroalbuminurię.
Białkomocz może być pochodzenia nerkowego – wówczas jego przyczyny należy szukać w dysfunkcji nerek (np. zapalenie kłębuszków nerkowych), lub pozanerkowego, będącego skutkiem stanów chorobowych dróg wyprowadzających mocz (np. stany zapalne, niedrożności, nowotwory itp.).
Jedną z przyczyn obecności białka w moczu u kotów mocznicowych jest również nadciśnienie.
Zaawansowany białkomocz może być wynikiem nefropatii białkogubnej, która mogła rozwinąć się na skutek niewydolności nerek i mocznicy.
W takiej sytuacji konieczne jest oznaczenie stosunku białka do kreatyniny w moczu.
Obecność białka w moczu jest ważna nie tylko ze względów informacyjnych (proteinuria jest istotnym wskaźnikiem poważnych nieprawidłowości w organizmie i może być wczesnym wskaźnikiem niewydolności nerek), ale także może prowadzić do pogłębienia istniejącej już choroby nerek.
U ludzi cząsteczki białka przenikając przez uszkodzone kłębuszki nerkowe mogą sprowokować reakcję zapalną.
Całkiem prawdopodobne jest, że ten mechanizm również występuje u kotów.
Istnieją również inne hipotezy, tłumaczące szkodliwość białkomoczu.
Jedna z nich zakłada, że zbyt duża ilość protein w przesączu kłębuszkowym niejako “przytłacza” zdolność kanalików do reabsorbcji.
Inna z kolei tłumaczy, iż białko w moczu “zapycha” już i tak osłabione kanaliki nerkowe, prowadząc do ich degeneracji.
Niezależnie jednak od szkodliwego mechanizmu proteinurii faktem jest, że działa ona szkodliwe i napędza dodatkowe niszczenie nerek.
Jednym z objawów zaawansowanego białkomoczu jest spieniony mocz.
Możliwe są także obrzęki obwodowych odcinków kończyn, głowy, brzucha.
Poziom glukozy w moczu
Cukromocz (bez towarzyszącej hipergligemii) może świadczyć o ostrej mocznicy, wywołanej ostrą martwicą kanalikową.
Odczyn moczu jest zwykle kwaśny, chyba, że mocznicy towarzyszy infekcja bakteryjna dróg moczowych.
Obecność wałeczków w moczu – ich obecność może wskazywać na uszkodzenie nerek.
Obecność kryształów szczawianu wapnia w moczu w dużych ilościach może świadczyć o zatruciu glikolem etylenowym.
Możliwa jest również obecność w moczu białych i czerwonych krwinek.
Hodowla bakteriologiczna moczu jest ważnym badaniem, które może udokumentować obecność odmiedniczkowego zapalenia nerek i wskazującym na konieczność podjęcia terapii antybiotykowej.
Badania obrazowe jamy brzusznej
Przede wszystkim należy ocenić wielkość nerek:
- nerki małe są typowe dla przewlekłej niewydolności,
- nerki prawidłowej wielkości lub nieznacznie powiększone zwykle występują przy ostrej niewydolności. Jeśli jedna lub obie nerki są powiększone, przyczyną może być:
- ostre zapalenie nerek,
- krwiak nerki,
- nowotwory nerek,
- wodonercze,
- różne rodzaje torbieli nerkowych;
- ocenia się także powierzchnię i kształt nerek – mogą one mieć nieregularną powierzchnię w wyniku tworzących się torbieli, zawałów, ognisk zwłóknienia;
- w badaniach obrazowych szuka się dowodów kamicy układu moczowego:
- często u kotów mocznica wiąże się bezpośrednio z obecnością kamieni moczowych,
- może dochodzić do niedrożności jednego lub obu moczowodów, niedrożności cewki moczowej i w konsekwencji rozwoju mocznicy.
W badaniu usg można dodatkowo dokładnie obejrzeć nerki (w przypadku zatrucia glikolem etylenowym istnieją charakterystyczne zmiany w nerkach); ocenia się ciągłość dróg wyprowadzających mocz.
Tomografia komputerowa lub rezonans magnetyczny mogłyby wnieść wiele cennych informacji, jednak wymagają one znieczulenia pacjenta, co jest przeciwwskazane przy ciężkiej mocznicy.
Pomiar ciśnienia tętniczego krwi
Wciąż jeszcze niewystarczająco popularne badanie, choć powinno być rutynowo przeprowadzane u wszystkich kocich pacjentów z mocznicą.
Ponieważ nadciśnienie zasadniczo pogarsza rokowanie, a także może pogłębiać istniejącą już niewydolność nerek, należy dążyć do jego unormowania, a potem regularnego kontrolowania.
Ze względu na fakt, iż objawy nadciśnienia nie są typowe i mogą być niezauważone przez opiekunów, powinno się wykonywać rutynowo pomiar ciśnienia krwi.
W zależności od wyników badań początkowych lekarz może zalecić poszerzenie diagnostyki o:
- badanie hodowlane moczu w kierunku bakterii i grzybów;
- badanie w kierunku zakażenia białaczką, wirusem niedoboru odporności, koronawirusem;
- badanie rtg klatki piersiowej.
W sytuacji podejrzenia nowotworu nerek lub w przypadku duszności. Jeśli mocznicy towarzyszy nadciśnienie ogólnoustrojowe, może dojść do powiększenia sylwetki serca. W zaawansowanej mocznicy w tkance płucnej obecne mogą być widoczne rozsiane ogniska zwapnień oraz cechy zapalenia płuc; - urografię; jest to metoda zalecana w celu wykazania kamieni, które niezbyt dobrze cieniują w standardowych badaniach rtg, jak też w przypadku wszelkich zwężeń, nieprawidłowości anatomicznych oraz podejrzenia nowotworu. Urografię zstępującą stosuje się z wykorzystaniem kontrastu pozytywnego lub kontrastowanie podwójne;
- wydalanie frakcyjne – obliczenie wydalania frakcyjnego umożliwia rozróżnienie ostrej niewydolności nerek od ciężkiej azotemii przednerkowej;
- stężenie parathormonu;
- stężenie wapnia zjonizowanego;
- biopsja nerek zalecana jest w sytuacji:
- podejrzenia nowotworu nerek,
- w celu znalezienia przyczyny ostrej niewydolności nerek,
- w przypadku problemów diagnostycznych, gdy wyniki uzyskanych badań nie pozwalają na zakwalifikowanie mocznicy do żadnej z 3 grup,
- jeśli istnieje podejrzenie nefropatii rodzinnej.
Mocznica u kota leczenie

Jeśli jesteś opiekunem kota, u którego stwierdzono mocznicę, całkiem prawdopodobne jest, że właśnie desperacko próbujesz przeszukiwać internet w nadziei, iż znajdziesz jakiś cudowny lek, który odwróci dewastację w organizmie Twojego kota.
Obawiam się jednak, że możesz się rozczarować.
W związku z tym, że mocznica nie jest chorobą, nie ma też typowych schematów leczniczych.
Jest jednak szereg możliwości i zaleceń, które powinny jak najszybciej wcielone do terapii u kota z mocznicą.
Jak wiadomo – tu liczy się czas, ponieważ katastrofalne skutki zatrucia mocznicowego nie tylko osłabiają kota i wywołują u niego mnóstwo uciążliwych objawów klinicznych, ale też minuta po minucie pogłębiają uszkodzenie nerek i coraz bardziej oddalają możliwość całkowitego wyleczenia.
Terapia mocznicy powinna opierać więc się na:
Skorygowaniu azotemii. Znajduje się tu cały wachlarz działań, mających na celu odtrucie organizmu.
Wyeliminowaniu (jeśli jest to prawdopodobne) lub maksymalnym możliwym ograniczeniu wpływu przyczyny wywołującej stan mocznicowy.
Jeśli np. mamy do czynienia z uremią wywołaną przez niedrożność cewki moczowej (w przebiegu kamicy pęcherzowej), wówczas najskuteczniejszym leczeniem będzie udrożnienie dróg moczowych oraz dalsze działania zapobiegające ponownemu wystąpieniu niedrożności.
W sytuacji, gdy leczenie zostanie podjęte szybko, już na drugi dzień parametry nerkowe mogą szybko się obniżyć, a kociak w szybkim tempie poczuje się znacznie lepiej.
Inaczej sprawa się ma w sytuacji, gdy do mocznicy doszło na skutek przewlekłej niewydolności nerek.
Wciąż jeszcze nie jesteśmy w stanie wyleczyć tej jednostki chorobowej, a wszelkie działania skupiają się na jak największym odciążeniu nerek oraz wspomaganiu funkcji organizmu.
Skupieniu się na zwalczaniu wszelkich patologicznych stanów klinicznych, towarzyszących mocznicy.
Może nie zawsze jesteśmy w stanie naprawić nerki, ale możemy wspomagać ich funkcje – czy to na drodze farmakologicznej, czy to za sprawą odpowiednio dobranego żywienia.
Leczeniu podtrzymującym, które zapewnić ma utrzymanie (w najgorszym przypadku) osiągniętego na skutek dotychczasowych działań leczniczych stabilnego stanu klinicznego, a najlepiej doprowadzenie do pełni zdrowia.
Przystępując do leczenia mocznicy przed oczami powinniśmy mieć trzy najważniejsze cele:
- Po pierwsze dążymy do całkowitego wyleczenia. Oczywiście nie zawsze jest ono możliwe, ale zawsze należy próbować wyeliminować przyczynę wywołującą uremię.
- Równorzędnym celem jest poprawa komfortu kociaka. Leczenie powinno być ukierunkowane tak, by kot poczuł się lepiej. Powinno to być widoczne w powrocie apetytu, unormalizowaniu picia i sikania, a także w powrocie chęci do zabawy i aktywnego spędzania czasu.
- Terapia skierowana na ograniczenie pogłębiania się niewydolności nerek i spowolnienia jej postępu.
Postępowanie z mocznicą zawsze uzależnione będzie od jej przyczyny oraz od rodzaju poszczególnych zaburzeń i powikłań.
Na pierwszy rzut najprawdopodobniej wysunie się płynoterapia, specjalna dieta, być może również preparaty wiążące fosfor oraz leki obniżające ciśnienie krwi.
Generalnie leczenie mocznicy początkowo idzie wspólnym torem z leczeniem przewlekłej niewydolności nerek, natomiast – w zależności od przyczyny azotemii – po etapie wstępnym albo może od niego odejść, albo też mocznica zostanie niejako wcielona w przebieg choroby nerek i dalsza terapia stanie się automatycznie leczeniem zalecanym przy chorobach nerek.
Tak czy inaczej, postępowanie początkowo będzie bardzo podobne.
Korygowanie azotemii u kota

Redukcja toksyn
Ma ona na celu skorygowanie zaburzeń płynów, elektrolitów i równowagi kwasowo – zasadowej. Niezmiernie istotnym czynnikiem jest utrzymanie prawidłowego nawodnienia pacjenta.
Wiele kotów jest znacząco odwodnionych podczas rozpoczynania terapii i należy szybko przywrócić odpowiednią objętość płynów zewnątrzkomórkowych.
Dzięki temu nerki odzyskają optymalną perfuzję, a to pozwoli na skorygowanie azotemii przednerkowej i zapobiegnie dalszemu uszkodzeniu nerek.
Płynoterapia dożylna, czyli podawanie kroplówek często jest kojarzona jako “płukanie” nerek w celu pozbycia się toksyn z organizmu.
Jednakże najważniejszym celem podawania płynów jest odpowiednie nawodnienie kota z mocznicą.
Dzięki temu przywracana jest odpowiednia objętość płynów ustrojowych, możliwe staje się wyrównanie zaburzeń wodno – elektrolitowych, a także kwasowo – zasadowych.
Dzięki odpowiedniemu dobraniu rodzaju płynu jesteśmy w stanie nie tylko wyrównać wiele nieprawidłowości, ale sprawiamy również, że kociak czuje się lepiej.
Podając kroplówki liczymy na uruchomienie prawidłowej diurezy, dzięki czemu możliwe będzie usuwanie toksyn z organizmu.
Dożylne podawanie płynów jest więc niezbędnym elementem postępowania w przypadku mocznicy.
Wielu opiekunów próbuje negocjować z lekarzem na temat konieczności podawania płynów, argumentując swoje negatywne do nich nastawienie tym, że ich zwierzę bardzo źle znosi wkłucia i wlewy dożylne.
Popatrzmy na to inaczej.
Kot w ogóle czuje się bardzo źle.
Jest zatruty toksynami i jeśli nie spróbujemy obniżyć ich poziomu, z całą pewnością nastrój i nastawienie psychicznego zwierzaka nie będą już miał dla niego żadnego znaczenia.
Zapewnienie odpowiedniego nawodnienia jest w tej sytuacji zabiegiem ratującym kotu życie.
Podawanie płynów podskórnie mają na celu utrzymanie stanu nawodnienia kota, a nie wypłukania toksyn.
Utrzymywanie odpowiedniej wolemii powinno jednak zminimalizować ryzyko ich narastania.
Ograniczenie ilości toksyn za pomocą układu pokarmowego
Większość azotowych produktów przemiany materii jest wydalana przez nerki.
Jednakże pewna część mocznika trafia do jelita grubego i tą drogą jest eliminowana z organizmu.
Żeby maksymalnie odciążyć nerki w tej żmudnej pracy wydalania produktów zbędnych, wykorzystuje się naturalną florę bakteryjną, zasiedlającą jelita.
Specjalne bakterie jelitowe mają zdolność wiązania pewnych toksyn mocznicowych, umożliwiając przeprowadzanie pewnego rodzaju “dializy jelitowej”.
Bakterie probiotyczne są w stanie rozkładać mocznik i inne toksyny, wychwytując je w świetle jelit, skąd następnie związki te wydalane są razem z kałem.
Należą tu Streptococcus thermophilus, Lactobacillus acidophilus i Bifidobacterium longum.
Ich doustna suplementacja może ograniczać azotemię, dzięki czemu spowalnia postęp przewlekłej choroby nerek.
Regularne podawanie kotu preparatów zawierających te probiotyki powoduje zauważalne spadki poziomu kreatyniny i mocznika we krwi.
Podniosły się wszak głosy, iż stosowanie tego typu suplementów może skutkować jedynie złudzeniem poprawy czynności nerek poprzez zmniejszenie rzeczywistych poziomów mocznika i kreatyniny.
I rzeczywiście – preparaty te nie naprawią nerek w dosłownym tego słowa znaczeniu.
Azotemia pojawia się, jeśli 75% kłębuszków nerkowych uległo uszkodzeniu, a więc tylko 1/4 nerek tak naprawdę działa.
Nawet, jeśli dojdzie do pewnego ograniczenia toksemii mocznicowej przy stosowaniu tego typu probiotyków, wcale nie oznacza to, że nerki “zdrowieją”.
Jednak na pewno zauważalna będzie poprawa komfortu życia i choćby dlatego warto wdrożyć je do leczenia.
Bakterie probiotyczne dla kota
Gotowymi synbiotykami, zawierającymi probiotyczne bakterie oraz prebiotyki są Azodyl i Renadyl.
Ich dostępność na rynku polskim jest ograniczona, jednak wiem, że wielu opiekunów kotów wchodzi w posiadanie tych leków drogami mniej oficjalnymi.
Leki te są dedykowane pacjentom z chorobami nerek, dzięki zawartości bakterii probiotycznych, a właściwie ich konkretnych szczepów (wyhodowanych, wyselekcjonowanych i zbadanych w warunkach mocznicowych, a więc o znacznie wyższym powinowactwie do toksyn mocznicowych niż innych, “zwykłych” probiotyków).
Są one na tyle specjalne, ze zostały opatentowane.
Azodyl – zawiera psyllium (rodzaj błonnika, stanowiącego prebiotyk) oraz szczepy 3 konkretnych gatunków bakterii probiotycznych. Są to:
- Enterococcus thermophilus (KB19),
- Lactobacillus acidophilus (KB 27),
- Bifidobacterium longum (KB 31) – tworzących w sumie 15 miliardów jednostek tworzących kolonię na jedną kapsułkę.
Renadyl jest ludzkim lekiem, ale wielu właścicieli kotów stosuje ten lek zamiennie z azodylem.
Poza inuliną i psyllium, zawiera również szczepy 3 konkretnych probiotyków:
- Streptococcus thermofilus (KB19),
- Lactobacillus acidophilus (KB27),
- Bifidobacterium longum (KB 31), ale całość tworzy 45 milardów jednostek tworzących kolonię w 1 kapsułce, a więc 1 kapsułka Renadylu jest 3 razy mocniejsza, niż 1 kapsułka Azodylu.
Pierwsze efekty podawania Azodylu widoczne są dopiero po miesiącu, choć niektórzy opiekunowie chorych kotów twierdzą, że już po 2 tygodniach nastąpiła poprawa.
Skutki uboczne podawania probiotyków:
- najczęściej obserwowane są wymioty i biegunka,
- niektórzy twierdzą, że preparaty te (ze względu na obecność prebiotyków) mogą zwiększać wchłanianie wapnia, dlatego nie powinno się ich stosować u kotów z wysokim jego poziomem.
Podawanie Azodylu
W przypadku kotów ważących mniej niż 2,3 kg producent zaleca podawanie 1 kapsułki dziennie, a ważących do 4,5 kg – 2 kapsułek dziennie.
Problematyczne może być podawanie kapsułek, których nie powinno się otwierać, ani dzielić.
Zawartość kapsułki powinna się uwolnić w jelitach, a nie w żołądku (bakterie są niszczone przez kwas solny).
Wiele kotów odmawia połknięcia takiej kapsułki (pomimo faktu, iż producent zadbał o mniejszą wielkość kapsułek dedykowanych kotom).
Nie należy jednak wysypywać kapsułki, bo po prostu nie będzie to miało sensu – lek nie zadziała, a ze względu na fakt, że jet dość kosztowny, przysporzy nam to tylko dodatkowego wydatku.
Można jednak otworzyć kapsułkę i wymieszać z niewielką objętością tłustego jedzenia (śmietana, pełnotłusty jogurt, masło).
Tak “zakamuflowany” lek należy podać kotu na pusty żołądek na godzinę przed jedzeniem.
Podany w ten sposób Azodyl zachowuje swoją efektywność w ok. 80% (co potwierdza się w badaniach).
Renadyl może być podawany z posiłkami, nie tracąc efektu.
Może to wynikać z faktu, że zawiera on 3 razy więcej bakterii niż Azodyl, stąd wiele z nich po prostu przetrwa w kwaśnych warunkach żołądka.
W Polsce wielu opiekunów kotów, cierpiących na przewlekłą niewydolność nerek wprowadza pewien rodzaj probiotyku o nazwie Biopron 9.
Ze względu na fakt, iż zawiera on w swym składzie bakterie, które obecne są również w Azodylu, właściciele liczą, iż w ten sposób będą w stanie zastąpić drogi i niedostępny lek.
Niestety, nie mam dostępu do badań (nie wiem nawet, czy takowe zostały przeprowadzone u kotów) nad skutecznością stosowania Biopronu 9.
Skład Biopronu 9 jest następujący:
- Bifidobacterium bifidum,
- Bifidobakterium breve,
- Bifidobacterium longum,
- Lactobacillus acidophilus,
- Lactobacillus casei,
- Lactobacillus plantarum,
- Lactobacillus rhamnosus,
- Lactobacillus lactis,
- Streptococcus thermophilus.
Jak widać preparat ten zawiera 3 gatunki bakterii, wchodzących w skład Azodylu czy Renadylu, ale czy są one hodowane, selekcjonowane i badane tak, by miały zdolność metabolizowania związków azotowych?
Pamiętajmy, że kupując tamte produkty płacimy nie tylko za ich skład, ale także za miesiące, czasem lata wytężonych badań laboratoryjnych i gruntownej selekcji bakterii w warunkach mocznicowych.
Dodatkowo, Biopron 9 w 1 kapsułce zawiera jedynie 4,5 miliarda jednostek tworzących kolonię, skutkiem czego należy go podawać w zdecydowanie większych dawkach (widziałam przeliczniki, które dokładnie precyzują ilość kapsułek preparatu i trochę się przeraziłam – kot musiałby dostawać około 7 – 14 kapsułek dziennie!).
Oczywiście, że byłoby wspaniale mieć na rodzimym rynku preparat niedrogi i skuteczny, jednak czy jest to Biopron 9?
Przy braku wiarygodnych badań nie jestem w stanie odpowiedzieć na to pytanie.
Doustne absorbenty
Są to związki, które wiążą różnego rodzaju substancje.
W przypadku chorób nerek i mocznicy najczęściej stosuje się preparaty wiążące fosfor.
Kontrolowanie poziomu fosforu powinno odbywać się na dwóch płaszczyznach:
- Za pomocą odpowiedniej diety. Podawanie pokarmu o niskiej zawartości fosforu (najlepiej przeznaczonego dla kotów z chorobami nerek).
- Stosując preparaty wiążące fosfor. Nawet, jeśli kot spożywa specjalistyczną dietę weterynaryjną o ograniczonej zawartości fosforu, może to nie być wystarczające do kontrolowania jego poziomu (zwłaszcza w sytuacji, gdy choroba nerek postępuje). Preparaty absorbujące wiążą się w jelitach z fosforem obecnym w kociej diecie, skąd następnie wędrują do okrężnicy i stąd wydalane są razem z kałem. Zapobiega to wchłanianiu fosforu z jelit do krwiobiegu, a więc – z czasem – zmniejsza poziom fosforu w organizmie kota. Żeby jednak były one skuteczne, powinny być podawane bezpośrednio przed lub z jedzeniem. Różnica w poziomie fosforu w surowicy powinna być widoczna w ciągu 7 – 10 dni od rozpoczęcia stosowania. Jednak związki te nie wiążą całości obecnego w diecie fosforu, dlatego też ważne jest, by równolegle stosować dietę o ograniczonej jego zawartości.
Kiedy rozpocząć podawanie preparatów wiążących fosfor?
Jeśli poziom fosforu po miesiącu stosowania diety nerkowej nadal jest wysoki lub też kot nie toleruje specjalistycznej diety nerkowej, należy rozważyć wprowadzenie preparatów wiążących fosfor.
Rodzaje absorbentów fosforowych
Preparaty na bazie glinu
Istnieją 3 typy preparatów opartych na glinie, z czego za najlepszy uznawany jest wodorotlenek glinu.
Wodorotlenek glinu z dodatkiem wodorotlenku magnezu (np. Maalox).
Tego typu leki nie powinny być stosowane u kotów, ponieważ mogą doprowadzić do zwiększenia poziomu magnezu we krwi, co może być przyczyną wytrącania się kamieni.
Sól glinowa siarczanu sacharozy (sukralfat) – również nie jest zalecany jako środek wiążący fosfor u kotów (pomimo potencjału, jaki posiada).
Nie obniża zauważalnie tego pierwiastka we krwi, a może być przyczyną wymiotów, braku apetytu, a w jednym badaniu doszło nawet do znaczącego wzrostu mocznika i kreatyniny przy stosowaniu sukralfatu.
Wodorotlenek glinu – najskuteczniejszy i najbardziej polecany do stosowania u kotów spośród preparatów, zawierających glin.
Dodatkowymi jego zaletami jest to, ze jest on:
- bezwonny,
- pozbawiony smaku,
- powszechnie dostępny,
- niedrogi.
Dawkowanie wodorotlenku glinu u kotów
Niestety nie ma jednego idealnego schematu dawkowania, ponieważ zależy ono od:
- poziomu fosforu u Twojego kota,
- stadium ewentualnej niewydolności nerek,
- rodzaju przyjmowanego pożywienia,
- reakcji na leczenie.
Międzynarodowy zespół IRIS (International Renal Interest Society) zaleca również, by dawkowanie tego typu preparatów odnosić dodatkowo do poziomu kreatyniny w surowicy krwi, uznając fakt, że im bardziej zaawansowana jest choroba nerek (jak wskazuje poziom kreatyniny), tym trudniej jest obniżyć poziom fosforu u kotów.
I tak jeśli poziom fosforu we krwi wynosi:
- 1,3 – 1,9 μmol/L – dawka preparatu wynosi 50 mg/kg m.c./dzień;
- 1,9 – 2,6 μmol/L – 100 mg/kg m.c./dzień;
- powyżej 2,6 μmol/L – skonsultuj dawkowanie z lekarzem, możliwa dawka to nawet 200 μmol/L.
IRIS zaleca 30 – 60 mg/kg m.c./dzień
Dawka dobowa powinna zostać podzielona na ilość posiłków, przyjmowanych przez kota.
Po około 7 – 10 dniach od wprowadzenia preparatów wiążących fosfor, jego poziom w surowicy powinien być zauważalnie niższy.
Jeśli tak się nie stanie, należy rozważyć zwiększenie dawki leku.
Czasem preparaty zawierające wodorotlenek glinu mogą powodować zaparcia u kota, więc w sytuacji wystąpienia tego typu objawu, należy podjąć odpowiednie leczenie.
Nie czekaj, aż samo przejdzie, zgłoś lekarzowi, że kot ma problem z wypróżnieniem.
Interakcje z innymi lekami
Cytrynian potasu
Produkty, zawierające cytrynian, mogą zwiększać wchłanianie glinu, co może zwiększać ryzyko toksyczności glinu (dość rzadko obserwowana u tych zwierząt).
U kotów stosunkowo często podawany jest cytrynian potasu, stosowany w leczeniu kwasicy metabolicznej oraz obecny w wielu weterynaryjnych karmach nerkowych.
W przypadku suplementowania potasu przy hipokaliemii, najlepiej przyswajalną jego formą jest właśnie cytrynian potasu, jednak w sytuacji jednoczesnego stosowania wodorotlenku glinu, warto jest zastąpić go innym produktem wiążącym fosfor.
Fluorochinolony (antybiotyki) – najlepiej jest zachować minimum 3 – godzinny odstęp w podawaniu tych 2 rodzajów leków.
Jeśli istnieje konieczność podawania kortykosteroidów, również należy zachować przerwę czasową.
Ze względu na utrudnianie wchłaniania żelaza, wszelkie preparaty z żelazem powinny być podawane kotu w innym czasie.
Jeśli u kota stosowana jest famotydyna lub inne leki z tej grupy (w celu leczenia nadmiaru kwasu żołądkowego), należy zachować minimum 2 – godzinny odstęp, ponieważ wodorotlenek glinu utrudnia wchłanianie tych leków, przez co mogą one być nieskuteczne.
Również 2 godziny przerwy zalecane są przy podawaniu leków z grupy ACEI.
Preparaty na bazie lantanu (Nefrokrill, Fosrenol)
Nowsze niż wodorotlenek glinu, o porównywalnej skuteczności.
Nefrokrill – to preparat weterynaryjny, którego ojczyzną są Włochy.
Występuje w postaci małych kapsułek (tzw. perełek), a każda z nich zawiera:
- węglan lantanu,
- niezbędne nienasycone kwasy tłuszczowe (prawdziwe błogosławieństwo dla nerek),
- witaminę E,
- dodatek oleju z kryla,
- cytrynian potasu.
Jak widać dość bogaty preparat, jednak jeśli u Twojego kota występuje hiperkaliemia, nie możesz go podawać.
Fosrenol – lek ludzki, stosunkowo drogi.
U ludzi powinien być mieszany z sokiem jabłkowym, u kotów dodawany jest po prostu do pokarmu.
Preparaty z lantanem powinny być podawane wraz z pożywieniem
Efekty uboczne:
U kotów możliwe są nudności i wymioty podczas podawania tego typu leków.
U ludzi są to dość powszechne działania niepożądane.
Interakcje:
Ponieważ lantan to środek dość mocno adsorbujący, dobrze jest oddzielić podawanie pewnych leków (wymienionych przy wodorotlenku glinu) od produktów z lantanem.
Preparaty na bazie wapnia.
Należą tu produkty, zawierające:
Octan wapnia (np. Calcifos) – wiąże 2 – 3 razy więcej fosforu niż węglan wapnia, jednak może powodować zwiększenie poziomu wapnia we krwi.
Nie jest tak dobrym adsorbentem, jak wodorotlenek glinu czy lantan.
Węglan wapnia. Produkty mające go w swoim składzie posiadają mniejszą możliwość wywołania hiperkalcemii niż te, zawierające octan wapnia (jednak ryzyko nadal istnieje).
Dodatkowo w dużo mniejszym stopniu wiążą one fosfor niż wyżej wymienione preparaty, zawierające wodorotlenek glinu, lantan czy octan wapnia.
Najczęściej stosowane są:
Ipakitine (dodatkowo zwierająca chitosan).
Ma postać proszku i jest bez smaku. Powinna być wsypywana do pokarmu.
Dawkowanie jest uzależnione od wagi kota, nie ma tu znaczenia poziom fosforu.
Zawiera ona wysoki udział laktozy, toteż – w przypadku nietolerancji laktozy u Twojego kota – raczej jest przeciwwskazana.
Ipakitine również zawiera wapń, może wywołać więc hiperkalcemię (choć to ryzyko jest niższe, niż w przypadku innych preparatów opartych na wapniu).
Nie należy jej stosować u pacjentów, u których już stwierdzono hiperkalcemię, a także u przyjmujących kalcytriol.
Pronefra (z chitosanem, polisacharydami i oligopeptydami).
Zawiera ona 4 składniki:
- węglan wapnia i węglan magnezu – jako środki wiążące fosfor,
- chitosan (powszechnie stosowany adsorbent wiążący toksyny mocznicowe),
- Astragalus (traganek) przeciwdziałający włóknieniu nerek oraz hydrolizowane białko rybne (mające zapobiegać nadciśnieniu).
Ze względu na zawartość magnezu powinna być stosowana ostrożnie u kotów mocznicowych, ponieważ może dojść do nadmiernej kumulacji magnezu i powstawania kamicy moczowej.
Efekty uboczne preparatów zawierających wapń:
Wspomniana wcześniej hiperkalcemia; przy ich stosowaniu należy monitorować poziom wapnia w surowicy.
Interakcje:
Ponieważ preparaty zawierające węglan wapnia wykazują najwyższą skuteczność wiązania fosforu w pH kwaśnym (ok. 5), jednoczesne stosowanie leków zmniejszających kwasowość żołądka (famotydyna, omepazol) skutkuje zmniejszeniem efektu działania adsorbentów.
Preparaty nie powinny być stosowane u kotów jednocześnie przyjmujących kalcytriol.
Środki zawierające octan wapnia mogą doprowadzić do odkładania się wapnia w naczyniach krwionośnych, co może skutkować problemami z sercem.
Preparaty zawierające sevelamer (Renagel, Renvela) – są to preparaty stosowane u ludzi, jednak u kotów są one mniej skuteczne niż lantan.
Dawkowanie sevelameru to ok. 90 – 160 mg/kg m.c./dzień. Może on powodować zaparcia u kota, a także wpływa na proces krzepnięcia krwi (podczas jego stosowania może zaistnieć konieczność podawania witaminy K).
Preparaty zawierające żelazo kompleksowe (sucroferric oxyhydroxide) (Lenziaren, Velphoro).
Lenziaren jest nowym adsorbentem fosforu dla kotów (w Polsce jeszcze niedostępny), otrzymywanym z tlenku żelaza.
Minimalną dawką dzienną jest 0,25 mg/kota, a najwyższa dopuszczalną 1g/kota/dzień.
Velphoro jest ludzkim lekiem, stosowanym u pacjentów dializowanych.
Również niedostępny w Polsce.
Wiąże fosfor bardziej efektywnie, niż sevelamer, jednak może powodować biegunki
Niacyna – czyli witamina, która w organizmie przekształcana jest w aktywną formę (niacynamid lub nikotynamid).
Jest witaminą niezbędną dla kotów, którą muszą przyswajać z pożywieniem.
Jest ona dostępna jako niacyna (kwas nikotynowy) lub niacynamid (nikotynamid).
Zaleca się podawanie kotom niacynamidu (zwłaszcza przy stosowaniu wysokich dawek), ponieważ zbyt duża dawka tej witaminy może powodować tzw. efekt flush (opisywany u ludzi):
- mrowienie,
- świąd,
- zaczerwienienie,
- bóle głowy,
- duszność.
Nie jest powszechnie stosowana u kotów jako środek wiążący fosfor, choć może być niezłą opcją terapeutyczną.
U kotów z powodzeniem stosowane są tylko 3 wcześniej wymienione grupy, preparaty na bazie:
- glinu,
- lantanu
- wapnia.
Inne adsorbenty
Oprócz środków wiążących fosfor powszechnie stosowane są preparaty “wychwytujące” różnego rodzaju toksyny mocznicowe.
Nie ma jednoznacznych dowodów na to, iż ich stosowanie rzeczywiście chroni nerki przed większym zniszczeniem i spowalnia postępowanie choroby.
Jednak przez swoje działanie obniżające poziom azotowych związków we krwi, mogą poprawić samopoczucie kota i polepszyć w ten sposób jego stan kliniczny.
Środki wiążące toksyny najczęściej zawierają w swym składzie:
Chitosan (ipakitine, pronefra)
To polisacharyd otrzymywany z pancerza skorupiaków morskich.
Efekt jego działania polega na ograniczeniu powstawania siarczanu indoksylu – jednej z toksyn mocznicowych, przyczyniającej się w dużym stopniu do zwyrodnienia kłębuszków nerkowych, włóknienia nerek, a w konsekwencji – utraty czynnych nefronów i uszkodzenia naczyń.
Ze względu na fakt, że siarczan indoksylu jest tylko jedną z wielu toksyn obecnej nadmiarze w przebiegu mocznicy, jego zmniejszenie może być niezauważalne.
Jednak u ludzi stwierdzono, iż chitosan pozwalał zmniejszyć poziom mocznika i kreatyniny we krwi.
Preparaty zawierające chitosan zostały omówione w części opisującej preparaty wiążące fosfor.
Yucca Schidigera
Roślina pochodząca z Meksyku o silnych właściwościach przeciwzapalnych.
Często dodawana do karmy dla kotów w celu zmniejszenia nieprzyjemnego zapachu stolców, a dzieje się tak na skutek jej wiązania z amoniakiem.
Może ona poprawiać czynność nerek, obniżając stężenie mocznika oraz amoniaku.
Jednym z preparatów, zawierających yukę jest Direne, pasta lub tabletki stosowane w niewydolności nerek.
Preparat ten w swoim składzie (oprócz Yucci) zawiera:
- Ganoderma lucidum (Reishi); grzyb o właściwościach przeciwzapalnych, może ograniczać stany zapalne nerek; stosowany jest w leczeniu przewlekłego zatrucia,
- Astragalus membranaceus; wspomniany już traganek, o właściwościach immunostymulujących i działających lekko moczopędnie,
- kurkuma o właściwościach przeciwzapalnych,
- chitosan, bedący adsorbentem toksyn mocznicowych.
Węgiel drzewny
Stosowany w medycynie ludzkiej i weterynaryjnej od bardzo dawna.
Cechuje się ogromnymi zdolnościami adsorpcyjnymi, stąd też jest produktem pierwszego rzutu przy większości zatruć.
Węgiel aktywny
Podobnie jak chitosan, jego mechanizm działania w przypadku mocznicy skierowany jest głównie w kierunku zmniejszenia stężenia siarczanu indoksylu.
Z badań przeprowadzonych u ludzi, którzy odmówili dializoterapii podawanie węgla aktywnego w połączeniu z dietą niskobiałkową pozwoliło zmniejszyć poziomy mocznika i kreatyniny.
Działania niepożądane to:
- nudności,
- wymioty,
- zaparcia.
Dochodzi również do zmiany koloru kału (na bardzo ciemny).
Covalzin/Kremezin
Covalzin jest doustnym preparatem przeznaczonym do stosowania u kotów z przewlekłą niewydolnością nerek, zawierającym w swym składzie aktywny węgiel drzewny.
Różnica polega na tym, że posiada on mniejszą zdolność do wiązania amylazy, pepsyny, lipazy i chymotrypsyny iż węgiel drzewny, dzięki czemu nie dochodzi do niedoboru enzymów trawiennych u kota długotrwale leczonego adsorbentami.
Porus One
Od lutego bieżącego roku (2018) na rynkach niemieckojęzycznych (Niemcy, Austria i Szwajcaria) dostępny jest nowy adsorbent o nazwie Porus One.
Jego składnik aktywny to renaltec (najprawdopodobniej forma węgla, która również wpływa na metabolizm siarczanu indoksylu).
Preparat ma składać się z małych kuleczek, z licznymi porami na swojej powierzchni (być może stąd nazwa?).
Otworki te przechodzą w rozgałęziony system kanalików, którymi toksyny mocznicowe przenikają do wnętrza kulki i w takiej formie wydalane są wraz z kałem.
Według producenta obszar absorpcji porcji dziennej preparatu ma odpowiadać powierzchni trzech kortów tenisowych.
Nie wchłania się i nie wpływa na metabolizm.
Jest to nowy, nieznany jeszcze środek, ale zapowiada się całkiem ciekawie.
Wspomaganie produkcji moczu
W normalnych warunkach produkcja moczu u zdrowego kota wynosi 1 – 2 ml/kg/godz.
Produkcja moczu < 0,5 ml/kg/godz. świadczy o oligurii (skąpomoczu); w takim przypadku uruchamiany jest baczny monitoring pacjenta pod kątem ilości wydalanego moczu.
Jeśli oliguria utrzymuje się pomimo odpowiedniego nawodnienia zwierzaka, należy odstawić płyny i zacząć podawać leki moczopędne.
W pierwszym rzucie stosowane są diuretyki pętlowe, najczęściej furosemid.
Jeśli pacjent pozostaje oliguryczny pomimo nawodnienia, należy zastosować diuretyki osmotyczne (mannitol).
Mannitol zwiększa nerkowy przepływ krwi, zmniejsza obrzęk komórek kanalikowych, zwiększa przepływ przez kanaliki i pomaga zapobiegać ich obstrukcji i uszkodzeniu.
Jest także słabym środkiem rozszerzającym naczynia krwionośne i wymiataczem wolnych rodników.
Jest on jednak przeciwwskazany u zwierząt przewodnionych, ponieważ – zwiększając objętość płynu wewnątrznaczyniowego – może doprowadzić do obrzęku płuc.
Dializa u kota
Dializa jest to metoda filtrowania krwi w celu usunięcia toksycznych substancji i poprawy stanu klinicznego pacjenta.
Istnieją jej dwa rodzaje:
- hemodializa,
- dializa otrzewnowa.
Wskazania do rozpoczęcia dializy są następujące:
- ciężka hiperkaliemia,
- przeciążenie objętościowe (płynami) oporne na ograniczenie płynów i diuretyki,
- oporna mocznica,
- zatrucie lekami.
Hemodializa u kota
Cały proces trwa kilka godzin i może być powtarzany kilka razy w tygodniu.
Jej celem jest obniżenie parametrów nerkowych.
Podczas tego zabiegu krew kota jest wielokrotnie przepompowywana na zewnątrz ciała do specjalnego dializatora, będącego “sztuczną nerką”.
Przeprowadzana jest wyłącznie w specjalnych ośrodkach, specjalizujących się w leczeniu tym sposobem.
Dializa otrzewnowa
Jako dializator wykorzystuje jamę otrzewnową pacjenta, która wyścielona jest półprzepuszczalną błoną – tzw. otrzewną.
Przez błonę tę może przenikać mocznik/BUN, kreatyna, fosfor i wiele innych substancji.
W metodzie tej do jamy otrzewnowej wprowadzany jest specjalny roztwór dializacyjny, który na zasadzie dyfuzji zbiera produkty przemiany materii i nadmiar elektrolitów.
Dializę otrzewnową stosuje się w przypadkach ostrego uszkodzenia nerek u kotów.
Hemodializa lub dializa otrzewnowa są czasami jedyną opcją dla pacjentów z ostrą mocznicą, którzy nie reagują na odpowiednie, agresywne leczenie.
Dializa zapewnia pewną (chwilową przynajmniej) stabilność metaboliczną, dzięki któremu uzyskujemy czas na określenie przyczyny zaburzeń czynności nerek.
Idealnie byłoby, gdyby ten moment “wyciszenia” mocznicy był na tyle długi, by umożliwić powrót nerkom do prawidłowych funkcji.
We wczesnych etapach azotemii zastosowanie hemodializy mogłoby zapobiec rozwojowi mocznicy.
Pamiętać należy, że zabieg dializy poprzedzony jest założeniem cewnika dializacyjnego, co odbywa się w znieczuleniu ogólnym.
W przypadku mocznicy, przy której parametry nerkowe osiągać mogą naprawdę niebotyczne poziomy, wszelkie znieczulenie pacjenta może być śmiertelne.
Dlatego w sytuacji, gdy rozważamy dializę u naszego podopiecznego, zdecydowanie wcześniej, zanim stan azotemii oraz skrajne rozchwianie równowagi kwasowo – zasadowej i wodno – elektrolitowej doprowadzi do stanu, że zabieg dializy będzie bardzo ryzykowny lub wręcz przeciwwskazany.
Wyeliminowanie lub odwrócenie przyczyny mocznicy
Jeśli uda się ustalić jaka przyczyna doprowadziła do rozwinięcia się u kota stanu mocznicowego, agresywne i szybkie działanie wspomagające i objawowe może zwiększyć szanse na powrót prawidłowych czynności nerek.
Niezmiernie ważne jest dokładne przeanalizowanie danych, uzyskanych z wywiadu, badania klinicznego oraz wyników badań dodatkowych i ustalenie:
- Po pierwsze: czy stan azotemii wynika z przyczyn przednerkowych, nerkowych czy zanerkowych.
- Po drugie: czy obecne zmiany, zaobserwowane u pacjenta mają charakter ostry, czy przewlekły.
Dopiero po “zabezpieczeniu” wszelkich możliwych przyczyn, można przejść do leczenia konsekwencji metabolicznych mocznicy.
Zwalczanie stanów patologicznych towarzyszących mocznicy
Postępowanie na tym etapie jest istotne nie tylko ze względu na katastrofalne konsekwencje, wynikające z niepodjęcia leczenia, ale także (a może głównie) dlatego, że wszelkie działania zmierzające do ustępowania komplikacji mocznicowych oraz zaburzeń klinicznych zwiększają szanse na to, by Twój kot poczuł się lepiej.
Tak więc z jednej strony leczymy, korygujemy, wyrównujemy i stabilizujemy wszystko, co możemy, a z drugiej strony – efektem “ubocznym” tych działań jest coraz lepsze samopoczucie kota, ustępowanie uciążliwych objawów klinicznych, powrót prawidłowych funkcji i zdrowienie.
Leczenie zaburzeń żołądkowo – jelitowych
Wymioty i nudności są bardzo powszechnym objawem przy mocznicy i powinny być zwalczane w celu poprawy komfortu kota, a także utrzymania odpowiedniego odżywienia i nawodnienia.
Jako leki pierwszego rzutu w zwalczaniu wymiotów stosuje się antagonistów dopaminergicznych (metoklopramid).
Działa on również pobudzająco na mięśniówkę przewodu pokarmowego
Alfa – 2 antagoniści adrenergiczni (np. prochlorperazyna) są dobrymi środkami przeciwwymiotnymi u kotów, ale ich stosowanie wiąże się ze znacznym uspokojeniem (w wyniku obniżenia ciśnienia).
Ta grupa leków może być stosowana jedynie u pacjentów dobrze nawodnionych oraz kontrolowanych pod względem wysokości ciśnienia krwi.
Antagoniści 5 – HT3 (ondansetron i dolasetron) zdają się być bardzo skuteczni w kontrolowaniu wymiotów mocznicowych, a ich stosowanie nie wiąże się z istotnymi działaniami niepożądanymi.
Maropitant (cerenia) – jest antagonistą receptora neurokininowego (NK1), który hamuje wymioty poprzez oddziaływanie obwodowe i ośrodkowe.
Antagoniści receptora H2 – famotydyna, cymetydyna, ranitydyna.
Stosowane w leczeniu ostrego zapalenia błony śluzowej żołądka i jelit.
Ponieważ leki te są wydalane przez nerki, w przypadku ciężkiej ich niewydolności należy zmniejszyć dawkę.
Alternatywą dla antyhistaminików mogą być inhibitory pompy protonowej (jak np. omeprazol, polprazol), które – zmniejszając wydzielanie kwasu żołądkowego – minimalizują podrażnienia błony śluzowej żołądka.
Leczenie nadciśnienia

Koty w kryzysie mocznicowym często mają nadciśnienie, które może pogłębić uszkodzenie nerek.
Koty o stałym ciśnieniu skurczowym > 180 mmHg lub takie, których ciśnienie jest >160 mmHg, ale towarzyszą mu ogólne symptomy nadciśnienia (objawy okulistyczne, udar, napady drgawkowe, przerost lewej komory serca) powinny być leczone na nadciśnienie.
Lekami z wyboru ze względu na skuteczność oraz brak objawów ubocznych (a także wygodę stosowania – 1 raz dziennie doustnie) są blokery kanałów wapniowych (amlodypina).
Początkowo wychodzi się od dawki 0,625 mg/kota, która może być następnie zwiększana aż do momentu, gdy osiągnie się ciśnienie skurczowe < 170 mmHg.
Jeśli ciśnienia nie udaje się kontrolować za pomocą samej tylko amlodypiny, można zastosować dodatkowo inhibitory konwertazy angiotesyny (ACEI), np. benakor lub rozważyć alfa – 1 antagonistę.
Lekiem obniżającym ciśnienie krwi u kotów (często stosowanym w niewydolności nerek) jest semintra zawierająca telmisartan jako substancję czynną. Jest to płynny lek podawany doustnie.
Leczenie powikłań metabolicznych
Kwasica metaboliczna
Kwasica metaboliczna jest najczęstszym zaburzeniem równowagi kwasowo – zasadowej w przebiegu mocznicy u kotów.
Powstaje ona na skutek ograniczenia wydalania kwasów przez nerki i spadku wytwarzania wodorowęglanów.
Łagodna kwasica metaboliczna może ustąpić po nawodnieniu zwierzęcia i uruchomienia diurezy.
Jeśli natomiast kwasica metaboliczna jest bardzo poważna lub obecna jest hiperkaliemia, zalecane jest agresywne leczenie.
Właściwe leczenie ostrej kwasicy (poziom dwuwęglanów w surowicy wynosi < 16 mmol/L) jest oparte na oznaczeniu wodorowęglanów we krwi lub na podstawie gazometrii.
Wodorowęglan sodu podaje się dożylnie do momentu osiągnięcia docelowych stężeń dwuwęglanu >20 mmol/L albo też gdy przeciążenie sodem lub hypokaliemia uniemożliwi dalsze podawanie.
Hyperkaliemia jest najpoważniejszym zaburzeniem metabolicznym, związanym z nerkową lub zanerkową przyczyną azotemii.
Może ona być pogłębiana przez niewłaściwe użycie płynów zawierających potas i/lub stosowanie leków, takich jak ACEI.
W sytuacji gdy stężenie potasu w surowicy wynosi > 7 mEq/l mogą pojawić się zagrażające życiu arytmie serca.
Mogą one być nasilane przez hypokalcemię, kwasicę i niektóre leki.
Umiarkowana hyperkaliemia (<7 mEq/l) może się zmniejszyć po skorygowaniu deficytu płynów.
Redukcja poziomu potasu we krwi możliwa jest dzięki rozcieńczeniu krwi oraz zwiększeniu wydalania przez nerki.
Pomocny w wydalaniu potasu przez nerki może być także furosemid.
Jeśli te metody zawiodą, należy rozważyć inne sposoby do obniżenia poziomu potasu:
wodorowęglan sodu podawany dożylnie.
Jeśli jest on niewskazany albo nieskuteczny, hipertoniczna dekstroza może być podawana (razem z jednoczesnym podaniem insuliny lub też bez niego).
Glukoza stymuluje uwalnianie insuliny i sprzyja pobieraniu przez komórki potasu.
Jeśli podano insulinę, stężenie glukozy musi być monitorowane we krwi, aby uniknąć hypoglikemii.
Glukonian wapnia – nie zmienia on stężenia potasu w surowicy, ale zmniejsza kardiotoksyczność wynikającą z hyperkaliemii.
Hypokaliemia – często kojarzona z niewydolnością nerek, w przebiegu której obecny jest wielomocz.
Do spadku poziomu potasu we krwi może dojść dodatkowo na skutek podawania płynów nie zawierających potasu (np. NaCl) lub diuretyków (furosemidu, mannitolu), niedoboru potasu w diecie, intensywnych biegunek czy wymiotów.
Hypokaliema może wpływać na stopień przesączania kłębuszkowego i wywoływać dalsze zaburzenia nerek.
Przy zbyt niskim poziomie potasu konieczna jest jego suplementacja – początkowo dożylnie (nie więcej niż 0,5 mEq/kg/godzinę), a po skorygowaniu hypokaliemii – doustnie (lub czasami dożylnie).
Zaburzenia poziomu sodu.
Ostra niewydolności nerek zaburza balans wodny oraz sodowy w organizmie.
Pacjenci ze skąpomoczem często mają niedobór sodu.
Zbyt wysoki poziom sodu z kolei może wynikać z utraty hypotonicznych płynów przez przewód pokarmowy, podawania płynów bogatych w sód (NaCl, płyn Ringera z mleczanami, wodorowęglan sodu) i niewystarczającego pobrania czystej wody.
Hyperfosfatemia.
Jest cechą charakterystyczną ostrej mocznicy i może nasilać hypokalcemię.
Podstawą leczenia nadmiaru fosforu jest redukcja fosforu w diecie oraz doustne podawanie preparatów wiążących fosfor (np. wodorotlenek glinu).
Leczenie krwawienia z przewodu pokarmowego
U kotów mocznicowych może dojść do krwawienia z przewodu pokarmowego.
Jeśli się ono pojawi, należy dążyć do jak najszybszego opanowania krwawienia, ponieważ może ono nasilać już występującą niedokrwistość.
Inhibitory pompy protonowej mają zastosowanie w leczeniu krwawienia i dość dobrze się sprawdzają.
Wynika to najprawdopodobniej z faktu, iż zneutralizowanie kwasu żołądkowego powoduje stabilizację skrzepów krwi i ustanie krwawienia.
Bardziej poważne przypadki krwawienia wymagają wprowadzenia sukralfatu.
Jeśli u kota wystąpiła niedokrwistość z powodu krwawienia warto przemyśleć transfuzję krwi w celu opanowania kryzysu.
Jednak decyzja o przetoczeniu krwi powinna być mocno przemyślana, z rozważeniem ryzyka oraz korzyści.
Leczenie niedokrwistości u kota
W przebiegu mocznicy na tle przewlekłej niewydolności nerek dość częstym zaburzeniem jest także anemia.
Wynika ona nie tylko z dysfunkcji nerek, ale także ze strat, wynikających z krwawień w obrębie przewodu pokarmowego, jak też z bezpośredniego niszczącego wpływu na erytrocyty toksyn mocznicowych.
Niedokrwistość u pacjentów z azotemią może indukować dodatkowe powikłania, stąd ważne jest, by utrzymywać u nich poziom hemoglobiny >10 g/dl.
Leczenie niedokrwistości w przebiegu mocznicy
Podawanie rekombinowanej ludzkiej erytropoetyny (rHu – EPO). Jednak po pewnym czasie u części pacjentów mogą rozwinąć się przeciwciała antyrHu – EPO, co uniemożliwia dalsze jej stosowanie.
Rodzaj erytropoetyny stosowane u kotów:
- Darbepoetyna alfa (np. Anaresp). Obecnie jest lekiem z wyboru u kotów, najprawdopodobniej dlatego, że w najmniejszym stopniu powoduje powstawanie przeciwciał.
- Epoetyna alfa (np. Epogen, Eprex),
- Epoetyna beta (np. Neo Recormon)
Zwalczanie biegunki u kota

Pojawienie się biegunki u mocznicowych kotów nie jest objawem wiodącym, jednak jeśli jest ona obecna, najprawdopodobniej jest wynikiem zapalenia jelit.
Często towarzyszy jej również krwawienie z przewodu pokarmowego.
Może mieć ona jednak zupełnie inne tło, zupełnie niezwiązane z mocznicą. Jej leczenie jest następujące:
Dieta
Jeśli zbyt szybko wprowadziłeś dietę nerkową, nagłe wystąpienie biegunki może być z tym związane.
W takiej sytuacji odstaw nowe jedzenie i wróć do poprzedniego do momentu, kiedy biegunka nie zostanie opanowana.
Następnie powoli wprowadzaj nowe pożywienie, ale nie zmieniaj go gwałtownie.
Rób to stopniowo, dzień po dniu, dodając do wcześniejszej diety około 10 – 20 % objętości nowego pożywienia.
Pomocne może być chwilowe wprowadzenie specjalistycznej diety żołądkowo – jelitowej (np. Hill’s i/d).
W większości tego typu pokarmów stężenie białka i fosforu jest akceptowalne, by podawać je kociakom nerkowym.
Preparaty zawierające kaolin i/lub pektyny
Kaolin to rodzaj glinki, która ma silne właściwości wiążące różne substancje.
Dodatek kaolinu poprawia konsystencję kału, ale nie sprawi, że będzie go mniej, nie wpłynie także na ilość utraconych płynów.
Pektyny są z kolei mieszaniną węglowodanów, występującą w ścianach komórkowych wielu roślin.
Pektyny mają dużą zdolność zagęszczającą (nie bez powodu są wykorzystywane w przemyśle spożywczym do produkcji dżemów i powideł).
Pektyny dodawane do pożywienia mogą zmniejszyć objętość kału, poprawiając jego jakość, a przez swoje zdolności wiązania wody, zmniejszają ilość koniecznych do nawodnienia płynów.
Dodatkowym atutem takich preparatów jest pozytywny wpływ na mikroflorę bakteryjną jelit.
Jest wiele dostępnych środków, zawierających te składniki (w połączeniu lub osobno). Pamiętać tylko należy, że produkty te należy podawać zachowując odstęp min. 3 godzinny od innych leków.
Probiotyki, czyli tzw. dobre bakterie
Wskazane szczególnie, jeśli kot dostaje antybiotyki.
Sukralfat
Sukralfat, np. popularny u ludzi z chorobą wrzodową żołądka Ulgastran.
Jest to związek sacharozy i wodorotlenku glinu, który ma działanie osłaniające śluzówkę, dzięki temu jest polecany przy leczeniu wszelkiego rodzaju owrzodzeń i to zarówno w jamie ustnej, jak i w przewodzie pokarmowym.
Tworzy na powierzchni wrzodu coś w rodzaju opatrunku, dzięki czemu odgradza niszę wrzodową od niszczycielskiego działania kwasów i enzymów.
Typowe dawkowanie u kota to 0,25 – 0,5 g /kota doustnie co 6 – 8 godzin.
Powinien być stosowany na pusty żołądek – minimum 1 godzinę przed lub 2 godziny po posiłku.
Te same restrykcje obowiązują także w przypadku łączenia sukralfatu z innymi lekami.
Zwłaszcza nie należy podawać tego leku jednocześnie z antybiotykami (zwłaszcza marbofloksacyną, enrofloksacyną, orbiflksacyną, pradofloksacyną), a także famotydyną, ranitydyną czy cymetydyną.
U kotów po podaniu sukralfatu mogą wystąpić wymioty, więc należy bacznie obserwować pojawienie się tego rodzaju działań niepożądanych.
Postępowanie z owrzodzeniami jamy ustnej
Owrzodzenia jamy ustnej mogą być bardzo bolesne, więc warto jest pomóc kociakowi jeszcze zanim terapia ogólna przyniesie widoczne rezultaty w postaci ustępowania objawów.
Kot może nie chcieć jeść, toteż próba złagodzenia dyskomfortu przyniesie tylko dobre skutki.
Syrop z kory śliskiego wiązu może bardzo złagodzić podrażnienia i owrzodzenia jamy ustnej (można wypędzlować nim śluzówki).
Innym naturalnym sposobem jest wymieszanie odrobiny sera podpuszczkowego twardego (np. biały cheddar) z odrobiną wody tak, by powstała pasta, którą następnie nakłada się na dziąsła.
Enzymy zawarte w serze wpływają na bakterie w jamie ustnej i łagodzą infekcję.
Jeśli owrzodzenia są wyjątkowo rozległe i uciążliwe, można zastosować sukralfat – tworzy on ochronną powłoczkę nad ubytkami i umożliwia ich szybsze gojenie.
W przypadku ciężkich wrzodów mogą być konieczne antybiotyki.
Innym problemem jest, jak przekonać kota do jedzenia, przy takiej bolesności w obrębie jamy ustnej.
Warto wypróbować pokarm dla niemowląt (np. popularne gerberki), występujący w formie miękkiej papki.
Istnieje cała gama rodzajów i smaków tego typu pokarmów, a kociak bez trudu będzie w stanie zlizać pożywienie.
Jeśli uszkodzenia w obrębie jamy ustnej są naprawdę bardzo poważne i uniemożliwiają kotu pobieranie jedzenia, może być konieczność żywienia przymusowego.
Zwalczanie bólu
Ból może towarzyszyć różnym stanom, przebiegającym z mocznicą.
Niestety, analgezja (czyli działania mające na celu zlikwidowanie bólu) jest dość często pomijana u kotów z mocznicą.
Może to wynikać z ich skrytego charakteru.
W przypadku niedrożności moczowodu ból występuje w środkowej części brzucha.
Przy ostrej niewydolności nerek często obecny jest ból, wynikający z zapalenia i/lub obrzęku nerek
Dodatkowo towarzyszące mocznicy owrzodzenia błony śluzowej jamy ustnej czy żołądka również są dotkliwe dla kotów
Buprenorfina i butorfanol są dobrymi środkami przeciwbólowymi.
Można stosować również tramal.
Absolutnie niewskazane są niesterydowe leki przeciwzapalne w stanach mocznicowych u kotów.
Dieta przy ostrej mocznicy

U pacjentów z ostrą mocznicą na pierwszy plan wysuwa się poważna przewaga katabolizmu.
Kwasica metaboliczna zwiększa dodatkowo procesy kataboliczne białek, przez co nasila się:
- azotemia,
- hyperkaliemia,
- hyperfosfatemia,
- zaniki masy mięśniowej.
Ponieważ koty mogą niezbyt przyjemnie wspominać pobyt w szpitalu, dlatego też zaleca się, by nowy rodzaj specjalnej diety nerkowej wprowadzony został w domu, nie podczas hospitalizacji.
Dzięki temu może uda się uniknąć awersji do diety, stosowanej w przychodni.
Ze względu na to, że wiele kotów nie chce jeść, może być wymagane żywienie dojelitowe.
Stosowana jest ezofagostomia lub gastrostomia.
Dzięki tym technikom możliwe jest podawanie specjalnej karmy nerkowej, nawadnianie, a także podawanie leków bezpośrednio do żołądka lub przełyku.
Sondy doprzełykowe lub dożołądkowe stosowane są przez kilka dni i umożliwiają przerwanie nasilonego katabolizmu oraz odżywienie pacjenta.
W przypadku przeciwwskazań lub niemożności założenia rurki gastrostomijnej, możliwe jest tymczasowe pozajelitowe odżywianie pacjenta.
Leczenie podtrzymujące w mocznicy
Opanowanie mocznicy poprzez skorygowanie azotemii i zaburzeń metabolicznych, wodno – elektrolitowych i kwasowo – zasadowych to ogromny sukces.
Spora część pracy jednak jeszcze przed nami a kwestia, czy i na jak długo utrzyma się stabilny stan kliniczny Twojego zwierzaka, w dużej mierze będzie teraz zależała od Ciebie.
Dieta
Jednym z najważniejszych składowych terapeutycznych oraz czynników, mających najbardziej istotny długoterminowy wpływ na dalsze losy kota jest dieta.
Kot nie może nie jeść.
I na nic się zda wymyślna, super – droga dieta specjalistyczna, jeśli Twój podopieczny jej nie zje. Oczywiście, najlepiej byłoby, gdyby to była nerkowa dieta, jednak kot w stanie mocznicy powinien jeść cokolwiek.
Brak przyjmowania pokarmu u tego gatunku jest bardzo niebezpieczny, ponieważ już w ciągu 1 – 2 dni kompletnego odmawiania jedzenia może dojść do stłuszczenia wątroby.
Pokarm, przeznaczony dla kotów z problemami nerkowymi powinien zawierać mniejszą ilość białka oraz fosforu.
Ograniczenie poziomu protein w diecie pozawala zmniejszyć ilość gromadzących się azotowych produktów przemiany materii.
Dzięki temu zmniejszamy obciążenie nerek, związane z koniecznością wydalania toksyn powstałych w wyniku rozpadu produktów białkowych.
Zmniejszenie poziomu fosforu w diecie może mieć zbawienny skutek w zapobieganiu i leczeniu hyperfosfatemii.
Udowodnione zostało, koty karmione dietą nerkową wykazywały mniej epizodów mocznicowych w porównaniu do tych, przebywających na pokarmie ze standardowymi poziomami białka i fosforu.
Niezmiernie ważne jest również dbanie o odpowiednie nawodnienie kota.
U pacjentów z mocznicą nieograniczony dostęp do świeżej wody jest niezbędny, by skompensować nasiloną diurezę.
Koty z natury nie piją dużo, dlatego warto je zachęcać do spożywania większej ilości wody.
Niektóre koty lubią bieżącą wodę, warto jest więc zapewnić np. w postaci specjalnej fontanny, czy też nawet zachęcając zwierzaka do bawienia się wodą płynącą z kranu.
Wodę należy przemycać w każdej możliwej postaci, nawet dolewając ją do pokarmu.
Suplementy diety i witaminy dla kota

Przeciwutleniacze
Przeciwutleniacze odgrywają niebagatelną rolę w ochronie nerek i zapobieganiu stresowi oksydacyjnemu.
O ile nie ma wyraźnych wskazań do stosowania ich w leczeniu mocznicy, o tyle regularna suplementacja antyoksydantów może działać przeciwzapalnie na nerki, także spowalniać procesy starzenia i degeneracji.
Witamina E
Witamina E – jej ważnej roli doszukiwano się w zmniejszaniu stresu oksydacyjnego oraz przeprowadzono wiele badań nad jej wpływem np. na niedokrwistość, towarzyszącą przewlekłej niewydolności nerek.
Uzyskane wyniki są sprzeczne – jedni autorzy przekonują, że skomplementowanie pacjentom z niewydolnością nerek witaminy E, C i beta – karotenu okazało się skuteczne, podczas gdy inni nie doszukali się pozytywnego wpływu witaminy E na wskaźniki stresu oksydacyjnego oraz niedokrwistość.
Koenzym Q10
Koenzym Q10 (ubichinon, ubichinol) – wykorzystywany jest do produkcji energii.
Jego niedobór bywa poważną przyczyną kardiomiopatii. W badaniach przeprowadzonych u ludzi koenzym Q10 poprawia czynność nerek pacjentów z przewlekłą niewydolnością i zmniejsza konieczność dializy.
Niezbędne nienasycone kwasy tłuszczowe
Posiadają one silne właściwości przeciwzapalne, ale ważne jest, by ich suplementacja zawierała prawidłowy stosunek kwasów omega–3 do omega – 6.
Kwasy tłuszczowe omega – 3 (obecne w dużych ilościach w olejach rybnych) modyfikują odpowiedź zapalną i ich stosowanie może być bardzo pomocne w chorobie nerek, zwłaszcza u pacjentów z kłębuszkowym ich zapaleniem.
Witaminy z grupy B
Koty, u który mocznicy towarzyszył wielomocz, utraciły tą drogą ogromne ilości witamin z grupy B.
Dlatego też wskazane jest dbanie o uzupełnienie niedoborów.
Wiele karm komercyjnych, dedykowanych kotom z problemami nerkowymi ma już zwiększoną ilość tych witamin w swoim składzie.
Dalsze postępowanie ściśle uzależnione jest od stanu pacjenta i przyczyny mocznicy.
W wielu przypadkach pacjent powinien przez jakiś czas być hospitalizowany, by ustabilizować jego stan.
Po powrocie do domu może być konieczność podawania następujących leków lub preparatów:
- leki obniżające ciśnienie krwi,
- środki wiążące fosfor,
- suplementy diety, zawierające witaminy,
- suplementy potasu,
- antybiotyki,
- erytropoetynę,
- inne leki, zalecone przez lekarza.
Rokowanie w mocznicy u kota

W przypadku wystąpienia mocznicy rokowanie ściśle uzależnione jest od:
- jej przyczyny,
- stopnia uszkodzenia nerek,
- współistniejących chorób lub niewydolności narządów,
- wieku kota,
- odpowiedzi na leczenie.
W przypadku mocznicy przednerkowej rokowanie odnośnie powrotu do zdrowia jest dobre, ponieważ nieźle reaguje ona na płynoterapię (dopóki nie rozwinęła się ostra niewydolność nerek na skutek niedokrwienia).
W przypadku mocznicy zanerkowej rokowanie jest dobre, pod warunkiem możliwości usunięcia przyczyny niedrożności dróg moczowych i szybkiego wyprowadzenia kota z mocznicy.
Pojawiają się jednak sytuacje niebezpieczne, związane z kwasicą i hyperkaliemią.
Rokowanie pogarsza się, jeśli mocznica doprowadza do ostrej niewydolności nerek.
W przypadku ostrej niewydolności nerek rokowanie jest bardziej pomyślne niż przy przewlekłej, ponieważ jest jeszcze szansa na regenerację kanalików nerkowych w ciągu kilku tygodni od zażegnania kryzysu.
W przypadku nerkowej mocznicy jednak rokowanie ściśle uzależnione jest od stopnia i charakteru uszkodzenia nerek.
Najbardziej istotnym rokowniczo czynnikiem jest reakcja na leczenie.
U kotów ze skąpomoczem lub bezmoczem dalszy brak wytwarzania moczu po nawodnieniu rokuje źle.
Generalnie można powiedzieć, że u pacjentów z ostrą niewydolnością nerek rokowanie jest ostrożne do złego.
W przypadku przewlekłej niewydolności nerek dochodzi do trwałego, postępującego i nieodwracalnego ich uszkodzenia.
Rokowanie odnośnie poprawy funkcji nerek jest złe.
Jednak odpowiednie leczenie może zmniejszyć nasilenie mocznicy i poprawić komfort, a dzięki temu przedłużyć życie pacjenta.
Poprawę rokowania długoterminowego uzyskuje się również dzięki szybkiemu rozpoznaniu i leczeniu wszelkich towarzyszących powikłań.
Ogólnie rzecz biorąc długoterminowe rokowanie dla kotów, które przeżyły epizod ostrej mocznicy jest ostrożne do dobrego, w zależności od leżącej u podstaw przyczyny.
Wczesna diagnoza i odpowiednie postępowanie znacznie poprawia rokowanie i minimalizuje ryzyko znacznego uszkodzenia nerek.
Podsumowanie
Mocznica jest bardzo skomplikowanym i ciężkim stanem klinicznym, a jej skutki sieją spustoszenie w całym organizmie chorego kota.
Zwierzę czuje się przy tym naprawdę źle.
Często samopoczucie zwierząt z objawami ostrej mocznicy porównywane jest do… mocnego kaca.
Nie wiem, czy miałeś kiedykolwiek wątpliwą przyjemność przechodzić przez ten “błogi” stan, mam nadzieję że nie.
Jednak wtedy – podobno 🙂 – człowiek czuje się fatalnie.
Jest jeszcze nie do końca trzeźwy, ciągle chce mu się wymiotować, nie jest w stanie nawet powąchać jedzenia, ponieważ od razu pojawia się odruch wymiotny…
Piekielnie boli głowa, właściwie to boli cały człowiek 😉
Świadomość nadal jest lekko zaburzona, koncentracja znacznie osłabiona, a motoryka poważnie ograniczona.
Każdy ruch przysparza ogromu cierpień. Liście na drzewach szeleszczą zbyt głośno, gwiazdy świecą zbyt jasno, życie boli zbyt mocno…
Na szczęście z godziny na godzinę stan delikwenta się poprawia.
Kac mija, człowiek czuje się już dobrze.
A teraz wyobraź sobie, że Twój kot ma dokładnie to samo, ale spotęgowane.
Zamiast jednej toksyny, która wywołała taki stan, jest cała masa (wymienionych wcześniej) trucizn, które – zamiast obniżać swoje poziomy we krwi, bezlitośnie pną się w górę.
Zatruwają kota od środka, wywołując przy tym ogromne cierpienia. Dlatego też, jeśli zauważysz u swojego podopiecznego którekolwiek symptomy, mogące sugerować występowanie mocznicy, natychmiast zawieź kota do lekarza.
Nie pozwól, by azotemia rozwinęła się na tyle, by spowodować kliniczne objawy uremii. Pamiętaj, że wcześnie rozpoznana i szybko leczona mocznica ma większe szanse na wyleczenie.
Dziękuję ci, drogi Czytelniku, że dotrwałeś do tego miejsca.
Mam nadzieję, że nie zanudziłam Cię tym artykułem.
Jak sam widzisz, mocznica jest bardzo obszernym zagadnieniem, o którym nie sposób powiedzieć tylko parę słów.
Jest dodatkowo stanem na tyle poważnym i obfitującym w dalekosiężne konsekwencje, iż zrozumienie jej mechanizmu powinno leżeć na sercu każdego opiekuna kota, u którego się ona pojawiła.



Witam. Mam kota w wieku lat 19!!! Tak 19 lat. To nie pomylka. Od pewnego czasu moj staruszek miewa się coraz gorzej. Stracil apetyt. Schudl (z duzego 6 kg kota zrobil sie chucherkiem 3kg). Duzo pije i często siusia. Rowniez często zdarzalo mu sie wokalizowac bez wyraznej przyczyny. Tydzien temu mial zabieg “sanacji” jamy ustnej, bo wydawalo sie, ze jego brak apetytu wynika ze stanu zapalnego w pyszczku (usunieto kamien nazebny) Mial tez nadzerkę na koncu języka.. Podano dozylną krotkotrwalą anestezje z propofolu + antybiotyk. Kot po wybudzeniu nabral apetytu. Nie trwalo to dlugo. Znow nie chce nic jeść, podchodzi do miseczki, jest glodny, probuje, ale zaraz fuczy, prycha i odskakuje jak gdyby cos go bolalo, lub jakby widzial “wroga”. Gdy dwa razy udalo mu sie zjeść dosc spore porcje – niestety wszystko zwymiotowal. Dzisiaj nie je zupelnie nic. Podtykam pod nosek najlepsze smakolyki. Badanie ogolne krwi w dniu zabiegu wykazalo poziom kreatyniny:3,3 mg/dl a poziom mocznika 85 mg/dl. Co robic? Jak poprawic jego komfort zycia? Jak poznać, czy go cos boli? Bede wdzieczna za odpowiedz.
Dzień dobry.
Według wyników badania krwi kot cierpi na początki mocznicy wynikającej z niewydolności nerek. Należy więc wdrożyć leczenie mające na celu zmniejszenie poziomu mocznika we krwi, usprawniające pracę nerek, oczyszczające organizm z toksyn, osłaniające przewód pokarmowy, poprawiające apetyt. Ponadto należy wprowadzić odpowiedni rodzaj karmy oraz suplementy przedłużające żywotność nerek. Wszystko to opowie Pani lekarz podczas wizyty w lecznicy.
Pozdrawiam, lek. wet. Magda Zdanowska.
Dzien dobry.Moj Kotek ma 10 lat.Po trochu zaczal jej brzuszek robic sie pekaty,myslalam ze zatwardzenia i gazy , wiec Kupilam olej parafinowy , pomimo ze stolec byl oddawany prawie co Dziennie.Pommimo ze kot jest maly rozmiarowo,myslialam ze moze zaklaczone jelita , wiec Kupilam paste na odklaczenie, ale kot nigdy nie wymiotowal.Perystatyka jelit jest I sluchac ze jelita pracuja.Zaczelam dawac oslonowe.Kot mocz tez oddaje ale je malo, zawsze jadla malo bez wymiotow.Zeby i dziasla czyste.Bez bolu biega po ogrodzie i bawi sie.Pije troche wode I mleko bez laktozy .Zrobilam badania krwi z rozszerzonym profilem.USG jamy brzusznej I rentgena.Nic nie powiekszone .Troche przytyla bo zima ,byla w domu nie na dworze.Ale Okazalo sie ze jednak Amalyza jest zawyzona I Cos jest z trzustka.Watroba I nerki w pozadku.Wiec kot musi jesc mniej surowego miesa.Trzustka u starszego Kota ciezko pracuje przy Surowym miesie.Co zrobic jak kot je malo gotowanego kurczaka czy rybke na paze, ostudzone I drobno pokrojone .A woli tylko surowe miesko?!Kotka jest mizerna I delikatna, zawsze taka byla !Czesto ma podawany ryz I marchewke I groszek ale nie je tego , tylko ciagnie Do surowego.Zawsze od urodzenia jadla malo ale kurczakiem nigdy nie gardzila ani rybka.Anemii nie ma.Rozpieszczona tez nie jest!Co zrobic ?Odkladanie miesek nic nie daje !Po prostu gotowanego nie je I tyle a surowe je tylko .
Dzień dobry.
Karmienie kota tylko surowym mięsem nie jest najlepszym pomysłem, w żadnym wypadku nie można tego nazwać zdrową, dobrze zbilansowaną dietą. Jeśli chodzi o pokarmy gotowane, mięso, ryż czy warzywa najczęściej nie są ona chętnie jedzone przez koty. Proponuję więc znaleźć gotową, przemysłową, dobrej jakości karmę chętnie jedzoną przez kotkę. Może to być granulowany suchy pokarm, a także saszetki czy puszki. Proszę kupić różne karmy dobrej jakości w niewielkich ilościach, po jednej saszetce, najmniejsze opakowania suchej karmy i próbować. Na pewno któraś karma zasmakuje kotce. Wówczas podstawą żywienia będzie komercyjna karma, a surowe mięsko będzie dostawała od czasu do czasu, jako przysmak i urozmaicenie. Proszę popatrzeć wśród firm takich jak Royal Canin, Trovet, Farmina, Taste of the Wild, Acana, Applaws, Almo Nature.
Pozdrawiam, lek. wet. Magdalena Zdanowska.
Mój kot całe życie jadł Royal Canin i teraz ma kamień na zębach i torbiele w nerkach. Dowiedziałam się na forach że to jest zła karma , zawiera zboża i jest bardzo źle przyswajana przez kota, za to chętnie sprzedawana w przychodniach weterynaryjnych. Sama zrujnowałam zdrowie swojego kota a teraz szukam dla niego ratunku. I co polecacie? Royal Canin ?
Moja kotka juz miala od Wetrynarza chrupki z blonikkiem.Karme dla seniorow itd itd.Chrupek nie chce jesc tych od Weterynarza oprocz Piuriny chrupek , odsatwione chrupki przez tydzien a jesc chce tylko surowa watrobke i wolowinke Swieza I Purine chrupki, gotowych saszetek Puriny lub Gaumer tez nie chce, tylko zlizuje sosik .Amalyza nadal lekko zawyzona bez zmian.Czy kot jest za stary na zmiany ?
Witam. Mój Azul ma tylko 4 lata. W zeszłym roku po całej serii badań stwierdzono u niego kardiomiopatię przerostową, woda w plucach i brzuchu. Ponieważ stan jeszcze nie był bardzo zaawansowany zdecydowaliśmy o podaniu Nelio 2,5mg 1xdziennie i Seguril (Furosemida) 10mg 1x 48h. Zdarzało się pokasływanie, ale 10 miesięcy było ok. Tutaj mam tylko tą jedną zaufana lekarkę, jest jedną z najlepszych w mieście, ecografię mu robił inny specjalista, wiec o rozpoznanie jestem spokojny, bo wyniki i obrazy konsultowałem. W zeszły weekend znów zaczął bardzo się dusić więc pojechaliśmy na urgencias. Skoro już wiemy co jest i co mu dolega od razu z lekarka wiedzieliśmy jak działać. Po raz kolejny anestezja, tlen, kroplówka. Choć w domu jest aniołem, u wete devil w niego wstępuje i żeby cokolwiek można robić trzeba podać anestezje… znów zebrało mu się wody w płucach, znów tlenu dostał i zmieniliśmy lek, bo okazało się ze ciśnienie ma dosyć wysokie. Zwiększyłem mu przez tydzień furosemidę do 10mg co 6h i poskutkowało. Oddawał znacznie więcej moczu i w końcu oddycha normalnie. Zamiast nelio 2,5mg przez miesiąc mam mu podawać 1,4ml Semintra 10mg. Wiemy, ze kardiomiopatia przerostowa jest choroba postępująca, ale to nasz jedyny synek i bardzo nam jest ciężko z tym wszystkim. Widzimy, ze ma chęci do życia i przede wszystkim musimy o jakość tego życia dbać ile tylko się da. W Hiszpanii, bo stąd piszę Semintra 10mg kosztuje tu 100Euro za 35ml. Czy istnieje jakiś zamiennik? Czy w Polsce jest tańszy czy to oficjalna cena?
Jeśli chodzi o dietę, waży 7,5kg. Jest dużym kotem, ale tylko je swoje chrupki dla kotów sterylizowanych które już zawierają malte, taurynę i wszystko co musi zawierać sucha karma wiec podaje mu komplet witamin. Z puszkami mam trochę większy problem, bo nie je nic przetworzonego. Tylko i wyłącznie surowe (wcześniej zamrożone) mięsa> krewetki i kurczak. Nic go nie ruszyło poza musem rybnym z Gourmet. Próbowałem z Schesir, Hill’s, Ontario, Royal Canin, Taste of the Wild, Acana, Applaws, Almo Nature i nawet z Polandu mu Dolinę Noteci przywiozłem. Wodę pije skąd się da tylko nie ze swojej miski. Na to nic nie poradzę. Upatrzył sobie konewkę w której już specjalnie zostawiamy mu wodę, albo po prostu wskakuje do wanny i drze się żeby mu kran odkręcić jak jesteśmy w domu i nawet 5 razy dziennie się upomina. Fontanny dla kotów go nie stymulowały specjalnie, a wodę pić musi. Nie każdy kot z kardiopatia umiera w ciągu 3 miesięcy. Wszystko zależny od naszych możliwości i poświecenia dla zwierzaka. Ja wierze, ze jeszcze trochę czasu mu zostało. Moje pytanie brzmi czy mogę znaleźć inny odpowiednik Semintra 10mg, i czy realnie odstawić Nelio 2,5mg? Seguril(furosemida) już mu zmniejszylem do 10mg co 12h. Czy macie doświadczenia z tymi lekami przy kardiomiopatii przerostowej i generalnie doświadczenie z chorobą?
Dzień dobry.
W Polsce aktualnie dostępna jest Semintra 4mg/ml stosowana do zmniejszania białkomoczu, w opakowaniach po 30 ml, cena około 150 zł, Semintry 10 mg/ml stosowanej przy nadciśnieniu nie ma. Teoretycznie można próbować z odpowiednikiem przeznaczonym dla ludzi, który jest tańszy. Co do ostatecznej zamiany Nelio na Semintrę to już musi decydować lekarz prowadzący, a najlepiej kardiolog. U kotów na różne preparaty może być inna odpowiedź, stąd też obecna zamiana leku na inny, mający działać lepiej. Pacjenci kardiologiczni wymagają okresowych kontroli u lekarza, wówczas można zmodyfikować dotychczas stosowane leczenie. Tak więc proszę nadal chodzić na wizyty do lekarki, która będzie na bieżąco monitorowała stan kota i w razie potrzeby zmieni leczenie.
Pozdrawiam, lek. wet. Magdalena Zdanowska.
Proszę o kontakt, moja kotka ma podobne objawy… Właśnie ma ściągany płyn z klatki piersiowej…
Bardzo dziękuję za fachową pomoc w zrozumieniu tematu.
Dzień dobry,
4 tygodnie na izolacji zbiera swoje żniwo. Mambo. 11 lat. W 3 tygodnie stał się cieniem samego siebie. Nie chcę jeść, nie sika, słania się z wycieńczenia. Jak tylko wyszliśmy, zrobiliśmy mu pełen panel badań… Diagnoza: Mocznica…
Czy przy kreatyninie 7.6 i moczniku 260, leukocytach 29.6, erytrocytach 4.85, fosfor nieorganiczny 17.68, globuliny 56.9, jest szansa uratowania kota? Samiec 11 lat
Dzień dobry.
Bardzo mi przykro, że to Panią spotkało. Niestety, niewydolność nerek jest schorzeniem bardzo trudnym do wykrycia we wczesnym etapie, a w momencie gdy pojawiają się objawy kliniczne, narastają one w tak lawinowy sposób, że ciężko jest opanować schorzenie. Z pewnością warto chociaż podjąć próbę terapii i zawalczyć o kota, to są niezwykłe stworzenia i czasem wychodzą z wiele gorszych problemów zdrowotnych. W przypadku takich wyników, z pewnością należy wdrożyć odpowiednio dobraną płynoterapię (warto oznaczyć jonogram, aby uzupełnić ewentualne niedobory), a także leki działające osłonowo na przewód pokarmowy (w przypadku wysokiego poziomu mocznika może dochodzić do poparzenia błon śluzowych) oraz suplementy, które poprawią nieco funkcjonowanie nerek. Proszę też zadbać o odpowiednią dietę pupila. Karma dla kotów z niewydolnością nerek zdecydowanie różni się od tej, która jest polecana dla zdrowych zwierząt, jednak obniżenie poziomu białka, fosforu i sodu zdecydowanie korzystnie wpłynie na dochodzenie do zdrowia.
Pozdrawiam i trzymam kciuki, Katarzyna Hołownia-Olszak, lekarz weterynarii.