
Badanie RTG jest jednym z najczęściej zlecanych i wykonywanych badań w medycynie weterynaryjnej.
Umożliwia ono zobrazowanie tkanek, narządów, kości i ciał obcych takich jak np. połknięte przedmioty, kamienie w pęcherzu moczowym, śrut itp.
Bardzo ogólnie można powiedzieć, że promienie rentgenowskie wnikają do tkanek i ukazują struktury wewnętrzne pacjenta, dzięki czemu lekarze mogą zdiagnozować wiele schorzeń, co byłoby niezmiernie trudne (często nawet niemożliwe) przy zastosowaniu innych technik diagnostycznych.
Samo prześwietlenie budzi u właścicieli skrajnie różne emocje.
Od zupełnej obojętności i traktowania go jak każde inne badanie, do obaw i niepokoju, czy na pewno jest konieczne i nie zaszkodzi zwierzęciu.
W tym artykule chciałabym rozwiać wątpliwości, dotyczące zarówno samego badania rentgenowskiego, jak też analizy rentgenogramów.
Żadnej dyskusji nie podlega fakt, iż jest to badanie ważne, niejednokrotnie zasadniczo skracające drogę diagnostyczną, a przez to przyspieszające wprowadzenie odpowiedniego leczenia.
Ale czy dzisiaj – w dobie nowych, nowoczesnych technik i metod badawczych – rzeczywiście istnieje konieczność poddawania pacjenta (szkodliwemu przecież) promieniowaniu rentgenowskiemu?
Co można wykryć za jego pomocą?
Do czego nie przyda się rentgenografia?
Na te i inne pytania postaram się odpowiedzieć w poniższym opracowaniu. Zapraszam więc do lektury!
Historia rentgenografii
Promieniowanie rentgenowskie zostało odkryte przez Wilhelma Conrada Röntgena w 1895 roku zupełnie przypadkowo.
Mając już wówczas znaczny dorobek naukowy, naukowiec prowadził badania nad promieniowaniem katodowym.
W szklanej lampie próżniowej, pomiędzy anodą i katodą zostało wytworzone pole elektromagnetyczne.
W momencie, gdy elektrony docierały do anody, szkło wokół niej zaczynało świecić na zielono, wnętrze zaś na fioletowo.
Naukowiec prowadził te badania, aż 8 listopada 1895 roku dnia umieścił obok lampy wyładowczej płytkę pokrytą platynocyjankiem baru.
W momencie, gdy Roentgen puszczał elektrony od katody do anody, płytka ta zaczynała świecić na niebiesko.
Początkowo myślał, że światło pochodzi z wnętrza lampy, przykrył więc ją czarnym papierem, jednak płytka świeciła nadal.
Nie można było tego uzasadnić żadnym, znanym wówczas, prawem fizycznym.
Naukowiec doszedł więc do wniosku, że ma do czynienia z nowym promieniowaniem, a fakt, że płytka świeci pomimo zasłonięcia jej przez papier, świadczy o tym, iż jest to promieniowanie dość przenikliwe.
Nie znał jeszcze właściwości nowego odkrycia, nazwał je więc wstępnie promieniowaniem X.
A ponieważ wychodziło ono z miejsca, w którym elektrony hamowały na anodzie, określił je jako promieniowanie hamowania.
Roentgen zaczął więc dokładnie badać nowy rodzaj promieni, poprzez umieszczanie różnych przedmiotów pomiędzy lampą, a ekranem.
Były to książki, karty do gry, metalowe i drewniane obiekty, a nawet własna dłoń.
Czas naświetlania wynosił wówczas kilkadziesiąt minut, obecnie trwa to ułamki sekund.
Badacz zatracił się w zgłębianiu nowego promieniowania i dość szybko określił jego podstawowe właściwości.
Po intensywnych eksperymentach, przeprowadzonych nad swoim odkryciem, w 1896 roku przedstawił swoje badania na posiedzeniu Physical Medical Society, wykonując zdjęcie rentgenowskie dłoni jednego z profesorów.
Samo jednak odkrycie promieniowania rentgenowskiego nie byłoby tak istotne, gdyby nie to, że uczony chciał utrwalić zdjęcia, wykonywane za pomocą promieni X.
Dzięki temu, iż ćwierć wieku wcześniej zastosowano w fotografii po raz pierwszy szklane płyty, pokryte emulsją światłoczułą do wykonywania zdjęć i ich utrwalania, naukowiec wykorzystał je do swoich celów.
I tak oto powstała radiografia – czyli wykonywanie zdjęć rentgenowskich.
Początkowo zdjęcia rentgenowskie wykonywane były właśnie na takich szklanych płytach.
W 1901 roku naukowiec został uhonorowany nagrodą Nobla w dziedzinie fizyki za swoje odkrycie.
Całą nagrodę pieniężną przekazał swojemu Uniwersytetowi.
Ekstremalnie ważną sprawą dla całej ludzkości jest fakt, iż ten niezwykły człowiek nie opatentował swojego wynalazku, dzięki czemu promieniowanie X mogło być (i jest!) dostępne dla wszystkich.
Dzięki temu dokonał się ogromny postęp zarówno w medycynie, jak i w weterynarii.
Niestety, w owych czasach nie zdawano sobie sprawy ze szkodliwego działania promieniowania rentgenowskiego (na cześć odkrywcy nowe promieniowanie nazwano promieniowaniem rentgenowskim).
Dość szybko zaczęły pojawiać się doniesienia o tym, że u ludzi, u których zastosowano promieniowanie występują oparzenia na skórze.
Również naukowcy, zajmujący się na co dzień tym zjawiskiem, nie zdawali sobie sprawy z jego wpływu.
A umieralność u badaczy, którzy mieli do czynienia z radiacją (ze względów medycznych czy badawczych) była naprawdę duża.
Na początku XX wieku stworzono nawet Księgę Pamiątkową tych, którzy zmarli na skutek badań nad promieniowaniem rentgenowskim, w tym lekarzy i techników radiologów.
Niezwykle prędko zaczęto stosować rentgenografię do badań u zwierząt.
Pierwsze próby wykorzystania promieni rentgenowskich w weterynarii miały miejsce już w 1896 roku w Niemczech i Wielkiej Brytanii.
Jak powstaje promieniowanie rentgenowskie?

Budowa aparatu rentgenowskiego
Promieniowanie rentgenowskie powstaje, gdy swobodne elektrony, poruszające się z dużą prędkością, zostają gwałtowanie zahamowane na materiale o dużej liczbie atomowej.
Zjawisko to powstaje w lampie rentgenowskiej, która wchodzi w skład aparatu rentgenowskiego.
Aparat rentgenowski składa się z:
- Lampy rentgenowskiej.
- Generatora wysokiego napięcia.
- Stolika rozdzielczego.
Lampa rentgenowska to szklana bańka, w której występuje próżnia oraz zatopione są 2 metalowe elektrody (ujemnie naładowana katoda i dodatnio naładowana anoda) w postaci wolframowej spirali.
Obie elektrody podłączone są do wysokiego napięcia. Katoda dodatkowo podłączona jest do obwodu niskiego napięcia – tzw. obwodu żarzenia.
W momencie podłączenia aparatu do sieci, przez obwód żarzenia zaczyna płynąć prąd.
Drucik wolframowy w katodzie rozżarza się i gdy osiągnie odpowiednią temperaturę, zaczyna wysyłać elektrony (na zasadzie zjawiska termoemisji).
Elektrony gromadzą się wokół katody, tworząc chmurę elektronową.
W momencie przyłożenia wysokiego napięcia do obu elektrod, anoda zaczyna przyciągać do siebie elektrony, które w wyniku tego przemieszczają się kierunku anody, gdzie następnie ulegają gwałtownemu zahamowaniu.
Im wyższe napięcie, tym elektrony szybciej poruszają się w kierunku anody.
To właśnie się dzieje w momencie, gdy technik radiolog lub lekarz naciska przycisk podczas wykonywania zdjęcia.
Jest to moment ekspozycji.
Miejsce, w którym elektrony uderzają o anodę to tzw. ognisko rzeczywiste lampy.
Jest ono ustawione pod takim kątem, żeby wytworzone promieniowanie biegło w określonym kierunku, wychodząc przez tzw. okienko lampy. Im mniejsze jest ognisko rzeczywiste, tym mniejsza moc lampy.
Promienie rentgenowskie biegną zawsze w postaci wiązki, a ten z nich, który przebiega dokładnie w środku wiązki jest to tzw. promień główny albo promień centralny.
W momencie wykonywania zdjęć lekarz weterynarii właśnie tak ustawia lampę, by promień centralny skierowany był dokładnie w sam środek obszaru lub części ciała zwierzęcia, które interesuje go najbardziej.
Rzut ogniska rzeczywistego na płaszczyznę prostopadłą do osi wiązki promieni rentgenowskich, wychodzących z lampy to tzw. ognisko optyczne.
Im mniejsze jest ognisko optyczne, tym bardziej ostry obraz.
Zależy nam więc na tym, żeby ognisko optyczne było jak najmniejsze.
Jednak przy dużym ognisku rzeczywistym (a przez to i optycznym) zmniejsza się moc lampy.
W każdej lampie jest możliwość wyboru ogniska i dostosowania go do wielkości zwierzęcia i/lub struktur, które chcemy prześwietlić.
To wszystko są bardzo istotne szczegóły, które brane są pod uwagę, jeśli chcemy uzyskać dobrej jakości zdjęcie rentgenowskie.
Powstawanie obrazu rtg
Żeby zrozumieć, w jaki sposób dochodzi do powstawania obrazu rentgenowskiego, dobrze jest się przyjrzeć, jak zachowują się promienie rentgenowskie podczas przenikania przez dane ciało.
Promieniowanie bowiem, napotykając na swojej drodze pewien obiekt, może ulec następującym zjawiskom:
- Przenikaniu – dzieje się tak przy przechodzeniu promieniowania przez tkanki o niskiej gęstości, które zawierają powietrze, tak jak np. płuca. W takiej sytuacji promienie docierają do błony rentgenowskiej praktycznie bez żadnych strat, nie zmienia się ani kierunek, ani energia promieniowania.
- Pochłanianiu – ten proces zachodzi w tkankach o większej grubości i gęstości. Na przykład przechodząc przez tkankę tłuszczową (o pewnej, określonej gęstości), promieniowanie ulega pochłanianiu. W ten sposób do błony rentgenowskiej dociera już mniej promieni, niż miało to miejsce w przypadku powietrza. To właśnie te różnice w pochłanianiu promieniowania pomiędzy poszczególnymi tkankami są (między innymi) odpowiedzialne za ostateczny obraz, widoczny na rentgenogramie. Daje to określony, wizualny efekt na zdjęciu rtg.
- Rozproszeniu – to zjawisko polega na zmianie kierunku promieniowania. Nie jest ono korzystne z punktu widzenia radiologów. Takie promieniowanie bowiem dociera do błony rentgenowskiej, powodując jej zaczernienie w zupełnie przypadkowych miejscach, co określane jest mianem zadymienia obrazu.
- Zjawisku tworzenia się par – bardzo rzadkie zjawisko, zachodzące przy promieniowaniu twardym.
W momencie, gdy promieniowanie rentgenowskie przechodzi przez dany obiekt, ulega ono w różnym stopniu osłabieniu.
Dzieje się tak na skutek pochłaniania i rozpraszania promieni rentgenowskich.
Taka wtórna wiązka promieniowania dociera do błony rentgenowskiej, dając konkretny obraz.
W miejscach, w których promieniowanie osiągnęło błonę, widoczne jest zaczernienie (określane mianem przejaśnienia), a tam, gdzie promieniowanie nie dotarło, błona rentgenowska pozostaje jasna (jest to zacienienie).
To przekorne nazewnictwo ma znaczenie historyczne.
Kiedyś błony rentgenowskie świeciły pod wpływem docierających do nich promieni (co określane było przejaśnieniem), a tam, gdzie promieniowanie nie docierało, błona pozostawała szara (zacienienie).
Radiogram zatem to nic innego, jak właśnie suma jasnych i ciemnych obszarów, utrwalonych na błonie rentgenowskiej.
No dobrze, ale jak to się dzieje, że promieniowanie różnie reaguje, przechodząc przez tkanki i narządy?
Na to wpływa przede wszystkim skład chemiczny tkanek, stosunek pierwiastków, wchodzących w ich skład oraz grubość i gęstość poszczególnych tkanek.
Pod względem radiologicznym tkanki ciała można więc podzielić na 4 główne grupy:
- Tkanki lub organy, zawierające gaz, nie pochłaniające promieniowania, które bez przeszkód dociera do błony rentgenowskiej, powodując jej zaczernienie:
- płuca,
- zatoki,
- gaz w jelitach.
- Tłuszcz – do tej grupy zaliczana jest:
- tkanka tłuszczowa podskórna,
- tkanka tłuszczowa międzymięśniowa,
- tkanka tłuszczowa zaotrzewnowa,
- krezka,
- więzadło sierpowate u kota.
- Tkanki i narządy nie zawierające gazu:
- tkanka mięśniowa,
- skóra,
- naczynia krwionośne i chłonne,
- wątroba,
- śledziona,
- nerki,
- wszelkie inne narządy miąższowe.
- Tkanki zawierające wapń i fosfor:
- kości,
- zęby,
- zwapniałe połączenia chrzęstno-kostne żeber,
- zwapnienia patologiczne (np. w przebiegu choroby Cushinga).
Tkanki miękkie, płyny ustrojowe (jak krew) i woda mają zbliżoną gęstość, dlatego też pochłaniają promienie rentgenowskie w zbliżonym stopniu.
Z kolei kości, zęby, zwapnienia zawierają wapń, dlatego pochłaniają promieniowanie rentgenowskie w większym stopniu.
I właśnie te różnice w pochłanianiu promieniowania poszczególnych tkanek pozwalają na uzyskanie odpowiedniego kontrastu, dzięki czemu możliwa jest radiologiczna ocena zdjęcia rtg.
Artefakty
Żeby rentgenogram był dobrej jakości technicznej i możliwa była jego interpretacja, powinien on być – w miarę możliwości – wolny od artefaktów.
Są to wszelkie niepożądane cienie, obecne na zdjęciu, które nie stanowią odzwierciedlenia rzeczywistych zmian, a powstają na skutek błędu technicznego, powstającego zarówno w momencie samego prześwietlenia, jak i po nim – podczas obróbki i wywoływania zdjęcia.
Pomimo faktu, iż coraz powszechniejsza stała się radiografia cyfrowa, nadal – podczas wykonywania zdjęć rentgenowskich, a także ich obróbki – może dojść do powstawania różnego rodzaju niewłaściwych cieni. W większości przypadków artefakty nie uniemożliwiają interpretacji zdjęcia, jednak stwarzają one poważne ryzyko błędu.
Poza artefaktami czysto “technicznymi”, jak: niska kontrastowość zdjęcia, zaczernione lub jasne obszary na obrazie, spadek ostrości obrazu itp., ważną grupą zafałszowań obrazu są te, wynikające ze złego przygotowania pacjenta.
Takie elementy, jak smycz, kaganiec, obroża, palce osoby trzymającej, mokra sierść mogą przesłonić istotne struktury i uniemożliwić precyzyjną ocenę radiogramu.
Własności promieniowania rentgenowskiego

Promieniowanie rtg jest wiązką fal elektromagnetycznych, które rozchodzą się w próżni z szybkością około 300 tys. km/s.
Promieniowanie to ma szereg bardzo ciekawych właściwości, które zawsze uwzględnia się w procesie wykonywania zdjęć.
Ze względu na silny, szkodliwy charakter promieni rtg, powinno się dążyć do tego, żeby zdjęcie zostało wykonane możliwie jak najdokładniej, bez konieczności powtarzania.
Dlatego też lekarze i technicy radiolodzy kładą ogromny nacisk na odpowiednie przygotowanie pacjenta do badania RTG, jego optymalne ułożenie oraz dobór parametrów ekspozycji.
W tym artykule wspomnę tylko o wybranych właściwościach, które mają znaczenie zarówno dla pacjenta, jak i jego opiekuna.
Nie będę natomiast zagłębiała się w techniczne szczegóły, które należy uwzględniać przy wykonywaniu i interpretowaniu zdjęć rentgenowskich.
Zobaczmy więc, jakie właściwości ma to potężne promieniowanie.
Promieniowania rentgenowskiego nie widać, nie słychać, ani nie czuć
Nie wywołuje ono bezpośredniego wrażenia światła w ludzkim oku.
Z punktu widzenia bezpieczeństwa dla zdrowia zwierząt i ludzi nie jest to cecha pożądana, ponieważ znacznie utrudnia ochronę przed szkodliwym działaniem promieni rtg.
A ponieważ nie wiemy, że zostajemy poddawani promieniowaniu w momencie wykonywania zdjęć, nie wykształciliśmy też żadnych odruchów obronnych.
Rozchodzi się prostolinijnie
Wiązka promieni rtg, wychodząca z lampy, biegnie rozbieżnie.
Dlatego właśnie otrzymany obraz jest zawsze większy od obiektu badanego.
To bardzo ważna cecha, ponieważ im bardziej obiekt jest oddalony od płaszczyzny odbiorczej (czyli kasety z błoną rentgenowską), tym obraz będzie większy, czyli większe zniekształcenie.
Dlatego właśnie kasetę lub powierzchnię odbiorczą ustawia się tak, by przylegała bezpośrednio do prześwietlanej części ciała – wtedy to powiększenie jest niewielkie.
Promieniowanie rtg zmniejsza swoje natężenie wraz z kwadratem odległości
Brzmi nad wyraz mądrze, jednak dla nas – lekarzy – jednym z ważnych wniosków jest to, iż najlepszą ochroną przed promieniowaniem jest odległość.
Im dalej lampy staniemy, tym bezpieczniejsi jesteśmy.
W przypadku aparatów stomatologicznych za taką bezpieczna odległość uważa się dystans 2 m.
Promieniowanie rentgenowskie ma wybitną zdolność przenikania przez ciała
Ta cecha uzależniona jest przede wszystkim od energii promieniowania rentgenowskiego, ale także od stopnia pochłaniania przez prześwietlany obiekt.
Im większa jest energia, tym promieniowanie bardziej przenikliwe.
Promieniowanie twarde (ponad 100kV) ma większą zdolność przenikania
Promieniowanie rentgenowskie, podczas przechodzenia przez dany obiekt ulega osłabieniu.
Stopień tego osłabienia jest rozmaity, a zależy od grubości, gęstości, a także składu atomowego związków, z którego zbudowane jest dane ciało.
Przykładowo: promieniowanie rentgenowskie przez powietrze przechodzi bez żadnych przeszkód, w tkance tłuszczowej ulega lekkiemu osłabieniu, które nasila się delikatnie przy przechodzeniu przez wodę.
W kościach z kolei osłabienie promieniowania jest tak duże, że niewielka jego część dociera do błony rentgenowskiej.
Metale całkowicie pochłaniają promienie X – nie dotrą one do błony i nie spowodują jej zaczernienia.
Drugim ważnym wnioskiem, płynącym z tej cechy jest fakt, że stosowanie odpowiednich osłon uchroni nas przed radiacją.
Wywołuje jonizację atomów i związków chemicznych, co z biologicznego punktu widzenia jest niekorzystnym zjawiskiem.
Wykazuje szkodliwe działanie biologiczne, prowadząc do rozwoju niekorzystnych zmian
Jak widać, promieniowanie rentgenowskie obfituje w różnego rodzaju właściwości, z których wspomniałam tylko o niektórych, ważnych z punktu widzenia opiekuna zwierzęcia.
Czytając tę krótką charakterystykę można wysnuć wniosek, iż promieniowanie to jest niebezpieczne dla zdrowia.
I tak w istocie jest.
Osoby, mające styczność z promieniami rtg muszą zachowywać szczególną ostrożność, by nie poddawać się naświetlaniu.
Zobaczmy, jaki wpływ ma radiacja na zdrowie ludzi i zwierząt.
Wpływ promieniowania RTG na organizm
Bez wątpienia promieniowanie rentgenowskie daje nam wymierne korzyści w postaci możliwości uzyskania obrazu.
Jednak niesie ono ze sobą poważne konsekwencje.
Promienie rentgena wywołują szkodliwe działanie na tkanki i narządy zarówno zwierząt, jak i ludzi.
Największe szkody radiacja wywołuje głównie w tkankach aktywnych metabolicznie.
Należą tu: szpik kostny, gonady, tarczyca.
Te efekty biologiczne, które wywoływane są działaniem promieniowania rentgenowskiego, mogą pojawić się stosunkowo wcześnie, ale są i takie, które ujawniają się dopiero po miesiącach, a nawet latach.
Skutki somatyczne wczesne promieniowania rentgenowskiego to:
- zmiany we krwi – spadek liczby:
- leukocytów,
- erytrocytów,
- płytek krwi,
- zmiany w przewodzie pokarmowym, uszkodzenia ściany żołądka, jelit; objawy najczęstsze to:
- zmiany w narządach rozrodczych (osłabienie płodności),
- zmiany w skórze:
- rumień,
- utrata owłosienia,
- zmiany zapalne,
- owrzodzenia,
- możliwe nowotwory skóry,
- zmiany powstałe na skutek uszkodzenia płodu.
Kobiety ciężarne w żadnym przypadku nie powinny uczestniczyć w badaniu rentgenowskim, ponieważ może to doprowadzić do powstania nieodwracalnych zmian u płodu, takich jak zaburzenia w kształtowaniu się narządów, prowadzące do zniekształceń, a nawet śmierci płodu. W okresie postnatalnym może rozwinąć się u dziecka choroba nowotworowa, niedorozwój umysłowy i inne, poważne skutki promieniowania.
Skutki późne promieniowania rtg to:
Oprócz tego w DNA komórek rozrodczych może dojść do wystąpienia różnych, niemożliwych do przewidzenia mutacji genetycznych.
Ogólnie przyjęty jest jeszcze drugi podział skutków promieniowania na organizm, według którego istnieje pewna korelacja pomiędzy dawką promieniowania, a efektem biologicznym.
Skutki niestochastyczne (deterministyczne)
Jest to grupa efektów biologicznych, w której ich nasilenie ściśle uzależnione są od wielkości dawki promieniowania.
Skutki te są przewidywalne i nie pojawią się, jeśli dawka promieniowania będzie odpowiednio niska.
Należy tu między innymi:
- zaćma,
- uszkodzenie układu krwiotwórczego,
- poparzenia skóry,
- choroba popromienna,
- wypadanie włosów,
- choroby tarczycy.
Te efekty wystąpią w przypadku rentgenodiagnostyki, ponieważ tu dobierane są niższe dawki ekspozycji.
Jednak ze względu na fakt, że w pamięci wielu ludzi wciąż tkwią katastrofalne skutki awarii w Czarnobylu (i ogromnych dawek promieniowania), każdy rodzaj radiacji kojarzy się z wyjątkową szkodliwością.
Skutki stochastyczne
Druga grupa – nieprzewidywalnych już – efektów jest skutkiem promieniowania jonizującego, którego poziom dawki progowej jest nieznany.
Taki rodzaj radiacji powoduje różne rodzaje mutacji genów, a co za tym idzie – schorzenia dziedziczne oraz powstawanie nowotworów.
Nie wiadomo, jak wysokie są dawki progowe, nie wiadomo także, czy i na ile mechanizmy obronne organizmu będą w stanie naprawić uszkodzenia DNA. Wiadomo natomiast, że proporcjonalnie do dawki promieniowania rośnie prawdopodobieństwo ich wystąpienia (ale nie stopień ich nasilenia!).
Wśród efektów stochastycznych wyróżnia się skutki somatyczne późne oraz skutki genetyczne.
Dlatego też jedną z metod ochrony radiologicznej jest założenie, by chronić organizm przed promieniowaniem tak, jakby w ogóle nie posiadał mechanizmów obronnych.
Specjaliści kierują się tu zasadą:
każda dawka może zaszkodzić.
W związku z tak poważnymi konsekwencjami promieniowania rentgenowskiego, koniecznym jest więc wprowadzenie zasad i protokołów, które zminimalizują szkodliwe efekty radiacji, a jednocześnie zapewnią otrzymanie efektu finalnego w postaci użytecznego diagnostycznie zdjęcia rentgenowskiego.
Ochrona przed promieniowaniem
Ochrona przed promieniowaniem opiera się na tzw zasadzie ALARA ( As Low As Reasonably Achievable) – “tak nisko, jak jest to realnie możliwe”.
Mówi ona o tym, że należy tak zoptymalizować dawki promieniowania na jak najniższym realnym poziomie, aby otrzymać zdjęcie diagnostycznie użyteczne, przy jednoczesnym utrzymaniu warunków bezpieczeństwa.
Należy więc wykonywać badanie radiologiczne:
- wyłącznie w uzasadnionych przypadkach,
- stosując odpowiednie materiały, technologie, metody,
- wykorzystując przeszkolonych ludzi,
- nawet pacyfikując pacjenta.
3 najważniejsze zasady ochrony przed promieniowaniem to:
- Im dalej tym bezpieczniej. Ponieważ natężenie promieniowania maleje proporcjonalnie do kwadratu odległości, najlepszą ochroną jest odległość.
- Im krótszy czas narażenia, tym mniejsza dawka promieniowania.
- Stosowanie osłon:
- stałych (ściany, stropy, drzwi); najczęściej stosowane materiały do produkcji tego typu osłon to:
- barytobeton,
- szkło ołowiowe,
- guma ołowiowa.
- ruchomych (parawany).
- osobistych (fartuchy, rękawice, okulary, osłony na tarczycę i gonady).
- stałych (ściany, stropy, drzwi); najczęściej stosowane materiały do produkcji tego typu osłon to:
Celowo opisałam niekorzystne efekty biologiczne promieniowania rentgenowskiego oraz możliwości ochrony przed nim.
Jednym z głównych sposobów, by ochronić pacjenta oraz jego opiekuna przed szkodliwym skutkiem promieniowania, jest uświadomienie opiekuna o skutkach biologicznych radiacji.
Celem ochrony jest więc ograniczenie narażenia na promieniowanie, ale jednocześnie osiągnięcie wymiernego efektu w postaci zdjęcia rtg.
Właściciel, uczestniczący w badaniu powinien mieć zatem świadomość, jak poważne jest to badanie.
Zawsze wyklucza się z uczestnictwa w prześwietleniu osoby niepełnoletnie, kobiety w ciąży oraz chorych na choroby nowotworowe i tarczycę.
Każda osoba, biorąca udział w badaniu powinna mieć założony fartuch, osłonę na tarczycę i rękawice ochronne, a wcześniej dokładnie poinstruowana o sposobie postępowania.
W pracowni rtg nie mogą przebywać żadne inne osoby, poza właścicielem oraz personelem.
Z kolei lekarz weterynarii – w celu ograniczenia narażenia na promieniowanie rtg – powinien wcześniej wyczerpać inne, nieradiacyjne metody diagnostyczne.
Jeśli właściciel dysponuje już wcześniej wykonanym zdjęciem rtg, powinno się je wykorzystać.
Osoba zlecająca i/lub wykonująca badanie zawsze musi rozważyć ryzyko utraty zdrowia pacjenta i korzyści z zastosowania promieniowania.
Rozpatrując wpływ promieniowania rentgenowskiego na organizm nie można zapomnieć także o jednym z jego ważniejszych zastosowań, zarówno w medycynie ludzkiej, jak i weterynaryjnej.
Pamiętać przecież trzeba, że radioterapia jest stosowana na szeroką skalę w leczeniu różnego rodzaju nowotworów.
To właśnie te “szkodliwe” efekty promieniowania rentgenowskiego wraz z ich właściwościami (jak powinowactwo do tkanek o szybkim metabolizmie) umożliwiły wykorzystanie radiacji w leczeniu i ratowaniu życia.
No dobrze, skoro wiemy już, w jaki sposób powstaje obraz rentgenowski, a także jesteśmy świadomi ryzyka, jakie niesie ze sobą promieniowanie jonizujące, zobaczmy teraz, w jaki sposób przygotować pacjenta do badania rentgenowskiego.
Przygotowanie pacjenta do badania rentgenowskiego

Lekarz weterynarii zawsze dąży do tego, by wykonane zdjęcie rentgenowskie było jak najlepszej jakości.
Oznacza to, że powinno ono mieć najwyższą możliwą wartość diagnostyczną o jak najmniejszej liczbie artefaktów.
Żeby to osiągnąć, pacjent powinien być odpowiednio przygotowany. Właściciel powinien zadbać o to, by zwierzę do (planowanego!) prześwietlenia było na czczo, ponieważ pokarm w żołądku, czy treść w jelitach znacznie utrudniają badanie.
Dobrze jest przed prześwietleniem podawać środki, eliminujące gazy z przewodu pokarmowego.
Czasem – zwłaszcza przy ocenie jamy brzusznej konieczne jest wcześniejsze wykonanie lewatywy.
Żeby maksymalnie ograniczyć zafałszowania na zdjęciu, należy zdjąć wszelkie przedmioty z obszaru prześwietlanego.
Usuwamy więc obrożę, kolczatkę, kaganiec (w przypadku zdjęć głowy), szelki, smycz itp.
Wszelkie widoczne ciała obce, znajdujące się w sierści powinny zostać wcześniej usunięte.
Niejednokrotnie zdarza się omyłkowo “zdiagnozować” różne, dziwne przedmioty na terenie jamy brzusznej lub klatki piersiowej tylko dlatego, że tkwiły one akurat w skołtunionej sierści w badanym obszarze.
Jeśli nie chcemy prześwietlać pupila kilka razy (zupełnie niepotrzebnie) należy dokładnie sprawdzić, czy w futrze nie są obecne jakieś przypadkowe obiekty.
Należy także unikać wykonywania zdjęć rtg, jeśli sierść jest mokra – może to być przyczyną powstawania artefaktów, utrudniających interpretację obrazu.
Czasem konieczne jest wykonanie zdjęcia kończyny, na której założono wcześniej opatrunek lub usztywnienie – to znacznie utrudnia interpretację obrazu, dlatego nie powinno się wykonywać zdjęć rtg przez gips lub inne usztywnienie.
Także preparaty zawierające jod (stosowane na skórę) lub zabrudzenie środkiem kontrastowym może przyczynić się do zafałszowania obrazu i uczynić zdjęcie nieczytelnym.
Odpowiednie ułożenie pacjenta do zdjęcia rentgenowskiego
Personel, przygotowujący pacjenta musi zwrócić szczególna uwagę na sposób jego ułożenia.
To nie tak, że lubimy sobie ciągnąć łapy, czy wyginać nieboraka na różne sposoby.
Zdjęcie rentgenowskie nie może być wykonane przypadkowo.
Pozycja ciała pacjenta, jego położenie w stosunku do kasety, odległość od lampy rtg, czasem nawet faza oddychania – to wszystko ma ogromne znaczenie, jeśli chcemy uwidocznić zmiany, niejednokrotnie bardzo drobne. Im dokładniej ułożymy pacjenta, tym większa szansa na otrzymanie dobrego jakościowo zdjęcia.
Po to, by uzyskać jak najwięcej informacji o stanie twojego psa czy kota, musi on zostać ułożony w odpowiedniej pozycji.
W jakiej?
To zależy od tego, którą okolicę czy część ciała chcemy zbadać, jednak nigdy nie jest to wybór przypadkowy.
Każdy rodzaj zdjęcia ma przypisaną określone pozycje, których zastosowanie maksymalizuje szansę uzyskania odpowiedniego obrazu.
Czyli przykładowo:
jeśli chcemy uzyskać zdjęcie szyi i klatki piersiowej psa, ponieważ podejrzewamy, że mogło do niego dojść do zapadu tchawicy, powinien on być położony na boku.
Istnieją trzy podstawowe ułożenia:
- Boczne – pacjent leży na lewym lub prawym boku. W skrócie mówi się, że jest to projekcja boczna lewa/prawa.
- Strzałkowe – pacjent leży na brzuchu (jest to zdjęcie grzbietowo-brzuszne) lub na grzbiecie (jest to projekcja brzuszno -grzbietowa).
- Skośne.
Żeby otrzymać prawidłowy obraz, ważne jest spełnienie następujących warunków:
- odpowiednia odległość między lampą a błoną rentgenowską,
- promień centralny powinien być skierowany prostopadle do badanej płaszczyzny ( i najlepiej w samym jej środku),
- badana część ciała powinna być jak najbliżej kasety i najlepiej równolegle do niej,
- pacjent nie powinien się ruszać w momencie wykonywania zdjęcia (oczywiście czasem niemożliwe jest uzyskanie zdjęcia w całkowitym bezruchu, np. pies intensywnie dyszy).
Jak widać, wytycznych do wykonania prawidłowego prześwietlenia jest dużo.
W głównej mierze to na lekarzu lub techniku spoczywa obowiązek prawidłowego ustawienia pacjenta, dobrania parametrów ekspozycji oraz ustawienia lampy.
Opiekun zwierzęcia powinien ściśle stosować się do wskazówek, wydawanych przez personel.
A pracownicy z kolei powinni być precyzyjni w tym, co mówią.
Opowiem teraz pewną anegdotę, której byłam świadkiem:
Zleciłam wykonanie zdjęcia przeglądowego klatki piersiowej u pewnego psa z nowotworem.
Technik, przygotowujący pacjenta do prześwietlenia poinstruował właścicielkę, że w sytuacji, gdy powie “już” ma się ona schować.
Użył dokładnie tego określenia i to był jego błąd.
Powinien powiedzieć:
po usłyszeniu słowa “już” proszę wyjść za drzwi.
Asystent przygotował pacjenta, ustawił parametry lampy, jej wysokość, położył znacznik na kasecie i powiedział “już”.
Na szczęście rozglądnął się po pomieszczeniu przed naciśnięciem guzika… spod stołu, na którym leżał pacjent wystawała głowa przestraszonej opiekunki zwierzęcia…
Zastosowała się ona do słów technika – schowała się najlepiej, jak umiała.
Trochę śmiesznie, trochę strasznie.
Ale jak widać, niedopowiedzenia mogą być źródłem wielu kłopotów.
My także musimy o tym pamiętać.
Dlatego też nie zdziw się, że personel będzie szybko, krótko i w żołnierskich słowach informował Cię, co masz zrobić i jak się zachować.
Nie traktuj też pewnych sprzętów, które znajdują się w pracowni rentgenowskiej jak narzędzi tortur.
Tak zwane kształtki (poduszki, kliny, walce i inne stabilizatory) mają pomóc w prawidłowym ułożeniu pacjenta, a po to, żeby go unieruchomić, stosuje się paski materiału, linki, taśmy z bandaża, nawet szeroką taśmę klejącą.
Nikt nie będzie tymi przedmiotami robił krzywdy zwierzęciu.
Mają one swoje chwilowe zastosowanie wyłącznie w celu poskromienia i prawidłowego ułożenia pacjenta.
Czy zwierzę potrzebuje sedacji lub znieczulenia ogólnego do wykonania RTG?
Tak, wielokrotnie konieczna jest premedykacja, a czasem nawet znieczulenie ogólne.
Pamiętajmy, że nasz pies lub kot, który ma być poddany prześwietleniu najczęściej jest przestraszony – zwierzę nie rozumie, dlaczego kładzie się go na stół, rozciąga, a kończyny lub głowę ustawia pod różnym kątem.
Dla niego jest to niezrozumiałe i straszne.
Nic dziwnego, ze często pacjenci bronią się przed tego typu manipulacjami, stając się nieraz nawet agresywne.
To może być niebezpieczne zarówno dla samego pacjenta, jak i właściciela oraz personelu.
Dlatego właśnie – w celu farmakologicznego uspokojenia zwierzęcia – może być wymagane podanie środków sedujących.
Czasem jednak zły stan ogólny pacjenta wyklucza możliwość zastosowania tego typu leków.
Pewne rodzaje badania rentgenowskiego wręcz wymagają podania środków uspokajających i miorelaksacyjnych.
Ma to miejsce w przypadku zdjęć rtg, w których pozycja pacjenta jest nienaturalna lub wymaga odpowiedniego zwiotczenia mięśni, w celu osiągnięcia najbardziej wartościowego diagnostycznie obrazu.
Tak się dzieje w przypadku niektórych projekcji głowy u psa, a także do prześwietlenia i oceny stawów biodrowych.
Często opiekunowie zwierząt oponują przed podaniem sedacji.
Jednak pewne zdjęcia po prostu tego wymagają.
W przypadku wykonywania badań bardziej inwazyjnych, jak np. mielografii, konieczne jest zastosowanie znieczulenia ogólnego.
Jednak w wielu przypadkach możliwe jest wykonanie zdjęcia bez konieczności podawania “głupiego Jasia”.
Jeśli zwierzak jest spokojny, daje się ułożyć na stole, a konieczna pozycja nie wymaga nienaturalnego ułożenia – to często na okres kilkudziesięciu sekund zwierz wytrzymuje bez problemu.
Farmakologiczne uspokojenie pacjenta nie zawsze jest nieodzowne, a zależy to od dwóch podstawowych czynników:
- temperamentu pacjenta,
- rodzaju rentgenogramu.
No ale wróćmy do naszego zdjęcia.
Pacjent znajduje się na powierzchni odbiorczej (najczęściej na kasecie rentgenowskiej lub też specjalnym blacie), następuje włączenie lampy (moment ekspozycji) i… tyle.
To wszystko.
Zdjęcie RTG jest zrobione, teraz pora na jego wywołanie i opracowanie.
Jeszcze do niedawna za wywołanie takiego zdjęcia odpowiedzialny był pracownik, obecnie coraz częściej standardową radiografię wypiera radiografia cyfrowa.
Jest to znaczne ułatwienie, ponieważ jedyne, co musimy zrobić, to wsunąć kasetę do skanera cyfrowego, a maszyna pokaże nam zdjęcie na monitorze.
Konieczne może być jedynie lekkie “doszlifowanie” obrazu poprzez oznaczenie stron, wykontrastowanie, zmniejszenie lub zwiększenie itp.
Interpretacja zdjęć rentgenowskich

Interpretacja zdjęć RTG należy do lekarza weterynarii (najlepiej specjalisty radiologa).
Polega na odczytaniu rentgenogramu oraz ułożenia wstępnej listy rozpoznań różnicowych.
Następnie opisuje on widoczne zmiany i odnosi je do wyników badania klinicznego oraz innych badań.
Na podstawie wszelkich dostępnych informacji oraz badania rentgenowskiego stawiana jest diagnoza.
Zdarza się i tak, że radiogram nie wnosi konkretnych informacji, które mogą wytłumaczyć obecny stan kliniczny pacjenta.
Dzieje się tak z następujących przyczyn:
- Zdjęcie rentgenowskie jest słabej jakości technicznej. Wówczas najczęściej zostaje zlecone wykonanie powtórnego zdjęcia.
- Została dobrana nieprawidłowa projekcja i/lub ułożenie pacjenta, w wyniku czego nie uwidoczniono ważnych – z punktu widzenia diagnostycznego – struktur. W takiej sytuacji dobiera się optymalną pozycję i powtarza się prześwietlenie.
- Pacjent nie był dobrze przygotowany do badania (np. obecna treść w przewodzie pokarmowym). Prześwietlenie najczęściej zostaje odroczone – zwierzak powinien wrócić następnego dnia na czczo.
- Zwierzę walczyło podczas zdjęcia, ruszało się i przez to obraz rentgenowski jest zafałszowany. Jeśli stan ogólny pacjenta pozwala, podawane są leki uspokajające, a prześwietlenie zostaje powtórzone.
- Za pomocą rentgenografii nie można postawić diagnozy tego konkretnego schorzenia, na które cierpi pacjent. Jeśli zdjęcie wykonane jest prawidłowo, a radiolog nie widzi zmian, uzasadniających stan pacjenta, trzeba szukać dalej. Najczęściej zostają wtedy zlecone inne badania dodatkowe.
Rodzaje zdjęć rentgenowskich
Istnieją różne rodzaje radiogramów, w zależności od tego, jakich konkretnie informacji poszukujemy.
Jak wspomniałam, w radiologii nic nie może być przypadkowe i jeśli zapadła decyzja o wykonaniu zdjęcia rtg, to powinno być ono wykonane w taki sposób, by przy jak najmniejszej liczbie ekspozycji na działanie promieniowania, uzyskać jak najwięcej wartościowych danych.
Dlatego też istnieją z góry ustalone reguły, projekcje i rodzaje zdjęć, które mają zastosowanie w różnych przypadkach.
I tak możemy wyróżnić między innymi:
Zdjęcia typowe
To radiogramy, których wykonanie dokładnie określają przepisy w taki sposób, by nie odbiegały one od ustalonych norm.
Z góry więc ustalone jest między innymi:
- ułożenie pacjenta,
- położenie badanego obszaru względem kasety,
- nachylenie promienia centralnego w stosunku do kasety (zdjęcia skośne także są wykonywane),
- odległość lampy od pacjenta,
- sposób unieruchomienia,
- warunki ekspozycji
- i inne.
Zdjęcia przeglądowe
Wykonywane w celu uzyskania ogólnego poglądu danego narządu lub części ciała.
Najczęściej wykonywane są więc zdjęcia przeglądowe klatki piersiowej lub jamy brzusznej.
Zdjęcia celowane
Tu wiązkę promieni kieruje się na określoną okolicę, np. na staw.
Zdjęcia kontaktowe
Wykonywane są przez bezpośrednie zbliżenie lampy do powierzchni skóry.
Tak może być np. badana rzepka, czy mostek.
Zdjęcia kontrastowe
Wykonywane są one z użyciem środka kontrastowego.
Co można zobaczyć na zdjęciu RTG?

Rentgenografia ma bardzo szerokie zastosowanie w medycynie weterynaryjnej.
Dzięki niej możliwe jest między innymi wykazanie:
- ciał obcych w żołądku, czy jelitach,
- kamieni w pęcherzu moczowym,
- złamania kości.
Ocena kształtu, zarysów oraz położenia narządów, umożliwia wielokrotnie odnalezienie przyczyny problemów zdrowotnych.
Promienie rentgenowskie mogą zobrazować guzy, znajdujące się na terenie jamy klatki piersiowej, czy jamy brzusznej.
Mogą także wykryć ciążę oraz pomogą lekarzowi oszacować liczbę szczeniąt.
Jednak to tylko niektóre przykłady niezmiernie bogatego potencjału rentgenografii.
W zależności od rodzaju, lokalizacji oraz projekcji zdjęcia rentgenowskiego różne narządy są oceniane przez lekarza.
To on właśnie, na podstawie przeprowadzonego wcześniej badania klinicznego, a także badań dodatkowych decyduje, czy konieczne jest prześwietlenie oraz określa obszar zainteresowania i wymaganą projekcję.
Istnieją pewne z góry ustalone reguły, którymi należy się kierować przy wykonywaniu zdjęć rentgenowskich.
Nie wchodząc jeszcze w szczegóły na prawidłowo wykonanym radiogramie lekarz weterynarii poszukuje różnego rodzaju zmian, które mogą być widoczne w tkankach, a które umożliwią mu potwierdzenie rozpoznania wstępnego, a bywa, że i postawienie diagnozy.
Te zmiany mogą dotyczyć wielkości, kształtu i struktury danego narządu, liczby narządów, ich położenia, cieniowania, a nawet funkcji (ta ostatnia cecha oceniana jest w sposób pośredni w badaniu kontrastowym).
Każda z tych cech jest poddawana następnie szczegółowej ocenie.
Przypatrzmy się więc, co dokładnie może zobaczyć lekarz na tym tajemniczym zdjęciu rtg, jakie są wskazania do jego wykonania, w jakich pozycjach zwierzę powinno być ułożone do poszczególnych projekcji oraz jakie zaburzenia są najczęściej wykrywane podczas interpretacji zdjęć rentgenowskich.
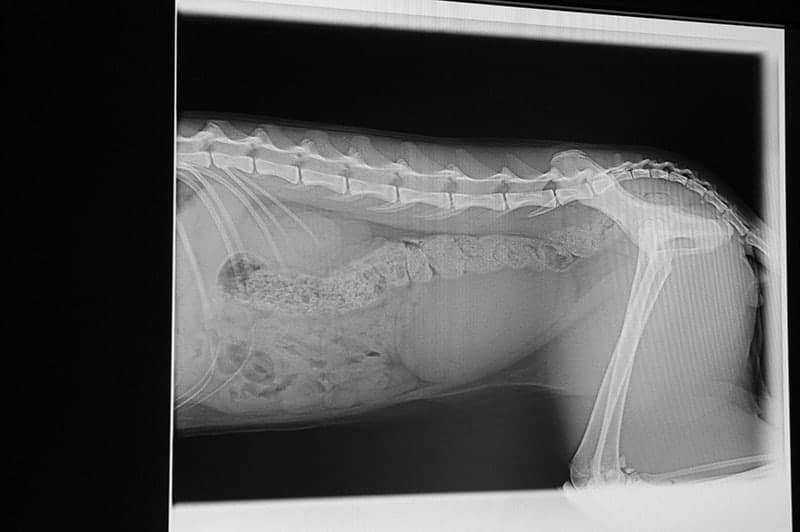
Zdjęcie przeglądowe klatki piersiowej
Wskazania do badania
Badanie radiologiczne klatki piersiowej jest uzasadnione w następujących sytuacjach:
- Jeśli lekarz podejrzewa, że proces chorobowy (ostry lub przewlekły) toczy się na terenie górnych lub dolnych dróg oddechowych.
- Jeśli u pacjenta występuje już choroba układu oddechowego lub krążenia. Badanie to ma na celu monitorowanie rozwoju choroby, a także ocena skuteczności leczenia.
- Jeśli u pacjenta stwierdzono guza nowotworowego (w jakiejkolwiek części ciała) i konieczne jest wykluczenie (lub potwierdzenie) występowania przerzutów nowotworowych w płucach.
- Jeśli u pacjenta występuje uogólnione powiększenie powierzchownych węzłów chłonnych (lekarz w ten sposób ocenia, czy powiększeniu nie uległy również węzły chłonne na terenie jamy klatki piersiowej).
- Jeśli lekarz podejrzewa chorobę tchawicy lub przełyku, np. zapad tchawicy, przełyk olbrzymi, cieniujące ciało obce w tchawicy lub przełyku.
- U zwierząt po urazie klatki piersiowej. Zawsze po wypadku (komunikacyjnym, upadku z wysokości, pogryzieniu przez inne zwierzę itp.) powinno się wykonać rentgenogram klatki piersiowej. Niezmiernie często dochodzi do urazów narządów, znajdujących się w jej obrębie (np. odma opłucnowa, krwotok płucny, obrzęk płuc, przepuklina przeponowa i wiele innych).
Ułożenie pacjenta
Badanie rtg klatki piersiowej najczęściej wykonywane jest w 2 projekcjach:
na prawej lub lewej stronie zwierzęcia oraz na brzuchu (lub na grzbiecie).
W onkologii, w celu wykluczenia przerzutów nowotworowych najlepiej jest wykonać rentgenogramy klatki piersiowej we wszystkich trzech projekcjach.
Jest to ważne i nie powinno się zadowolić jedynie jednym zdjęciem rtg, ponieważ niezmiernie często się zdarza, iż zmiany widoczne w jednej projekcji nie są widoczne w drugiej.
Dopiero widok uzyskany z różnych stron może dać pogląd na to, co się dzieje na terenie całej klatki piersiowej.
Niestety, wciąż jeszcze zdarza się, że lekarz, oceniając np. zdjęcie prawoboczne nie widzi żadnych zmian, i – pozornie uspokojony – odstępuje od wykonania pozostałych.
Często jest to decyzja samego właściciela, który z różnych względów odmawia wykonywania dalszych rentgenogramów.
Projekcja w ułożeniu prawobocznym
Standardowo wykonywane zdjęcie.
Pacjent leży na prawym boku, w takiej pozycji, że klatka piersiowa znajduje się na powierzchni odbiorczej, a kończyny przednie wyciągnięte są daleko w kierunku nosa psa.
W ten sposób odsłaniamy ważne struktury, znajdujące się w klatce piersiowej, które – przy niedostatecznym rozciągnięciu – mogłyby zostać przesłonięte przez przednie łapy.
Projekcja w ułożeniu grzbietowo-brzusznym
Pacjent leży na brzuchu, klatka piersiowa znajduje się na kasecie.
Projekcja w ułożeniu lewobocznym
Często wykorzystywana do oceny płuc, do diagnozowania przerzutów nowotworowych
Projekcja brzuszno-grzbietowa
Gdy pacjent leży na plecach.
Wykorzystywana jest do oceny tkanki płucnej, jednak nie jest często stosowana (w przypadku problemów oddechowych tego typu ułożenie może nasilić duszność).
Projekcja z użyciem horyzontalnej wiązki promieni u pacjenta stojącego
Jest to projekcja zalecana przede wszystkim u zwierząt z dusznością, u których ułożenie na boku może znacznie nasilić niewydolność oddechową.
Często stosowana do oceny obecności płynu w jamie opłucnowej.
Ocena radiogramu
Lekarz weterynarii, dokonując oceny zdjęcia w pierwszej kolejności ocenia jego jakość techniczną.
Musi zwrócić uwagę, czy poszczególne detale na zdjęciu rtg są wystarczająco wyraźne, by można było je ocenić.
Na jakość techniczną zdjęcia rtg wpływa stopień jego zaczernienia, kontrast oraz ostrość.
Obecnie – dzięki wprowadzeniu rentgenogramów cyfrowych zasadniczo poprawiła się możliwość opracowania obrazu tak, by miał on wysoką wartość diagnostyczną.
Jeśli rentgenogram jest technicznie dobrze wykonany i wszelkie niezbędne szczegóły dobrze uchwycone, można przystąpić do analizowania poszczególnych struktur klatki piersiowej, takich, jak:
- ściana klatki piersiowej,
- przepona,
- opłucna i jama opłucnej,
- śródpiersie,
- tchawica,
- płuca,
- serce,
- duże naczynia krwionośne.
Możliwe zmiany, które widoczne są na zdjęciu rtg klatki piersiowej
Rentgenogram klatki piersiowej może wykazać następujące zmiany:
- Zwiększenie lub zmniejszenie przejrzystości tkanki płucnej.
Wszelkie nieprawidłowości w cieniowaniu płuc powinny być skrupulatnie przeanalizowane.
W ten sposób rozpoznaje się między innymi takie stany kliniczne, jak:- zapalenia płuc,
- torbiele,
- zwapnienia w obrębie tkanki płucnej,
- pęcherze rozedmowe,
- obrzęk płuc,
- niedodmę,
- krwotok płucny,
- nowotwory (pierwotne lub przerzutowe) w płucach.
- Obecność powietrza w jamie opłucnowej (jest to tzw. odma opłucnowa).
Do tego stanu najczęściej dochodzi w wyniku urazu. - Pogrubienie opłucnej, które może towarzyszyć starzeniu się psów, ale także pojawić się na skutek zmian zapalnych, nowotworowych lub zaburzeń w krążeniu.
- Obecność powietrza w śródpiersiu (odma śródpiersiowa).
Powstaje ona między innymi na skutek:- uszkodzenia przełyku,
- uszkodzenia tchawicy,
- ran kąsanych,
- ran kłutych,
- pęknięcia płuca lub oskrzeli.
- Obecność płynu w jamie opłucnowej.
Niestety, na podstawie rentgenogramu nie jesteśmy w stanie odróżnić, z jakim rodzajem płynu mamy do czynienia.
Może to być:- płyn przesiękowy (np. przy niewydolności krążenia, obniżonym poziomie białka całkowitego, w przebiegu mocznicy),
- krew lub chłonka (najczęściej po urazach, ale także w przebiegu chorób nowotworowych, choroby naczyń chłonnych, ziarniniaki zapalne, robaczyca sercowo-płucna i wiele innych),
- wysięk (towarzyszący różnym stanom zapalnym, u kotów często przy zakaźnym zapaleniu otrzewnej),
- ropa (na skutek ropnego zapalenia opłucnej, pęknięcia ropnia opłucnej).
- Nieprawidłowości, dotyczące sylwetki serca i./lub dużych naczyń krwionośnych.
Na podstawie zdjęcia rentgenowskiego można zorientować się, czy sylwetka serca jest zmieniona i której części serca ta zmiana dotyczy.
Ocenia się wielkość, kształt oraz położenie serca, a także naczynia krwionośne (łuk aorty, aortę, żyłę główną doogonową).
Jednym z ważniejszych obliczeń, stosowanych w ocenie radiologiczne serca jest tzw. współczynnik VHS.
Jest to stosunek zsumowanej długości oraz szerokości serca do kręgosłupa piersiowego.
Dla psów powinien on wynosić 9,7 kręgu (+/- 0,5), a dla kotów VHS = 7,5 (+/- 0,3).
Jeśli ten współczynnik jest powiększony, świadczy to o powiększeniu serca.
Oczywiście, istnieją pewne różnice w wielkości serca u różnych ras, które odbiegają nieznacznie od przyjętego wzorca.
Lekarz weterynarii, oceniając sylwetkę serca uwzględnia również tego typu wyjątki - Nieprawidłowości, dotyczące naczyń płucnych.
Generalnie są one słabo widoczne, jeśli jednak dochodzi do ich poszerzenia, może to świadczyć o wrodzonych wadach serca (np. przetrwały otwór międzykomorowy czy przetrwały przewód tętniczy).
Z kolei zmniejszenie średnicy naczyń krwionośnych w obrębie płuc może być objawem silnego odwodnienia, wstrząsu hipowolemicznego czy chorób, przebiegających ze zmniejszeniem objętości krwi. - Zmiany w obrębie tchawicy (cieniujące ciała obce, pęknięcie tchawicy, zwężenie, zapadanie tchawicy).
- Zmiany w obrębie przełyku (cieniujące ciała obce, guzy, przełyk olbrzymi).
- Przepukliny wrodzone lub pourazowe.
W przypadku przepukliny przeponowej często dodatkowo wykonuje się badanie kontrastowe przewodu pokarmowego, dzięki czemu możliwe jest uwidocznienie przemieszczonych narządów z jamy brzusznej do jamy klatki piersiowej. - Obecność powietrza w przełyku.
Przełyk w prawidłowych warunkach nie powinien być widoczny na zdjęciu rtg.
Czasem zdarza się, że niewielka ilość gazu dostaje się do przełyku np. na skutek silnej duszności, pobudzenia emocjonalnego lub przy zwiotczeniu farmakologicznym. - Powiększone węzły chłonne (śródpiersiowe, mostkowe, tchawiczo-oskrzelowe).
W prawidłowych warunkach nie powinny być one widoczne na rentgenogramie.
Gdy są dostrzegalne, może to świadczyć o zapaleniu lub nowotworze (np. chłoniaku). - Nieprawidłowości dotyczące grasicy, która widoczna jest na radiogramie tylko u młodych psów. Jeśli widoczna jest u psa starszego niż 2 lata, świadczy to o zaburzeniach tego narządu.
- Nieprawidłowości dotyczące ściany klatki piersiowej, jak np.:
- zmiany w obrębie kręgosłupa piersiowego,
- zmiany w obrębie mostka:
- złamanie,
- zwichnięcie,
- zmiany zwyrodnieniowa,
- zaburzenia rozwojowe.
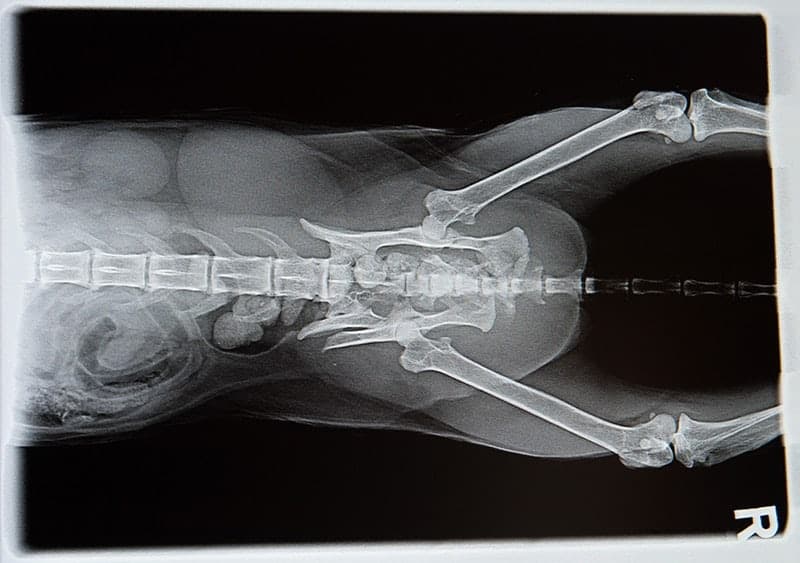
Zdjęcie przeglądowe jamy brzusznej
Wskazania do badania
Zdjęcia przeglądowe rtg jamy brzusznej są stosunkowo często wykonywane przy wszelkiego rodzaju objawach, dotyczących przewodu pokarmowego.
Mogą to być:
- niewyjaśnione chudnięcie, które nie mija po zastosowaniu standardowego leczenia,
- brak apetytu,
- wymioty,
- biegunki,
- bolesność powłok brzusznych,
- urazy,
- powiększenie powłok brzusznych,
- trudności (lub brak) w oddawaniu moczu i kału,
- krwiste stolce,
- krew w moczu,
- pogarszający się stan ogólny z niewiadomych przyczyn,
- podejrzenie niedrożności lub perforacji jelit.
Przeciwwskazania
- zły stan ogólny zwierzęcia (w przypadku, gdy chcemy zastosować badanie kontrastowe),
- przeładowanie przewodu pokarmowego karmą.
Ułożenie pacjenta
Podstawową projekcją jest projekcja prawostronna na boku
Brzuch pacjenta umieszczony jest na powierzchni odbiorczej, zwierzę jest rozciągnięte: przednie kończyny mocno wyciągnięte do przodu, a tylne do tyłu.
To bardzo ważne, ponieważ w przypadku nieprawidłowego ułożenia kończyn i “skulenia się” pacjenta, dochodzi do stłoczenia narządów wewnętrznych w jamie brzusznej i pojawią się trudności w ocenie narządów.
Dodatkowo struktury jamy brzusznej mogą zostać przysłonięte przez kości i mięśnie kończyn, co dodatkowo utrudnia interpretację (właściwie nawet dyskwalifikuje takie zdjęcie i konieczne jest powtórne prześwietlenie).
Zdjęcie w projekcji brzuszno-grzbietowej
W tej projekcji pacjent leży na grzbiecie, tylne kończyny odstawione w pozycji “na żabę”, a przednie kończyny wyciągnięte w kierunku dogłowowym.
Kręgosłup przylega do kasety.
Ocena radiogramu
Zdjęcie przeglądowe jamy brzusznej pozwala ocenić takie struktury, jak:
- nerki, widoczne pod kręgosłupem,
- linia przepony, znajdująca się dogłowowo od nerek,
- wątroba pod łukiem żebrowym,
- żołądek nad wątrobą,
- śledziona językowatego kształtu, z reguły znajduje się na dnie jamy brzusznej, jednak – w zależności od wypełnienia przewodu pokarmowego – może nie być dobrze widoczna,
- jelita cienkie, które wypełniają niemal całą jamę brzuszną,
- jelito ślepe z reguły wypełnione gazem,
- jelito grube, jego tylny odcinek często wypełniony jest masami kałowymi,
- pęcherz moczowy (jego kształt zależy od stopnia wypełnienia moczem),
- przestrzeń zaotrzewnowa – tu znajdują się węzły chłonne, naczynia, nerwy, które w prawidłowych warunkach nie powinny być widoczne na rentgenogramie,
- macica u suki – pomiędzy pęcherzem moczowym a jelitem grubym; rzadko jest widoczna na zdjęciu rentgenowskim, czasem można ją zauważyć u suki w cieczce lub u większych samic (> 20 kg),
- gruczoł krokowy u samców tuż za pęcherzem moczowym,
- ściana jamy brzusznej,
- jama otrzewnowa.
Możliwe zmiany, które widoczne są na zdjęciu przeglądowym jamy brzusznej
W analizie radiogramów jamy brzusznej spotykane są najczęściej następujące nieprawidłowości:
- Różnego rodzaju przepukliny, jak np.:
- przepukliny brzuszne,
- przepukliny pachwinowe,
- przepuklina rozworu przełykowego,
- przepuklina mosznowa, itp.
- Płyn w jamie otrzewnej. Na radiogramie widoczne jest zatarcie obrazu w jamie brzusznej; często widoczny jest gaz w jelitach. Podobnie, jak to ma miejsce w przypadku obecności płynu w klatce piersiowej, tak i tu nie jesteśmy w stanie ocenić radiologicznie, z jakim konkretnie rodzajem płynu mamy do czynienia. By to stwierdzić, konieczne jest pobranie próbki płynu do badania. Może to być:
- Wysięk – nagromadzenie się surowiczego wysięku w jamie otrzewnej określane jest mianem wodobrzusza. Wśród najczęstszych jego przyczyn wymienić należy choroby zakaźne (np. w przebiegu koronawirusowego zapalenia otrzewnej kotów), zapalenie otrzewnej, guzy nowotworowe.
- Przesięk obecny jest w takich stanach, jak:
- choroby wątroby,
- zastoinowa niewydolność serca,
- hipoproteinemia.
- Krew – do krwawienia do jamy brzusznej może dochodzić z różnych przyczyn, najczęściej jest to uraz, pęknięcie guza nowotworowego (np. w przebiegu naczyniakomięsaka śledziony).
- Chłonka – przyczyny przedostawania się chłonki do jamy brzusznej są podobne do tych, jakie występują przy chłonkopiersiu.
- Mocz – przy pęknięciu pęcherza moczowego
- Zapalenie otrzewnej, które może być spowodowane między innymi:
- czynnikami zakaźnymi (np. koronawirusowe zapalenie otrzewnej kotów),
- zapaleniem i/lub nowotworem trzustki,
- urazami lub penetrującymi ranami ściany brzucha,
- powikłaniami pooperacyjnymi,
- perforacją któregoś odcinka przewodu pokarmowego,
- pęknięciem jakiegoś narządu jamy brzusznej.
- Guz lub guzy w jamie brzusznej.
Najczęstsze guzy, występujące w jamie brzusznej to guzy śledziony. - Obecność wolnego gazu w jamie brzusznej. Jest to zawsze nieprawidłowość, z wyjątkiem krótkiego okresu (najczęściej około tygodnia) po zabiegu laparotomii. Przyczynami obecności powietrza w brzuchu są penetrujące rany ściany brzusznej lub pęknięcie narządu.
- Rozszerzenie i skręt żołądka. Ostre rozszerzenie żołądka widoczne jest jako powiększony żołądek, wypełniony gazem lub treścią pokarmową. Jeśli dojdzie do skrętu żołądka, odźwiernik zmienia swoje położenie.
- Stany chorobowe jelit, jak niedrożność, zapalenie, wgłobienie, przemieszczenie.
- Powiększone węzły chłonne zaotrzewnowe.
- Cieniujące ciała obce w żołądku lub jelitach.
- Zaparcie (czyli długotrwałe nagromadzenie mas kałowych w tylnym odcinku przewodu pokarmowego).
- Megacolon (znaczne poszerzenie okrężnicy wraz z zalegającymi masami kałowymi, tzw. okrężnica olbrzymia). Może być wrodzona, której przyczyną jest brak komórek zwojowych splotu nerwowego w odcinku, leżącym za rozszerzoną częścią okrężnicy) lub nabyta, na skutek mechanicznych zmian w ścianie okrężnicy (np. w wyniku długotrwałego zalegania mas kałowych, blizn kostnych w miejscach złamań miednicy itp.).
- Cieniujące złogi w pęcherzu moczowym.
- Nieprawidłowości, dotyczące wątroby:
- Powiększenie wątroby, które może być jednym z objawów m.in. niewydolności serca, zespołu Cushinga, cukrzycy, nowotworu, zapalenia i wielu innych.
- Mineralizacja w obrębie miąższu wątroby.
- Powiększenie pęcherzyka żółciowego, złogi lub gaz w pęcherzyku żółciowym.
- Zmniejszenie wątroby, które jest typowe dla marskości wątroby lub zaburzeń w układzie wrotnym wątroby.
- Nieprawidłowości, dotyczące śledziony:
- Powiększenie śledziony, do którego dochodzi na skutek: nowotworu, nadciśnienia w krążeniu wrotnym, u zwierząt z anemią lub zakażeniem, przy toksemii, krwiaku, a także skręcie śledziony.
- Skręt śledziony.
- Zatarcie obrazu w okolicy trzustki często widoczne jest przy zapaleniu trzustki, rzadziej nowotwory trzustki.
- Powiększenie prostaty, dość częsty stan u starszych, niekastrowanych samców psów.
- Powiększona macica.
- Powiększenie lub zmniejszenie nerek.
- Zdjęcie rentgenowskie wykorzystywane jest także w celu kontrolowania ciąży i obliczania liczby płodów. Sensownie jest wykonać je po 45 dniu ciąży, ponieważ dopiero w tym momencie dochodzi do kostnego uwapnienia szkieletu i widoczne stają się kości płodów. Radiogram pozwala określić:
- liczbę płodów,
- ich wielkość,
- położenie – czyli stosunek długiej osi płodu do długiej osi matki,
- postawę – czyli stosunek grzbietu płodu do grzbietu matki,
- ułożenie – stosunek elementów ruchomych ciała płodu do elementów nieruchomych.
Badanie radiologiczne kości
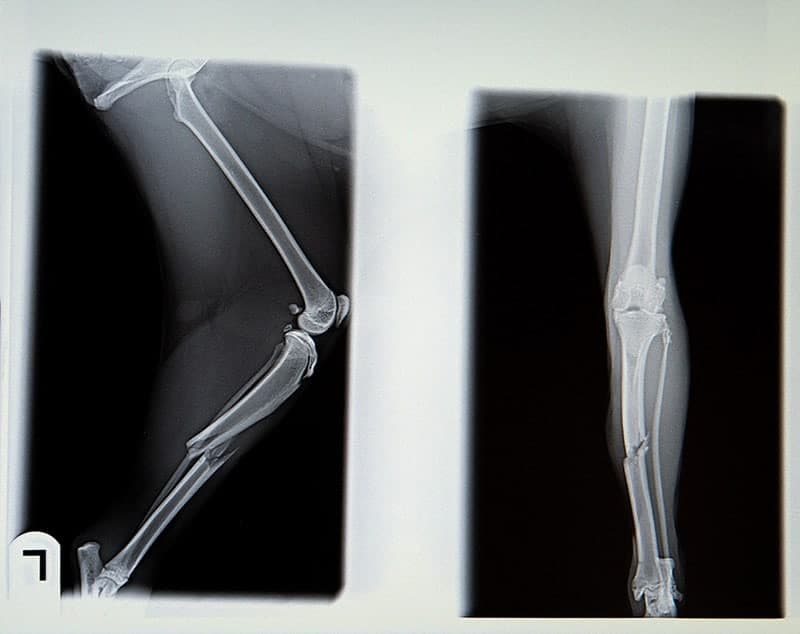
Wskazania do badania
Prześwietlenie kości stanowi jedno z najczęstszych badań rtg.
Na jego podstawie można zdiagnozować większość schorzeń lub nieprawidłowości, dotyczących układu ruchu.
Nic więc dziwnego, że najczęstsze wskazania do jego wykonania obejmują rozmaite objawy, związane z układem kostno-stawowym, mięśniowym oraz więzadłowym.
Należą tu między innymi:
- nieprawidłowa postawa zwierzęcia,
- kulawizna,
- oszczędzanie kończyny,
- nieprawidłowy chód, powłóczenie kończynami,
- zwiększenie obrysu stawów,
- bolesność stawów lub kości,
- zgrubienia, obrzęki lub guzy kończyn, kręgosłupa, głowy,
- trudności ze wstawaniem,
- niechęć do ruchu, apatia,
- urazy (złamania, zwichnięcia),
- schorzenia zębów, zatok okołonosowych,
- niedowłady, porażenia kończyn,
- ocena radiologiczna stawów biodrowych i łokciowych u zwierząt hodowlanych.
Ułożenie pacjenta do badania
Ułożenie do badania jest ściśle uzależnione od rodzaju rentgenogramu oraz konkretnego obszaru, który chcemy ocenić.
Każda okolica, struktura (jak staw), czy kość ma ściśle określone projekcje, które bezwzględnie trzeba zastosować, by uzyskać w pełni diagnostyczne zdjęcie rentgenowskie.
Na przykład w przypadku urazu i podejrzenia złamania należy wykonać 2 projekcje prostopadłe do siebie.
Z kolei przy prześwietleniu stawów łokciowych w kierunku dysplazji łokciowej, wymagane są 3 zdjęcia rtg:
- 2 przyśrodkowo-boczne (w jednej projekcji łapa dość luźno ułożona, a w drugiej – zgięta maksymalnie w stawie),
- strzałkowe skośne.
Ocena radiogramu
Lekarz weterynarii, oceniając zmiany, widoczne na rentgenogramie skrupulatnie i planowo ocenia następujące cechy:
Miejsce widocznej zmiany
Oceniający lokalizuje więc dokładnie, której konkretnie części kości dotyczy nieprawidłowość (np. stawu, nasady kości), a także poszczególnych jej warstw (okostna, jama szpikowa).
Rodzaj zauważonych zmian
Czy obecne są zmiany zanikowe lub wytwórcze kości?
Czy istnieją cechy zmiany agresywnej czy łagodnej?
Kształt odczynu odokostnowego
Na jego podstawie można podejrzewać tło infekcyjne, urazowe, czy nowotworowe danej zmiany.
Zmiana kształtu kory kości
Oceniając złamanie kości, lekarz określa:
- z jakim rodzajem uszkodzenia mamy do czynienia:
- złamanie otwarte – gdy odłamy kostne komunikują się ze środowiskiem zewnętrznym;
- złamanie zamknięte – brak kontaktu kości z otoczeniem;
- złamanie całkowite – czyli takie, przy którym linia złamania przebiega przez całą szerokość kości (przez jej warstwę korową po obu stronach kości);
- złamanie niecałkowite – to np. nadłamanie, pęknięcie kości;
- złamanie śródstawowe (linia złamania przebiega przez szparę stawową) lub pozastawowe (linia złamania nie przebiega przez powierzchnię stawową);
- złuszczenie nasady – czyli zsunięcie się nasady kości z jej trzonu;
- jaki jest charakter złamania:
- złamanie pourazowe – czyli takie, które zaistniało na skutek urazu;
- złamanie patologiczne – powstaje w sytuacji, gdy zmieniona kość (na skutek różnych stanów klinicznych, np. uogólnionego zaniku kostnego, przy procesach zapalnych lub nowotworowych kości) jest słabsza niż kość zdrowa. W wyniku tego dochodzi do patologicznego złamania nawet przy niewielkim obciążeniu (takim, które w prawidłowych warunkach byłoby fizjologiczne);
- linie przełomu złamania:
- możemy mieć do czynienia np. ze złamaniem poprzecznym, skośnym, spiralnym, strzaskaniem kości, rozkawałkowaniem odłamów itd.;
- stopień przemieszczenia kości i jego kierunek, np.:
- złamanie bez przemieszczenia,
- przemieszczeniem do boku,
- przemieszczenie z wydłużeniem,
- ustawienie odłamów pod kątem;
- ilość odłamów kostnych;
- odpowiedni sposób stabilizacji złamania;
- przebieg gojenia złamania;
- ewentualne powikłania, jak np.:
- opóźniony zrost,
- staw rzekomy,
- nieprawidłowy zrost,
- zapalenie kości.
Jakie nieprawidłowości można stwierdzić na podstawie radiogramu kości?
- Złamanie czyli przerwanie ciągłości kości;
- Gojenie złamań – czy odbywa się ono w sposób prawidłowy, czy też nie. Czasem zdarzają się powikłania, które opóźniają lub też całkowicie uniemożliwiają zrośnięcie się złamanej kości. Wśród tych komplikacji można wyróżnić opóźnienie zrostu, brak zrostu (wówczas dochodzi do powstania tzw stawu rzekomego) lub deformacja kości na skutek nieprawidłowego “nastawienia” lub niewystarczającej stabilizacji złamania. Rentgenogram kontrolny wykonuje się po 2 miesiącach od złamania. Na podstawie zdjęcia rtg radiolog może też oszacować, kiedy mniej więcej doszło do załamania.
- Różnicowanie zmian agresywnych od łagodnych. Wszelkie nieprawidłowości dotyczące tkanki kostnej, które są stwierdzane na zdjęciu rentgenowskim muszą zostać ocenione pod kątem złośliwości. Istnieją pewne charakterystyczne cechy, które są swoiste dla nowotworów złośliwych kości. Zastosowanie radiografii w onkologii jest jednym z najważniejszych badań diagnostycznych.
- Choroby metaboliczne kości, wśród których najczęściej rozpoznawane są:
- osteopenia,
- osteoporoza,
- osteomalacja.
- Zaburzenia rozwojowe układu kostnego, jak np.:
- dysplazja wielonasadowa,
- achondroplazja,
- mnogie wyrośla kostne,
- osteopetroza,
- łamliwość kości i inne.
- Choroby kostne wieku młodzieńczego:
- przedwczesne skostnienie chrząstek wzrostowych.
Jeśli (najczęściej w wyniku urazu chrząstki wzrostowej) dojdzie do zatrzymania wzrostu kości na długość, dochodzi do wykształcenia nieprawidłowych proporcji w obrębie danych kończyn.
Pies może mieć np. nieproporcjonalnie krótkie kończyny w stosunku do tułowia.
- przedwczesne skostnienie chrząstek wzrostowych.
- Osteodystrofia przerostowa – występuje w wieku ok 2-7 miesięcy u psów szybko rosnących (ras dużych i olbrzymich). Rasy, u których choroba jest często diagnozowana to:
- dogi niemieckie,
- wyżły,
- owczarki niemieckie,
- rottweilery,
- mastify,
- dogi de Bordeaux,
- labradory,
- boksery.
- Osteopatia żywieniowa – na skutek przedawkowania fosforanu wapnia i witamin (zwłaszcza witaminy D) oraz podawania wysokoenergetycznej karmy o nieodpowiednim składzie może dojść do skrócenia długości kończyn.
- Krzywica – na szczęście rzadko już diagnozowana choroba niedoborowa.
Podstawową przyczyną jest niedobór witaminy D, wskutek czego zmniejsza się jelitowa resorpcja wapnia z jelit. - Aseptyczna martwica głowy kości udowej (choroba Legg-Calve-Perthes’a). Ta choroba dotyczy psów ras małych, a pojawia się w okresie pomiędzy 3. a 13. miesiącem życia. Rasy predysponowane to:
- pekińczyki,
- pudle miniaturowe,
- terriery,
- jamniki,
- foksteriery.
- Panosteitis (młodzieńcze zapalenie kości) – dość często pojawiająca się kulawizna u szczeniąt ras dużych i olbrzymich, między 5. a 18. miesiącem życia. Rasami predysponowanymi do jej wystąpienia są:
- owczarki niemieckie,
- dobermany,
- golden retrievery,
- labradory,
- bernardyny, ale chorować mogą psy innych ras.
- Oddzielająca martwica kostno-chrzęstna (osteochondrosis dissecans – OCD) – zaburzenie kostnienia w rosnącej chrząstce stawowej. Występuje u młodych psów ras średnich i dużych.
- Dysplazja stawów łokciowych.
- Dysplazja stawów biodrowych.
- Wrodzone deformacje kończyn (np. brak palców, palce dodatkowe, niedorozwój dalszej części kończyny itp.).
- Zapalenia kości (np. ropne zapalenie kości).
- Zmiany zwyrodnieniowe kości i stawów.
Badanie RTG głowy
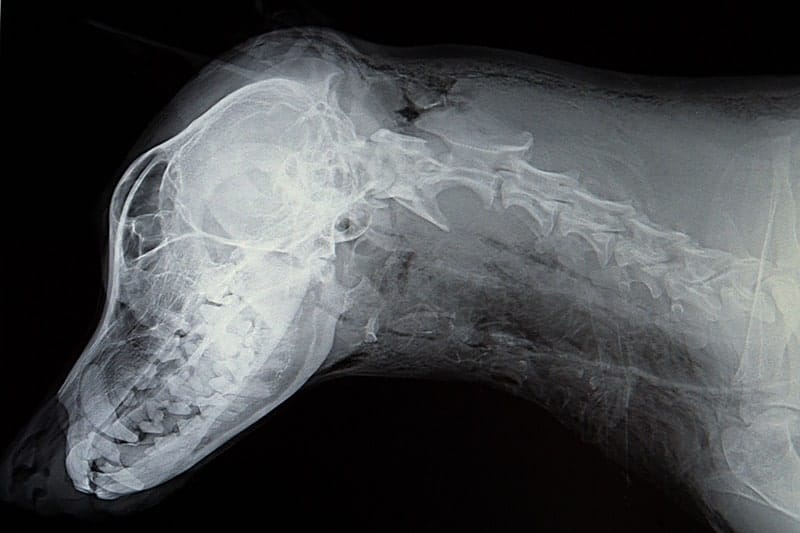
Badanie rentgenowskie kości czaszki wykazuje tylko 80% zmian, podczas gdy prześwietlenie innych kości wykrywa złamania nawet w 100%.
W diagnostyce złamań elementów kostnych pokrywy czaszki lepsze zastosowanie ma tomografia komputerowa.
Podobnie w przypadku obrazowania zmian w jamie nosowej – badanie radiograficzne może być zbyt mało precyzyjne, by uwidocznić drobne struktury.
W dobie coraz powszechniejszej dostępności do bardziej precyzyjnych badań obrazowych (jak tomografia komputerowa czy rezonans magnetyczny) w celu dokładnego rozpoznania zaburzeń na terenie głowy, określenia ich zasięgu oraz charakteru, zdjęcie rentgenowskie może nie być już diagnostycznie użyteczne.
Wskazania do badania
- objawy neurologiczne, jak:
- przechylenie głowy,
- chodzenie w kółko,
- oczopląs, zez, nierównomiernie rozszerzone źrenice, brak lub brak reakcji źrenic na światło,
- krwawienie z jamy nosowej, kanału słuchowego,
- zapalenie ucha zewnętrznego / środkowego
- katar, wyciek z nosa (różnej barwy i konsystencji), kichanie,
- wypływ z oczu (podejrzenie chorób jamy nosowej, ustnej lub zatok okołonosowych)
- schorzenia zębów,
- urazy w obrębie głowy (złamania kości czaszki, żuchwy itp.).
Najczęstsze stany kliniczne widoczne na zdjęciu rtg
- Złamania. Z reguły powstają na skutek urazu (upadek z wysokości, wypadek komunikacyjny, uderzenie).
- Zapalenie ucha. Najczęściej na skutek przewlekłego stanu zapalnego zewnętrznego przewodu słuchowego dochodzi do pogłębienia się stanu i objęcia zapaleniem ucha środkowego i wewnętrznego.
- Wodogłowie. Zwykle jest to wada wrodzona, w przebiegu której dochodzi do gromadzenia się płynu w mózgowioczaszce. Dotyczy najczęściej psów ras małych.
- Zwichnięcie stawu żuchwowo-skroniowego. Objawia się niestabilnością żuchwy i utrudnionym (lub niemożliwym) zamknięciem jamy ustnej.
- Dysplazja potyliczna – zniekształcenie kości potylicznej. Stan niebezpieczny ze względu na ryzyko wystąpienia przepukliny części pnia mózgu.
- Nowotwory łagodne lub złośliwe kości mózgowioczaszki (np. osteosarcoma).
- Nieprawidłowości, dotyczące zatok:
- Złamania, do których dochodzi najczęściej na skutek urazu. Z reguły są to złamania otwarte.
- Zapalenia zatok, do których może dojść na skutek obecności ciała obcego lub też w wyniku przejścia procesu zapalnego z zębów lub górnych dróg oddechowych.
- Nowotwory zatok, zwykle pochodzenia nabłonkowego (adenocarcinoma).
- Jama nosowa:
- stany zapalne, nowotwory; w przypadku badania jamy nosowej oceniana jest symetria jam nosowych, ich powietrzność, przegroda nosowa, stan małżowin nosowych oraz kości, otaczających jamę nosową.
- Zęby – obrazowanie rentgenowskie w przypadku stomatologii jest niezmiernie ważną, a często kluczową częścią diagnostyki. Wśród najczęściej diagnozowanych zaburzeń należy wymienić:
- Paradontozę – obniżenie linii dziąseł i odsłonięcie korzeni zębów aż do ich wypadania.
- Złamania, powstające na skutek urazów lub gryzienia twardych przedmiotów (kamieni, metalowych prętów itp.)
- Wierzchołkowe, ropne zapalenie korzenia zęba (ropień okołowierzchołkowy). Infekcja może rozprzestrzeniać się na zatokę szczękową, a także tworzyć ropne przetoki, które przebijają się na zewnątrz.
- Choroby metaboliczne (np. w wyniku niedoboru witaminy D, wapnia).
- Nowotwory zębów lub tkanek otaczających.
- Cieniujące ciała obce w jamie ustnej.
Badanie radiologiczne kręgosłupa
Badanie rtg kręgosłupa jest jednym z pierwszych badań, przeprowadzanych u zwierząt po wypadkach.
Jednak za jego pomocą można wykryć wiele innych zaburzeń, dotyczących kręgów, i to zarówno nabytych, jak i wrodzonych.
Wskazania do badania rentgenowskiego kręgosłupa
- uraz (upadek z wysokości, wypadek komunikacyjny itp.),
- kulawizna,
- osłabienie i niechęć do poruszania się, którym towarzyszy gorączka,
- niedowłady, porażenia, niezborność,
- bolesność w obrębie któregokolwiek odcinka kręgosłupa,
- nieprawidłowa postawa ciała,
- problemy ze wstawaniem, chodzeniem,
- przeczulica skóry,
- nadmierna sztywność kończyn,
- zniekształcenie linii kręgosłupa,
- zaburzenia oddawania moczu i/lub kału,
- zaburzenia świadomości.
Jakie choroby mogą zostać wykryte na podstawie zdjęcia rtg kręgosłupa?
- Choroby nabyte kręgosłupa, wśród których najczęściej stwierdzane są zmiany pourazowe, zapalne lub zwyrodnieniowe:
- Zmiany zwyrodnieniowe, które dotyczyć mogą różnych elementów, wchodzących w skład kręgosłupa (nie tylko samych kręgów, ale także krążków międzykręgowych, stawów oraz innych połączeń). Mogą to być:
- Zwyrodnienia połączeń chrzęstnych kręgosłupa, jak np. zwyrodnienia krążków międzykręgowych (dyskopatie), spondilosis deformans (tzw. papuzie dzioby),
- Zwyrodnienia stawów maziowych (artrozy) – najczęściej w odcinku lędźwiowym kręgosłupa. Stany te powodują dużą bolesność.
- Zwyrodnienia połączeń włóknistych kręgosłupa, np. rozsiane skostnienie układu kostnego (rozsiana hiperostoza). Choroba polega na nadmiernym rozroście kostnym w miejscu przyczepu więzadeł do kości. Występuje u psów dużych ras (szczególnie u bokserów).
- Zmiany zwyrodnieniowe, które dotyczyć mogą różnych elementów, wchodzących w skład kręgosłupa (nie tylko samych kręgów, ale także krążków międzykręgowych, stawów oraz innych połączeń). Mogą to być:
- Zmiany pourazowe, jak złamania, zwichnięcia. Badanie rtg u pacjentów z podejrzeniem urazu kręgosłupa powinno być wykonywane bardzo ostrożnie. Pierwsze zdjęcie wykonuje się w pozycji ulgowej, nie rozciągając za bardzo zwierzęcia
- Zapalenia kręgosłupa. W zależności od struktury, której dotyczy stan zapalny, różna jest też nomenklatura. Możemy mieć do czynienia z:
- Spondylitis – jeśli zapalenie obejmuje trzon kręgu.
- Discospondylitis – jeśli zapalenie dotyczy 2 sąsiednich płytek końcowych kręgów oraz krążka międzykręgowego.
- Discitis – jeśli stan zapalny dotyczy samego krążka międzykręgowego. Jednak ten stan rzadko wykrywany jest na zdjęciu rentgenowskim, dlatego należy posiłkować się badaniem rezonansem magnetycznym lub tomografią komputerową.
- Nowotwory. Mogą to być pierwotne guzy nowotworowe łagodne lub złośliwe, jak też zmiany przerzutowe. Mogą pojawić się w każdym odcinku kręgosłupa.
- Syndromy:
- Niestabilność szczytowo-obrotowa. Sprzyjają jej wady rozwojowe kręgosłupa, jak np. niedorozwój, brak lub zniekształcenie zęba kręgu obrotowego. Te zmiany powodują ucisk na rdzeń kręgowy w tej okolicy. Choroba występuje u psów ras małych (pudli miniaturowych, Yorkshire terierów, Shih-tzu)
- Syndrom Wobblera – niestabilność szyjna. Jest to ogół wszelkich chorób, które mogą powodować zwężenie kanału kręgowego i ucisk na rdzeń kręgowy w odcinku szyjnym. Choroba dotyczy najczęściej psów ras dużych (np. doberman, dog niemiecki), ale może pojawić się także u mniejszych ras. Przyczynami, które mogą doprowadzić do tego syndromu są:
- nieprawidłowy rozwój kręgów szyjnych,
- osteochondroza,
- uszkodzenia w stawach kręgowych lub mikrourazy, powodujące niestabilność.
- Syndrom końskiego ogona (cauda equina syndrom) – mieszczą się tu wszelkie stany chorobowe, które powodują zwężenie światła kanału kręgowego w odcinku lędźwiowo-krzyżowym (od 7. kręgu lędźwiowego do 1. kręgu krzyżowego).
- Choroby wrodzone, które mogą wpływać na kształt kręgosłupa i powodować jego skrzywienie, np.:
- lordoza,
- kifoza,
- skolioza.
- Niestabilność szczytowo-obrotowa o charakterze rozwojowym.
- Zaburzenia rozwojowe kręgosłupa:
- Sakralizacja, lumbaryzacja – to zaburzenia w obrębie kręgosłupa, których przyczyną jest obecność tzw. kręgu przejściowego. Lumbaryzacja pojawia się, kiedy pierwszy kręg krzyżowy przyjmuje cechy kręgu lędźwiowego, a sakralizacja – gdy ostatni kręg lędźwiowy ma cechy kręgu krzyżowego. Może to skutkować skośnym ułożeniem miednicy w stosunku do kręgosłupa, co z kolei może sprzyjać rozwojowi dysplazji biodrowej.
- Blok ostatniej pary żeber z kręgiem piersiowym. Wada rozwojowa, polegająca na tym, że ostatnie żebra bezpośrednio “zlewają” się kręgiem. Raczej bez znaczenia klinicznego.
- Rozszczep łuku kręgowego – w rozwoju zarodkowym nie dochodzi do spojenia górnej części łuku kręgowego. Stan ten może doprowadzić do wystąpienia przepukliny oponowej lub rdzeniowej.
- Półkręg – nieprawidłowy rozwój trzonu kręgowego. Cecha bardzo częsta, stwierdzana na zdjęciach rentgenowskich u buldogów angielskich i buldogów francuskich. Nieprawidłowy, klinowaty kształt kręgu może doprowadzić do kifozy lub lordozy.
- Wrodzony blok kręgów – polega na tym, że trzony 2 lub więcej kręgów zrastają się ze sobą całkowicie lub częściowo. Często występuje u jamników, ale zdarza się także u kotów.
Badanie radiologiczne stawu
Wskazania do badania RTG stawu
- kulawizna, niechęć do ruchu,
- problemy ze wstawaniem, chodzeniem,
- nieprawidłowy chód, oszczędzanie kończyny,
- bolesne, gorące i/lub obrzęknięte stawy (lub staw),
- urazy w obrębie stawów,
- niechęć do ruchu wraz z towarzyszącą jej gorączka, apatią, brakiem apetytu,
- ocena radiologiczna w kierunku dysplazji stawów łokciowych lub biodrowych.
Ułożenie pacjenta do badania
Standardowo do oceny stawu wykonywane są dwie projekcje:
- boczna,
- strzałkowa.
Dodatkowo mogą mieć zastosowanie:
- pozycje skośne:
- boczna,
- przyśrodkowa,
- pozycja podczas obciążania stawu, w zgięciu lub wyproście (czyli tzw. zdjęcia wymuszone).
Wszystko uzależnione jest od rodzaju stawu.
Najczęściej wykonywana jest projekcja rtg przyśrodkowo-boczna i strzałkowa.
Często, do prawidłowego ułożenia pacjenta konieczne jest jego krótkotrwałe znieczulenie.
Ocena radiologiczna stawu
Według radiologów, oceniając stawy, powinno się zwracać uwagę na następujące elementy:
- Ustawienia kości względem siebie. Kości powinny być ustawione szeregowo. Jeśli widoczne jest zaburzenie takiego ustawienia, możliwe jest zerwanie lub naciągnięcie więzadeł.
- Tkanki miękkie, sąsiadujące z badanym stawem. Ocenia się ich kontury, ciągłość, ewentualne obrzęki lub zaniki. Należy zwrócić szczególną uwagę, czy widoczne są ciała obce, zwapnienia lub powietrze.
- Kształt i strukturę kostną przynasad kości (przewlekłe zmiany zwyrodnieniowe mogą się objawiać zagęszczeniami pod chrząstka stawową lub drobnymi torbielami kostnymi).
- Szparę stawową. Na zdjęciu może być widoczne zwężenie szpary stawowej, (co może świadczyć o zniszczeniu chrząstki stawowej) lub też poszerzenie szpary stawowej (tak się dzieje przy uszkodzeniach więzadeł lub np. wylewie do jamy stawu).
- Struktury okołostawowe. Ocenie poddawane są krawędzie stawów ze szczególnym uwzględnieniem ewentualnych osteofitów, zaostrzenie krawędzi stawu, złamań awulsyjnych (czyli oderwanie fragmentu kości w miejscu przyczepu do niej więzadła).
- Rozmieszczenie uszkodzeń w stawie. Jeśli zmiany są symetryczne w kilku stawach, może to być spowodowane występowaniem choroby ogólnoustrojowej (np. reumatoidalnego zapalenia stawów).
Najczęściej diagnozowane schorzenia stawów
- Zapalenie stawu (arthritis). Do stanów zapalnych stawów dochodzi najczęściej w wyniku infekcji. Może to mieć miejsce na skutek samego urazu w obrębie stawu (np. rany penetrujące), zabiegów chirurgicznych lub też rozprzestrzeniania się zakażenia z okolicznych tkanek lub za pośrednictwem krwi. Odrębną grupą zapaleń stawów są tzw. zapalenia jałowe, które z kolei często towarzyszą chorobom immunologicznym (np. reumatoidalne zapalenie stawów, toczeń rumieniowaty). Do stanów zapalnych może też dojść w przebiegu boreliozy.
- Choroba zwyrodnieniowa stawu. Jest to najczęstszy rodzaj schorzenia, dotyczący stawów u zwierząt. Powstanie zwyrodnień w obrębie stawu jest konsekwencją wielu nieprawidłowości i chorób, jednak najogólniej można powiedzieć, iż rozwijają się one na podłożu zaburzeń w mechanice. Może to mieć miejsce przy:
- Wszelkiego rodzaju wrodzonych deformacjach stawów i kości, kiedy na skutek nieprawidłowego i nierównomiernego obciążania powierzchni stawowych, dochodzi do rozwoju zmian zwyrodnieniowych. Tak się dzieje przy dysplazji bioder lub też wrodzonym zniekształceniu osi kończyny.
- Nabytych deformacjach stawów i kończyn, np. nieprawidłowe zrośnięcie złamania kości, czy też w wyniku aseptycznej martwicy głowy kości udowej.
- Po złamaniu śródstawowym.
- Po zapaleniu stawu.
- Nowotwory stawów występują na szczęście rzadko.
- Urazy stawów. Jedna z częstszych przyczyn kulawizny i jednocześnie jeden z głównych wskazań do wykonania prześwietlenia.
Najczęściej spotykane urazy stawów to:- skręcenie,
- zwichnięcie,
- nadwichnięcie,
- złamanie śródstawowe.
- Osteochondroza oddzielająca (osteochondrosis dissecans – OCD). Jest to choroba, występująca u młodych psów ras szybko rosnących w okresie wzrostu kostnego. Nie wdając się w zbytnie szczegóły można powiedzieć, że jej przyczyną jest zaburzenie kostnienia w obrębie chrząstki stawowej, doprowadzające do jej nadmiernego zgrubienia. Wskutek tego dochodzi do znacznego upośledzenia odżywiania chrząstki w tym miejscu. Taki fragment może się następnie odrywać i przemieszczać w stawie jako tzw. mysz stawowa.
OCD może dotyczyć stawu:- ramiennego,
- łokciowego,
- kolanowego,
- skokowego.
- Dysplazja stawu łokciowego. Mieszczą się tu wszystkie choroby wieku młodzieńczego, dotyczące stawu łokciowego, które prowadzą do jego zwyrodnienia. Najczęściej stwierdzane są:
- osteochondrosis dissecans (OCD) – występuje u psów średnich i dużych ras, zwykle pomiędzy 4. a 10. miesiącem życia;
- fragmentacja przyśrodkowego wyrostka wieńcowego kości łokciowej (FCP);
- niezrośnięty wyrostek dodatkowy (UAP).
- Dysplazja stawów biodrowych (HD). Jest to wieloczynnikowe zaburzenie rozwojowe, dotyczące stawu biodrowego. Występuje ona najczęściej u psów ras dużych i olbrzymich (powyżej 20 kg), rzadziej diagnozowana jest u małych ras. Ciekawostką jest fakt, że dysplazja biodrowa dotyczy także kotów. Najbardziej predysponowane rasy to:
- Urazy w obrębie kolana:
- oderwanie guzowatości kości piszczelowej;
- zwichnięcie rzepki;
- zerwanie więzadła prostego rzepki;
- zerwanie więzadeł stawu udowo-piszczelowego.
- Złamania w obrębie stawów.
Zdjęcia rentgenowskie z użyciem kontrastu

Czasem samo zdjęcie rtg nie wystarcza, by precyzyjnie określić zmiany w organizmie.
Kontrast, czyli środek cieniujący – to substancja, która osłabia promienie rentgenowskie mniej lub bardziej w stosunku do tkanek ciała.
Jak sama nazwa mówi, stosuje się go w celu wykontrastowania danego narządu lub obszaru.
Pomimo, iż badanie z użyciem kontrastu jest coraz rzadziej stosowane, (dzięki powszechnemu dostępowi do takich badań, jak ultrasonografia, tomografia komputerowa czy rezonans magnetyczny), nadal znajduje zastosowanie w radiografii.
Środki kontrastowe mogą być:
- Negatywne – powietrze, dwutlenek węgla, gazy szlachetne. Osłabiają one w minimalnym stopniu promieniowanie rentgenowskie. Stosowane są najczęściej do badania pęcherza moczowego lub przewodu pokarmowego (w badaniu dwukontrastowym).
- Pozytywne – bardziej niż tkanki pochłaniają promieniowanie rentgenowskie. Dwa główne pierwiastki, wchodzące w ich skład to:
- jod,
- bar.
Badanie kontrastowe z użyciem siarczanu baru (popularnie barytu) wykorzystywane jest przede wszystkim do oceny przewodu pokarmowego.
Środki jodowe stosowane są do badania jam ciała (np. kanał kręgowy), często także do badania układu moczowego.
Badanie kontrastowe przewodu pokarmowego
Znaczna ilość chorób, dotyczących przełyku, żołądka czy jelit nie jest rozpoznawana na podstawie przeglądowych zdjęć rentgenowskich.
Żeby więc uwidocznić światło przewodu pokarmowego, wykonywane jest badanie rtg z kontrastem.
Preparat kontrastowy (najczęściej baryt) podawany jest doustnie (do oceny przełyku, żołądka i jelit cienkich) lub doodbytniczo (do oceny jelit grubych).
Wskazania do badania kontrastowego przewodu pokarmowego
- wymioty,
- biegunki,
- brak apetytu i chudnięcie,
- ulewanie,
- krew w kale,
- podejrzenie niecieniującego ciała obcego w przewodzie pokarmowym,
- zaburzenia w oddawaniu kału.
Przygotowanie pacjenta
Minimum 24-godzinna głodówka przed badaniem kontrastowym,
W razie konieczności lewatywa na 3 i 1 godzinę przed badaniem.
Nie powinno się podawać premedykacji.
Pacjent musi świadomie połknąć środek kontrastowy, a znieczulenie powoduje zaburzenia motoryki poszczególnych odcinków przewodu pokarmowego.
To może wiązać się z ryzykiem zachłyśnięcia preparatem, a w najlepszym przypadku wydłużeniem przechodzenia kontrastu przez poszczególne układ pokarmowy.
Przed podaniem środka kontrastowego zawsze należy wykonać zdjęcie przeglądowe jamy brzusznej i dokonać wstępnej oceny.
Niezbędnym warunkiem do podania kontrastu jest pusty przewód pokarmowy.
Jeśli w przeglądowym badaniu rtg stwierdzi się zmiany, które zagrażają życiu pacjenta i są przyczyną choroby pierwotnej – odstępuje się od badania.
Pasaż kontrastu przez przewód pokarmowy
Zdjęcia wykonuje się tuż przed podaniem preparatu, a potem natychmiast po jego podaniu.
Następnie po 15, 30 i 60 minutach od podania.
Potem co godzinę aż do uwidocznienia okrężnicy.
Żołądek powinien być opróżniony ze środka kontrastowego po 4 godzinach.
Baryt (środek kontrastowy) zaczyna opuszczać żołądek już po 10-15 minutach, a po 30 minutach powinien być w dwunastnicy.
Jelito cienkie wypełnia się barytem w ciągu 2-4 godzin od podania środka.
Jelita opróżniają się po 8 godzinach.
Generalnie – by ocenić opróżnianie żołądka i pasaż przez jelita – zdjęcia powinno się wykonywać co godzinę, jednak w praktyce jest to często niemożliwe ze względów technicznych, czasowych, finansowych i innych, dlatego z reguły wydłuża się ten czas do 2-3 godzin.
Nie wolno podawać barytu, gdy
- pacjent ma pełny żołądek,
- zwierzę jest w złym stanie ogólnym,
- zwierzę jest uspokojone farmakologicznie,
- przy chorobach ostrych, zakaźnych,
- jeśli w zdjęciu przeglądowym widoczne są cieniujące ciała obce (np. niestrawione kości), odstępuje się od podania kontrastu.
Co może być zdiagnozowane za pomocą badania kontrastowego?
- Nieprawidłowości, dotyczące przełyku:
- Zapalenie przełyku.
Zmiany zapalne w tym miejscu najczęściej spowodowane są połknięciem żrącej substancji lub też przewlekłym refluksem żołądkowym. - Ciało obce lub zwężenie przełyku.
- Uchyłek przełyku.
- Przełyk olbrzymi.
- Przetrwały przewód tętniczy oraz inne nieprawidłowości pierścienia naczyniowego podstawy serca.
- Zapalenie przełyku.
- Nieprawidłowości, dotyczące żołądka:
- Zwężenie odźwiernika, do którego może dojść na skutek jego skurczu lub przerostu. Skurcz odźwiernika występuje przy nadmiernym napięciu mięśniówki odźwiernika. Może towarzyszyć stanom zapalnym jelit, kolce nerkowej, wątrobowej, mocznicy czy toksemii. Czasem także nadostre stany zapalne doprowadzają do silnego skurczu odźwiernika. Głównym objawem są wymioty częściowo strawionym pokarmem, nawet do 2-3 godzin po zjedzeniu. Przerost odźwiernika z kolei może być wrodzony lub nabyty. Guzy nowotworowe mogą doprowadzić nawet do niedrożności kanału odźwiernika. Pies wymiotuje najczęściej bezpośrednio po wypiciu lub zjedzeniu, czasem po dłuższym okresie.
- Owrzodzenie żołądka. Obecnie są inne, bardziej szczegółowe metody diagnostyczne do rozpoznawania wrzodów żołądka, jednak czasem można rozpoznać je na radiogramie po podaniu środka cieniującego. Podobnie sprawa się ma z wrzodziejącym zapaleniem okrężnicy.
- Niecieniujące ciała obce. To takie przedmioty, których nie widać w przeglądowym zdjęciu rentgenowskim. Typowe, często połykane przez zwierzęta ciała obce, tak jak kamienie lub kości, z reguły są dobrze widoczne na radiogramach. Także metalowe obiekty (śrut, gwóźdź, igła) mocno cieniują, więc na zdjęciu rtg łatwo jest je dostrzec. Jednak pewne przedmioty, jak folia, różnego rodzaju tkaniny, nici, itp. mogą zostać niezauważone podczas oceny zwykłego radiogramu – one po prostu cieniują podobnie do otaczających je tkanek miękkich. Dlatego też – w celu ich wykrycia – konieczne bywa wykonanie badania kontrastowego.
- Nowotwory żołądka. Dość często diagnozowane u psów i kotów. Typowym nowotworem żołądka jest adenocarcinoma, ale możliwe są również:
- lymphosarcoma,
- fibrosarcoma,
- leiomyoma.
- Nieprawidłowości, dotyczące jelit cienkich:
- Stany zapalne jelit.
- Niedrożność jelit cienkich.
Przyczyn, prowadzących do niedrożności jelit jest wiele. Wśród nich najczęstsze to:- zatkanie jelita ciałem obcym,
- ucisk guza nowotworowego,
- zrosty jelit,
- wgłobienie,
- zapętlenie jelit,
- przemieszczenie jelit do worka przepuklinowego.
- Nieprawidłowości, dotyczące jelit grubych:
- Wrzodziejące zapalenie okrężnicy (widoczne podczas kolonografii – czyli podania kontrastu przez prostnicę).
Jest to schorzenie dość często występujące u bokserów i owczarków niemieckich. - Okrężnica olbrzymia. Do jej powstania predysponuje:
- długotrwałe zaleganie kału,
- zmiany nowotworowe,
- zniekształcenia miednicy (po urazach, złamaniach),
- zaburzenia neurologiczne (może towarzyszyć zespołowi końskiego ogona).
- Wrzodziejące zapalenie okrężnicy (widoczne podczas kolonografii – czyli podania kontrastu przez prostnicę).
- Nowotwory. Najczęściej dotyczą starszych psów. Dwa główne typy zmian nowotworowych to adenocarcinoma i leiomyoma.
Badanie kontrastowe układu moczowego
W badaniu kontrastowym rtg stosowane są różne środki kontrastowe oraz drogi podania kontrastu, w zależności od tego, które elementy układu moczowego chcemy ocenić.
Pneumocystografia
Pneumocystografia (cystografia negatywna) – wprowadzenie do opróżnionego pęcherza moczowego środka kontrastowego, np. powietrza.
Można również wprowadzić dwutlenek węgla lub jakiś gaz szlachetny.
Kontrast – po wcześniejszym opróżnieniu pęcherza moczowego – podawany jest za pomocą cewnika.
Wskazaniami do pneumocystografii są:
- podejrzenie przewlekłego zapalenia ściany pęcherza moczowego,
- nowotwory ściany pęcherza,
- podejrzenie niecieniujących kamieni w obrębie pęcherza moczowego,
- podejrzenie przemieszczenia pęcherza moczowego (np. przy przepuklinie kroczowej lub znacznym powiększeniu gruczołu krokowego),
- podejrzenie przerwania ciągłości ściany pęcherza moczowego (np. po wypadku komunikacyjnym).
Cystografia
Cystografia – wprowadzenie do pęcherza moczowego środka kontrastowego pozytywnego.
Wskazaniami do wykonania cystografii są:
- nowotwory pęcherza moczowego (nieprawidłowy kształt ściany pęcherza w badaniu przeglądowym),
- przemieszczenie pęcherza moczowego,
- ocena śluzówki pęcherza i cewki moczowej (czulszym badaniem, dostarczającym większej ilości informacji jest badanie USG).
Podwójne kontrastowanie pęcherza moczowego
Zastosowanie obu rodzajów kontrastu (pozytywnego i negatywnego) umożliwia dokładniejszą ocenę błony śluzowej pęcherza.
Uretrografia wsteczna
Uretrografia wsteczna – wprowadzenie środka kontrastowego (powietrza lub kontrastu pozytywnego) do cewki moczowej.
Uretrografia służy przede wszystkim do oceny cewki moczowej, jednak znalazła ona również zastosowanie w badaniu prostaty.
Wskazania do przeprowadzenia badania to:
- zgrubienie ściany cewki moczowej,
- nowotwory,
- niecieniujące kamienie,
- przerwanie ciągłości ściany cewki,
- podejrzenie nowotworu prostaty.
Urografia dożylna
Urografia dożylna – czyli dożylne podanie dodatniego środka kontrastowego, który następnie wydalany jest przez nerki.
Urografia pozwala na uwidocznienie nerek, moczowodów i pęcherza moczowego.
Wskazaniami do przeprowadzenia badania jest ocena:
- funkcji wydalniczych nerek,
- wielkości i kształtu nerek (obecnie badanie wypierane przez tomografię komputerową i rezonans magnetyczny),
- kształtu miedniczek nerkowych i ich zachyłków,
- kształtu i drożności moczowodów,
- ścian pęcherza moczowego.
Przygotowanie pacjenta do badania kontrastowego:
Przed podaniem środka kontrastowego (zwłaszcza podawanego dożylnie) niezbędne jest badanie krwi, kwalifikujące pacjenta do urografii.
Najmniejszy zakres badań to badanie morfologiczne oraz oznaczenie poziomu mocznika i kreatyniny.
Głodówka minimum 12-godzinna.
Opróżnienie przewodu pokarmowego z treści pokarmowej, gazu, mas kałowych (lewatywa).
Przebieg badania rtg z kontrastem
- Podanie środka kontrastowego dożylnie.
- I zdjęcie wykonywane jest natychmiast po iniekcji.
- II zdjęcie – po 5 minutach. Teraz środek kontrastowy powinien być w miedniczkach nerkowych.
- III zdjęcie – po 15 minutach od iniekcji kontrast dochodzi do moczowodów (jeśli nie ma żadnych przeszkód).
- IV zdjęcie po 30 minutach.
- V zdjęcie po 1 godzinie.
- VI zdjęcie po 2 godzinach.
Jeśli chcemy ocenić moczowody i pęcherz moczowy lub też opóźnia się wydalanie kontrastu przez nerki, zdjęcia dodatkowo wykonuje się co 20 minut.
We wszystkich zdjęciach rtg ocenia się przebieg moczowodu, czy przepływa on w równym stopniu przez obie nerki, miedniczki, moczowego i finalnie wpływa do pęcherza moczowego.
Badania kontrastowe w obrębie kręgosłupa
Mielografia
Mielografia, czyli badanie kontrastowe rdzenia kręgowego.
Najpowszechniej stosowana jest mielografia podpajęczynówkowa czyli podanie preparatu kontrastowego do przestrzeni podpajęczynówkowej rdzenia kręgowego, a następnie wykonaniu serii zdjęć rentgenowskich.
Igła wkłuwana jest do zbiornika móżdżkowo-rdzeniowego pomiędzy kością potyliczną a pierwszym kręgiem szyjnym (tuż za czaszką zwierzęcia).
Jeśli zmiany zlokalizowane są w tylnej części ciała, wkłucia dokonuje się pomiędzy końcowymi kręgami lędźwiowymi:
- u psa pomiędzy 6. a 7. kręgiem lędźwiowym,
- u kota pomiędzy 5. a 6. kręgiem lędźwiowym.
Po wkłuciu podaje się jodowy środek kontrastujący.
Najpierw wykonuje się radiogram boczny, potem można zrobić zdjęcie rtg grzbietowo-brzuszne lub brzuszno-grzbietowe.
Wskazania do mielografii:
- zwężenie szpary międzykręgowej, widoczne w zdjęciu celowanym na dany odcinek kręgosłupa,
- kompresja (ucisk na rdzeń kręgowy),
- brak zmian w typowym badaniu radiologicznym, ale obecne są deficyty neurologiczne,
- podejrzenie kompresji w kilku miejscach kręgosłupa.
Przygotowanie pacjenta do badania kontrastowego
Co mielografii pacjent powinien być szczególnie przygotowany z 2 powodów.
Należy zapewnić jak najlepszą jakość zdjęcia rtg i zminimalizować ryzyko występowania zmian, które mogłyby zaciemnić obraz (np. obecność mas kałowych w okrężnicy lub prostnicy).
Po drugie – zwierzę otrzyma leki sedujące, dlatego też koniecznie powinno być na czczo.
By dobrze przygotować pacjenta do badania należy:
- Na 24 godziny przed badaniem podawać pokarm półpłynny, lekkostrawny
- Przynajmniej przez 12 godzin przed badaniem zastosować głodówkę.
- W celu ułatwienia wypróżniania można podawać laktulozę.
- W uzasadnionych przypadkach stosowana jest lewatywa.
Cel badania
Podanie kontrastu pozwala ocenić pasaż kontrastu w przestrzeni podoponowej.
W prawidłowych warunkach środek kontrastowy powinien wypełnić worek oponowy po obu stronach rdzenia kręgowego.
Jakiekolwiek zwężenia lub poszerzenia światła (uwidocznionego dzięki kontrastowi) worka oponowego dają wskazówki na temat rodzaju i lokalizacji zmian, uciskających rdzeń kręgowy.
Powikłania mielografii
Badanie jest inwazyjne i o tym musi wiedzieć opiekun zwierzęcia.
Obligatoryjnie wykonywane jest w sedacji.
Niestety, zdarzają się powikłania mielografii, do których należą między innymi:
- uszkodzenie tkanki nerwowej,
- drgawki,
- napady pseudopadaczkowe,
- zaburzenia akcji serca,
- zaburzenia oddychania,
- wstrząs,
- śmierć zwierzęcia.
Epidurografia
Jest to badanie kontrastowe światła kanału kręgowego.
Najczęściej jest ono stosowane w celu diagnozowania zespołu końskiego ogona.
Epidurografia jest łatwiejsza i bezpieczniejsza niż mielografia.
W rzeczywistości wielokrotnie staje się niepożądanym skutkiem mielografii, gdy środek kontrastowy nie zostanie zdeponowany do przestrzeni podoponowej.
Środek kontrastowy podawany jest pomiędzy 3. kręgiem krzyżowym, a 1. ogonowym.
Dyskografia
Służy do oceny jądra miażdżystego w przestrzeni międzykręgowej pomiędzy 7. kręgiem lędźwiowym a 1. krzyżowym.
Kontrast podawany jest bezpośrednio do krążka międzykręgowego, a celem jest uwidocznienie ewentualnej przepukliny krążka.
RTG u psa i kota cena
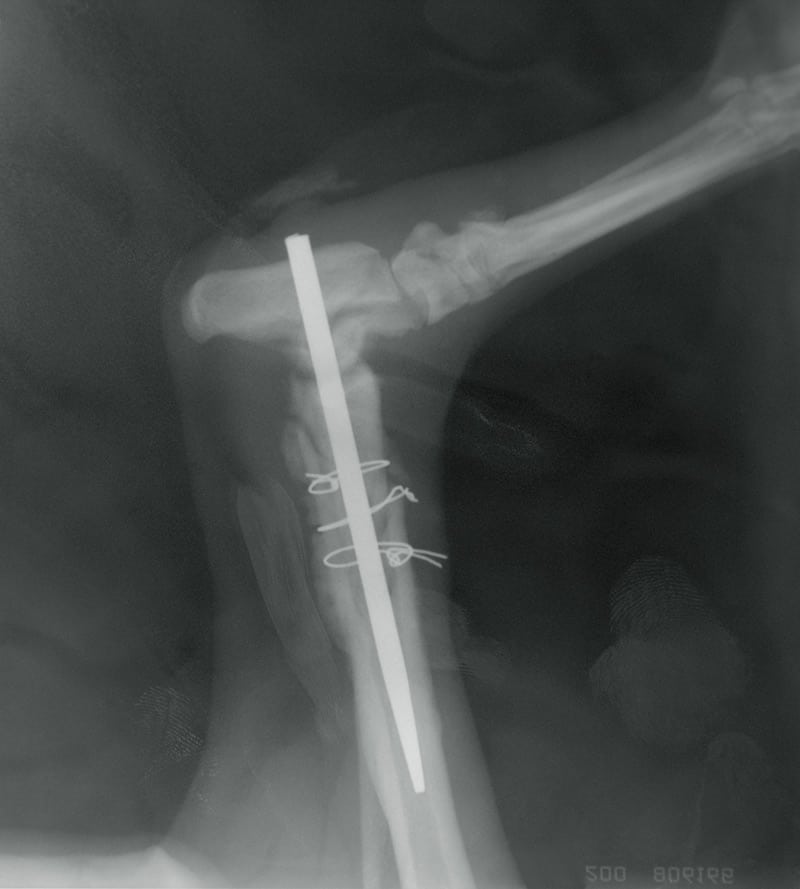
Badanie rentgenowskie jest stosunkowo niedrogim badaniem, ponieważ za jedno zdjęcie ceny rtg oscylują pomiędzy 30 a 60 zł.
Jednak koszt całkowity może znacznie wzrosnąć, ponieważ zależy między innymi od takich czynników, jak:
- Konieczność zastosowania znieczulenia lub sedacji.
W takiej sytuacji cena za zdjęcie rośnie nawet o 100-200 zł – w zależności od rozmiarów zwierzęcia (czyli ilości leku). - Liczby potrzebnych zdjęć rtg.
W przypadku pojedynczego radiogramu nie ma problemu, jednak przy wykonywaniu serii zdjęć rtg (jak to ma miejsce na przykład przy badaniu kontrastowym) całkowity koszt prześwietleń szybuje w górę. - Rodzaju rentgenogramu.
Ze względu na lepszą jakość zdjęć rtg wykonanych za pomocą cyfrowych aparatów, cena takich radiogramów jest wyższa.
Należy jeszcze do tego dodać koszt wizyty, ewentualnego badania klinicznego oraz zastosowanych leków.
Do czego nie przyda się rentgen?
Rentgenografia ma pewne ograniczenia.
Za jej pomocą nie zawsze udaje się wykazać zmiany, zwłaszcza, jeśli są one drobne.
Przy zastosowaniu rtg nie ocenimy struktur wewnętrznych narządów lub tkanek, nie zobaczymy, co się dzieje w sercu, nie jesteśmy też w stanie dokładnie zbadać pewnych obszarów ciała, jak np. gardła.
Na radiogramie stawów – pomimo tak szerokiego zastosowania rentgenografii – nie wykażemy np.:
- uszkodzenia łękotki,
- naderwania torebki stawowej,
- naderwania więzadeł.
Z kolei w badaniu rtg klatki piersiowej nie uwidocznimy drobnych zaburzeń na terenie jamy opłucnej.
Przykładowo:
najmniejsza ilość płynu, obecnego w jamie opłucnej, która może zostać wykryta za pomocą rentgenografii to 50 ml (u małych psów) do 100 ml (u dużych psów).
Do oceny tych i wielu innych struktur wykorzystuje się inne metody diagnostyczne, jak badanie z zastosowaniem:
- tomografii komputerowej,
- rezonansu magnetycznego,
- usg.
Na lekarzu weterynarii spoczywa więc ogromna odpowiedzialność, by – wykorzystując swoją wiedzę i doświadczenie – umiejętnie dobierał rodzaj badania, uwzględniając podejrzewaną chorobę lub stan kliniczny.
Podsumowanie
Promienie rentgenowskie są niezwykle przydatne w celu identyfikacji całego szeregu problemów zdrowotnych, począwszy od ciał obcych, czy złamań kości, na nowotworach i stanach zagrażających życiu skończywszy.
Nie da się przecenić znaczenia badania rtg i nawet dzisiaj, po ponad wieku od odkrycia promieniowania przez Wilhelma Roentgena, radiografia nadal plasuje się na szczycie listy najczęściej stosowanych badań dodatkowych.
Nawet pomimo faktu, że w medycynie weterynaryjnej obecne są już nowsze, coraz doskonalsze metody diagnostyczne, badanie z użyciem promieniowania X jest wykorzystywane do diagnozowania przeważającej części chorób.
Jednak z drugiej strony, trzeba położyć bardzo duży nacisk na fakt, że obrazowanie rtg nie wyleczy zwierzęcia.
Owszem, radioterapia znalazła szerokie zastosowanie w leczeniu nowotworów i to jedyna z jej funkcji terapeutycznych. Jednak w obliczu bardzo powszechnego zlecania przez lekarzy badania rtg, trudno jest się oprzeć się wrażeniu, że częstokroć jest ono po prostu nadużywane.
Prześwietlenie ma upewnić lekarza we wnioskach, które wysunął na podstawie badania klinicznego i innych, mniej inwazyjnych metod diagnostycznych.
Nie powinno ono być traktowane na zasadzie: zróbmy zdjęcie i zobaczmy, co tam się dzieje.
Nie tędy droga.
Promieniowanie rentgenowskie jest szkodliwe i zastosowanie badań z jego użyciem powinno być głęboko uzasadnione.
Wszelkie informacje, zawarte w tym artykule, pochodzą z materiałów, opracowywanych przez doświadczonych radiologów.
To oni najlepiej poznali charakter promieniowania rtg, jego skutki oraz zastosowanie.
Wszystkie ostrzeżenia, dotyczące jego szkodliwości oraz zalecenia, w jaki sposób ochronić się przed radiacją powinny być głęboko respektowane, a jednocześnie rygorystycznie przestrzegane w – najmniejszych nawet – gabinetach weterynaryjnych.
W żadnym z powyższych zdań, dotyczących bezpieczeństwa nie było ani cienia przesady.
Promieniowanie rtg wywiera niekorzystny wpływ na tkanki i narządy, dlatego należy zrobić wszystko, by w jak najmniejszym stopniu poddawać ekspozycji zarówno siebie, jak i swojego podopiecznego.



Ile kosztuje prześwietlenie rentgenaowskie u wilczura , chodzi o biodra ?
Dzień dobry.
Do wykonania zdjęcia rtg stawów biodrowych niezbędna jest sedacja psa, tak więc taki koszt z reguły wynosi ponad 100 zł. Jest to jednak cena wyjściowa, całkowity koszt zależy od cennika danej lecznicy.
Pozdrawiam, lek. wet. Magdalena Zdanowska.
Ile kosztuje prześwietlenie u małego psa tylnej łapki psa
Dzień dobry.
Koszt badania RTG tylnej łapki małego psa to około 80zł (150zł w dwóch projekcjach).
Pozdrawiamy serdecznie i życzymy miłego dnia 🙂
Czy wg tego zdjęcia można, zobaczyć ocenić czy kręgi szyjne są we właściwym miejscu? Pies od 3 dni caly zesztywnialy kark
Dzień dobry.
To zdjęcie jest dość nieprecyzyjne. Na jego podstawie można ocenić na przykład przebieg tchawicy, sylwetkę serca, ocenić wygląd płuc. Aby ocenić, czy kręgi są odpowiednio ułożone względem siebie zdjęcie powinno obejmować tylko i wyłącznie podejrzany obszar – w tym wypadku maksymalnie trzy kręgi szyjne. Im mniejsze zdjęcie, tym bardziej precyzyjnie można ocenić struktury, które się na nim znajdują. Zesztywnienie karku może być spowodowane przez bolesność, ból głowy. Może pojawić się w wyniku gorączki lub ukąszenia kleszcza. Jeśli podejrzewacie Państwo uraz w obrębie odcinka szyjnego kręgosłupa, warto skonsultować sprawę z ortopedą lub neurologiem weterynaryjnym. Na podstawie badania klinicznego lub zleconych dodatkowych badań, wydadzą diagnozę co do ułożenia kręgosłupa u tego pacjenta.
Pozdrawiam, Katarzyna Hołownia-Olszak, lekarz weterynarii.
Witam
Chciałam zapytać jakie mogą być koszty operacji u owczarka niemieckiego, ma problemy ze stawami tylnymi i najprawdopodobniej będzie musiał mieć wstawione jak się nie mylę zepke nie pamiętam że stresu dodam iż ma dopiero 10 miesięcy a już taki bol przeżywa, bardzo proszę o odpowiedź ponieważ nie chcę go tak zostawić a muszę się przygotować na koszty, dziękuję
Dzień dobry.
Musi Pani spytać o to lekarza, który zalecił zabieg lub będzie go przeprowadzał. Cena zabiegu chirurgicznego zależy od wielu czynników – znieczulenia, użytych środków, zużytych materiałów, asysty anestezjologa, metody postępowania chirurgicznego. Przed zabiegiem warto wykonać kontrolne badanie krwi, aby sprawdzić, czy wątroba i nerki pacjenta są w dobrym stanie – ma to istotny wpływ w doborze odpowiednich środków używanych do znieczulenia.
Pozdrawiam, Katarzyna Hołownia-Olszak, lekarz weterynarii.
Bardzo wyczerpujące opracowanie. Szkoda, że nie pracuje Pani w Warszawie, bo natychmiast bym się do PAni zgłosiła z moją starszą już bulterierką (13,5 roku). Nagle zachorowała w Nowy Rok, wymioty, biegunka, temperatura blisko 40 st. Miała zrobione badanie krwi i USG płuc, ale ani radiolog ani lekarz prowadzący nie mogli jednoznacznie stwierdzić czy to zachłystowe zapalenie płac, czy nowotwór. Dostaje antybiotyki i leki przeciwbólowe oraz jest nawadniana, po trzech dniach został wprowadzony antybiotyk celowany w kierunku zapalenia płuc. W poniedziałek ma mieć RTG i kontrolne
badanie krwi.
Psinka ma już swoje lata, ale była ruchliwa, chęć do spacerów sygnalizowała i udało jej się dość do siebie po operacji usunięcia guza z komórkami tucznymi w okolicy biodra. Guz udało się usunąć w całości i z dużym marginesem, co potwierdziło jego badanie.
Nie chcę żeby Hela cierpiała, a z drugiej strony jeśli można jej pomóc i dać jeszcze trochę życia – uważam że warto powalczyć. Będę bardzo wdzięczna nawet za taką zdalną opinię
Dzień dobry.
Na podstawie zdjęcia RTG faktycznie problematyczne może być postawienie jednoznacznej diagnozy, rozstrzygającej, czy pies cierpi z powodu rozsianego nowotworu czy też z powodu zachłystowego zapalenia płuc. Przy opisywanych przez Panią objawach stawiałabym jednak na to drugie schorzenie. Przede wszystkim, jak się czuje pupilka po wprowadzeniu leczenia? Czy zauważyła Pani jakąkolwiek poprawę? Zachłystowe zapalenie płuc może wymagać nieco dłuższej antybiotykoterapii oraz leczenia przeciwzapalnego, jednak wraz z upływem czasu powinna Pani widzieć stopniowy powrót pupilki do formy. 13 lat to piękny wiek jak na tą rasę, mam nadzieję, że przed Pani pupilką jest jeszcze wiele pięknych chwil.
Pozdrawiam i trzymam kciuki za pieska, Katarzyna Hołownia-Olszak, lekarz weterynarii.