Żółtaczka u psa (łac. icterus) – wbrew powszechnej opinii – nie jest chorobą, tylko objawem charakterystycznym dla zwiększonego stężenia bilirubiny we krwi. Stan ten kojarzony jest z reguły z chorobami wątroby, choć zdarza się także, że żółtaczka pojawia się u psa z zupełnie innych – niż wątrobowe – powodów.
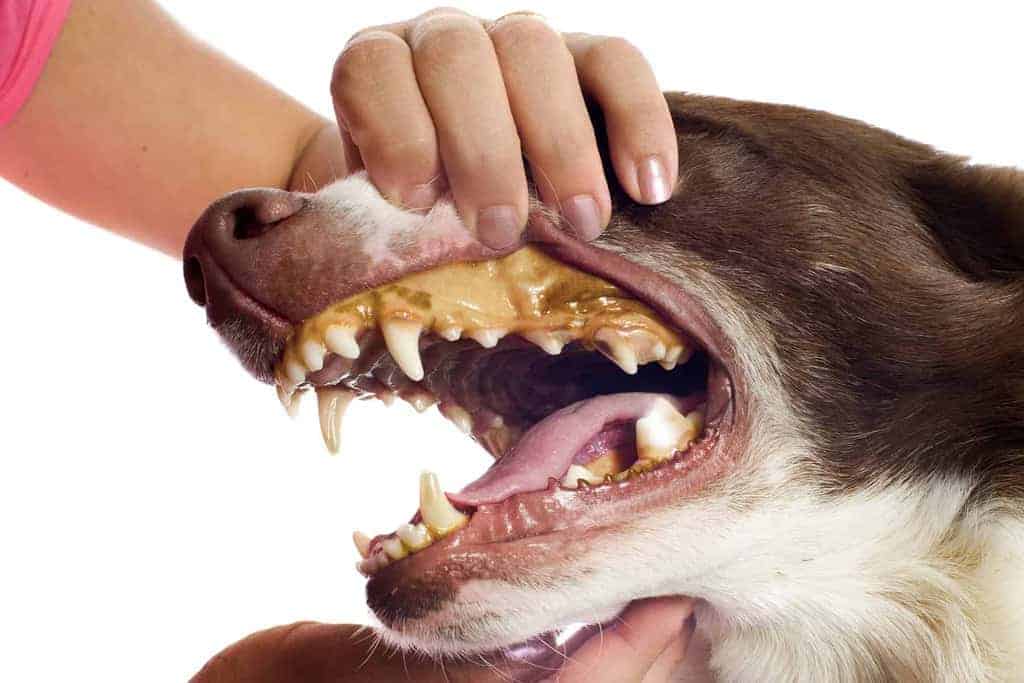
Stosunkowo łatwo jest rozpoznać samą żółtaczkę, trudniejsze natomiast może być określenie przyczyny, która do niej doprowadziła. A właśnie identyfikacja choroby podstawowej jest kluczowa dla dalszego postępowania, a także rokowania.
Opracowanie to zawiera informacje na temat przyczyn powstawania żółtaczki, jej rodzajów, chorób, które doprowadzają do stanu hiperbilirubinemii, a także metod ich rozpoznawania. Duża jego część poświęcona jest także leczeniu schorzeń wątroby, które mogą potencjalnie wywołać stan żółtaczkowy u psa. Jeśli więc jesteś zainteresowany tym tematem, serdecznie zapraszam do lektury.
Wątroba – jako narząd bezpośrednio zaangażowany w produkcję bilirubiny – odgrywa kluczową rolę w przebiegu większości schorzeń przebiegających z objawami zażółcenia skóry i błon śluzowych u psów. Dla lepszego zrozumienia mechanizmów prowadzących do żółtaczki pomocne może być przypomnienie sobie jej najważniejszych funkcji.
Funkcje wątroby
W wątrobie zachodzi około 1500 reakcji biochemicznych, dzięki którym możliwe jest funkcjonowanie całego organizmu. Jest ona narządem nie tylko ściśle związanym z układem pokarmowym, ale także czuwa nad przemianą materii całego ustroju. Nie dziwi więc fakt, że jest największym organem wewnętrznym u zwierząt.
Podstawowymi funkcjami wątroby i dróg żółciowych są:
- Funkcje metaboliczne. Wątroba odgrywa istotną rolę w przemianie materii, zwłaszcza węglowodanów, białek i tłuszczów:
- Metabolizm węglowodanów:
- magazynowanie glikogenu (glikogeneza) lub rozkład glikogenu (glikogenoliza),
- zamiana galaktozy i fruktozy na glukozę,
- glukoneogeneza,
- tworzenie wielu ważnych związków z pośrednich produktów metabolizmu cukrów,
- zapobieganie większym odchyleniom stężenia glukozy w okresie trawiennym oraz międzytrawiennym.
- Metabolizm tłuszczów:
- β-oksydacja kwasów tłuszczowych i tworzenie ciał ketonowych,
- synteza lipoprotein, szczególnie LDL i HDL,
- synteza cholesterolu i fosfolipidów,
- synteza trójglicerydów,
- zamiana cukrów i białek na tłuszcze,
- zamiana cholesterolu na kwasy żółciowe,
- wydzielanie cholesterolu i soli kwasów żółciowych.
- Metabolizm białek. Wątroba jest głównym miejscem przemian aminokwasów oraz jedynym narządem syntezy mocznika i wydzielania bilirubiny z ustroju. Metabolizm białek jest najważniejszą funkcją metaboliczną wątroby, której nie da się zastąpić żadnym innym narządem. Jej udział w przemianie białek polega na:
- deaminacji oksydatywnej aminokwasów z tworzeniem ketokwasów i amoniaku,
- transaminacji, umożliwiającej wejście aminokwasów do cyklu Krebsa,
- tworzeniu mocznika z amoniaku wychwytywanego przez hepatocyty z płynów ustrojowych,
- syntezie około 85% białek osocza (albumin, białek ostrej fazy),
- wzajemnych zamianach aminokwasów,
- syntezie niektórych aminokwasów i substancji z nich pochodzących.
- Metabolizm witamin:
- synteza, magazynowanie i aktywacja witamin A, B, D, E, K.
- Metabolizm hormonów:
- degradacja hormonów polipeptydowych (insulina, glukagon) i steroidowych (kortykosteroidy, estrogeny).
- Wytwarzanie czynników krzepnięcia, do których należą:
- fibrynogen,
- protrombina,
- czynnik VII, IX i X.
- Metabolizm węglowodanów:
- Funkcje magazynujące:
- magazynowanie witamin, zwłaszcza A, D i B12,
- spichrzanie znacznych ilości żelaza (stanowi “bufor” żelaza osoczowego),
- magazynowanie tłuszczu, glikogenu, miedzi, cynku, krwi.
- Funkcje detoksykacyjne i wydzielnicze. Wątroba jest głównym narządem odtruwającym ustrój z toksyn pochodzenia endogennego i egzogennego. Czynność ta polega na rozkładzie enzymatycznym lub sprzężeniu z kwasem glukuronowym, glutaminowym, siarkowym, glikolem, cysteiną lub też na wydalaniu wraz z żółcią wcześniej zobojętnionych substancji toksycznych z organizmu. Narząd ten uczestniczy w detoksykacji i/lub wydzielaniu:
- bilirubiny,
- amoniaku,
- miedzi,
- cholesterolu,
- hormonów steroidowych,
- ksenobiotyków.
- Funkcje trawienne:
- synteza kwasów żółciowych,
- wydzielanie żółci,
- regulacja krążenia wątrobowo-jelitowego.
Jak widać, istnieje cała masa procesów, które mogą ulec zaburzeniu w sytuacji, gdy funkcje wątroby ulegną upośledzeniu. Na szczęście narząd ten obdarzony jest ogromną rezerwą czynnościową, która pozwala na prawidłowe lub przynajmniej wystarczające działanie, nawet w sytuacji choroby. W pewnych jednak okolicznościach niektóre z fizjologicznych czynności wątroby ulegają stopniowemu “wyłączaniu”, co manifestuje się w postaci objawów klinicznych oraz zmian laboratoryjnych. I wówczas rozpoczyna się proces diagnostyczny, który może trwać różnie długo, w zależności od stopnia zaawansowania choroby oraz zmian jej towarzyszących.
Właśnie do takiego zaburzenia jednej z podstawowej funkcji wątroby – mianowicie zdolności do metabolizowania lub wydzielania bilirubiny wraz z żółcią dochodzi w przebiegu żółtaczki. Co to jest ta bilirubina i dlaczego jest tak istotna? O tym dowiesz się Czytelniku z dalszej części artykułu.
Bilirubina – co to takiego?
Bilirubina jest pomarańczowo-czerwonym barwnikiem żółciowym (z łac. bilis – żółć, ruber – czerwony). Jest ona produktem rozpadu hemoglobiny, a konkretnie hemu, zachodzącego w komórkach układu siateczkowo-śródbłonkowego różnych narządów, szczególnie wątroby i śledziony. Hem jest również składnikiem mioglobiny, która przypomina hemoglobinę i jest obecna w białku mięśniowym. Gdy czerwone krwinki się rozpadają lub ulegają hemolizie hem jest oddzielany od hemoglobiny. Na skutek jego degradacji dochodzi początkowo do powstania zielonkawej biliwerdyny, która następnie dzięki enzymowi reduktazie biliwerdynowej ulega redukcji do bilirubiny. Utworzona w ten sposób bilirubina przedostaje się do krwi, jednak ponieważ jest nierozpuszczalna w wodzie – transportowana jest w połączeniu z albuminami (albuminy to frakcja białek osocza, pełniących między innymi funkcje transportujące inne związki).
Ta postać bilirubiny, która jest nietrwale związana z albuminami nazywana jest bilirubiną niesprzężoną (albo inaczej wolną lub pośrednią). Podczas przepływu krwi przez wątrobę, bilirubina ulega w niej dalszym przemianom. W hepatocytach (komórkach wątrobowych) wolna bilirubina – w procesie zwanym sprzęganiem – wiąże się z kwasem glukuronowym lub jonem siarczanowym, przez co staje się rozpuszczalna w wodzie. W postaci bilirubiny sprzężonej wydzielana jest przez hepatocyty do żółci, w której występuje w stężeniu znacznie większym niż w osoczu krwi. Dalsze zwiększenie stężenia bilirubiny w żółci następuje po jej zagęszczeniu w pęcherzyku i drogach żółciowych. Wraz z żółcią przedostaje się do jelit, jednak w postaci sprzężonej z kwasem glukuronowym nie wchłania się z jelit. Pewna ilość sprzężonej bilirubiny podlega przemianom w jelitach pod wpływem enzymów bakteryjnych do urobilinogenu, którego dalsze losy są różne. Część urobilinogenu zostaje przekształcona do sterkobiliny i w tej postaci ostatecznie wydalana jest wraz z kałem, nadając mu brunatne zabarwienie.
Urobilinogen jest również częściowo wchłaniany w jelicie cienkim i podlega krążeniu jelitowo-wątrobowemu – przedostaje się do wątroby, a stąd z powrotem wydalany jest z żółcią do jelit. Nieznaczna ilość urobilinogenu przenika do krążenia ogólnego i dalej przechodzi do nerek, a po przemianie w urobilinę ulega wydalaniu razem z moczem.
Frakcje bilirubiny
Niewielka ilość bilirubiny we krwi jest normalną konsekwencją zniszczenia starych erytrocytów (czerwonych krwinek), które niszczone są w układzie siateczkowo-śródbłonkowym. Krwinki czerwone żyją około 100-120 dni, tak więc codziennie ulega rozpadowi około 1% erytrocytów. Normalne zużycie białka mięśniowego również przyczynia się do tego fizjologicznego poziomu bilirubiny w surowicy, choć nie tak bardzo, jak hemoliza erytrocytów. Prawidłowe stężenie bilirubiny w surowicy psów nie przekracza zwykle 0,4 mg/dl. W przypadku nasilonej hemolizy do krwi trafia znaczna ilość bilirubiny. W mniejszym stopniu wzrost poziomu tego barwnika wynika z nieefektywnej erytropoezy (powstawania erytrocytów) w szpiku kostnym, a także degradacji innych protein zawierających hem (np. mioglobiny).
W związku z różnymi kierunkami przemian bilirubiny, występuje ona we krwi w postaci następujących frakcji:
- Bilirubina wolna – inaczej pośrednia lub niesprzężona. Występuje we krwi jako kompleks z albuminami, który jest nierozpuszczalny w wodzie i nie ulega przesączaniu w kłębuszkach nerkowych. Rozpuszcza się natomiast w tłuszczach i może przenikać przez barierę krew-mózg, w dużych stężeniach oddziałując neurotoksycznie. Prawidłowo we krwi znajduje się tylko niewielka jej ilość. Wzrost stężenia bilirubiny niesprzężonej może wynikać ze zwiększonego wytwarzania bilirubiny, który zwykle spowodowany jest nadmiernym niszczeniem (hemolizą) erytrocytów lub też brakiem zdolności wątroby do sprzęgania bilirubiny, co towarzyszyć może chorobom wątroby.
- Bilirubina związana, inaczej bezpośrednia lub sprzężona. W formie sprzężonej z kwasem glukuronowym rozpuszcza się w wodzie. Nie łączy się ona z białkami krwi, dzięki czemu z łatwością przedostaje się przez błonę filtracyjną nefronu do moczu. Po sprzęgnięciu z kwasem glukuronowym traci możliwość przechodzenia przez barierę krew-mózg i przestaje być związkiem neurotoksycznym. Prawidłowo we krwi znajdują się jedynie śladowe ilości bilirubiny sprzężonej. Wzrost jej stężenia w surowicy wskazuje na zachowaną zdolność wątroby do metabolizowania bilirubiny, ale zmniejszoną zdolność do jej usuwania. Może to mieć miejsce w przypadku zablokowania (zamknięcia światła) przewodów żółciowych lub przy ostrym zapaleniu wątroby.
- Bilirubina delta – to bilirubina sprzężona, związana kowalencyjnie z albuminami. Jest rozpuszczalna w wodzie, nie przechodzi jednak do moczu.
Przy uszkodzeniach komórek wątrobowych lub zaburzeniach w odpływie żółci bilirubina sprzężona, która już przeszła przez hepatocyty zawraca do krwi i podnosi się jej stężenie. Łącząc się częściowo z albuminami występuje w formie delta-bilirubiny. Czas półtrwania delta-bilirubiny we krwi jest dużo dłuższy niż formy nie połączonej z albuminami, dlatego też nawet po usprawnieniu odpływu żółci frakcja delta-bilirubiny nadal pozostaje podwyższona, podczas gdy stężenie bilirubiny nie związanej z albuminami stopniowo obniża się. Bilirubina sprzężona zostaje wydalona przez nerki z moczem. Jeśli hiperbilirubinemia jest wynikiem nadmiernej hemolizy, ale także przy uszkodzeniu hepatocytów dochodzi do wzrostu poziomu bilirubiny wolnej we krwi.
W badaniu biochemicznym surowicy krwi można oznaczyć poszczególne frakcje bilirubiny:
- bilirubinę całkowitą, której stężenie u psów wynosi 0-0,2 mg/dl;
- bilirubinę bezpośrednią czyli sprzężoną (to suma bilirubiny sprzężonej bez albumin oraz delta-bilirubiny, czyli z albuminami); u psów stężenie bilirubiny związanej wynosi 0-0,02 mg/dl;
- bilirubinę niesprzężoną (pośrednią). Może ona także być wyliczana z różnicy pomiędzy stężeniem bilirubiny całkowitej i bezpośredniej.
Podwyższone stężenie bilirubiny całkowitej w surowicy krwi określane jest mianem hiperbilirubinemii. Pierwsze objawy zażółcenia skóry, błon śluzowych oraz twardówki oka pojawiają się, gdy poziom bilirubiny przekracza 2 mg/dl, jednak wtedy symptomy mogą nie być jeszcze zauważone przez opiekuna psa. Gdy poziom bilirubiny przekracza 4 mg/dl, żółtaczka u psa staje się wyraźnie widoczna. Jak więc widać, żółtaczka biochemiczna zawsze poprzedza tę widoczną klinicznie. Jeszcze na długo przed wystąpieniem klinicznej żółtaczki, w moczu może pojawić się bilirubina. Jeśli bilirubinuria jest nasilona, bezwzględnie należy oznaczyć poziom bilirubiny we krwi, ponieważ może to być pierwszy uchwytny sygnał rozwijającej się żółtaczki.
Przyczyny żółtaczki u psa

Wspomniane wyżej fizjologiczne krążenie barwników żółciowych może ulec zaburzeniu, w wyniku czego dochodzi do ich nagromadzenia się we krwi i tkankach. Doprowadza to do stanu podwyższonego stężenia bilirubiny we krwi czyli hiperbilirubinemii. To właśnie hiperbilirubinemia jest podstawowym powodem zażółcenia skóry, błon śluzowych i oczu u psów (oraz u innych zwierząt). Do tego stanu dochodzi w sytuacji bardzo poważnie zwiększonego wytwarzania lub utrudnionego wydalania bilirubiny, ponieważ wątroba posiada bardzo dużą rezerwę czynnościową w zakresie przetwarzania bilirubiny (usunięcie 70% masy narządu nie powoduje jeszcze żółtaczki!).
Przyczyny hiperbilirubinemii
Istnieje wiele różnych chorób, które mogą wywoływać hiperbilirubinemię u psów. Są one klasyfikowane patofizjologicznie jako przedwątrobowe, wątrobowe i pozawątrobowe w zależności od anatomicznej lub funkcjonalnej lokalizacji podstawowego procesu chorobowego. Ze względu na fakt, iż do wzrostu poziomu bilirubiny może dojść w wyniku zaburzeń różnych procesów (np. jej powstawania, metabolizmu, czy też transportu), istnieją trzy główne grupy przyczyn hiperbilirubinemii.
1. Nadmierne wytwarzanie bilirubiny.
Nasilony rozpad krwinek czerwonych lub hemoliza skutkuje tak wysoką produkcją bilirubiny, że wątroba nie jest w stanie jej zmetabolizować. Mamy wówczas do czynienia z tzw. hiperbilirubinemią przedwątrobową. Nadmierne wytwarzanie bilirubiny wskutek rozpadu dużej liczby erytrocytów może być skutkiem hemolizy wewnątrznaczyniowej lub pozanaczyniowej (rzadko przy wchłanianiu dużego krwiaka). W takich sytuacjach stężenie bilirubiny w surowicy psów nie jest wyższe niż 10 mg/dl. Jeśli jej poziom przekracza tę wartość – najprawdopodobniej obecne jest również jednoczesne zaburzenie w usuwaniu bilirubiny. Cholestaza może wówczas wynikać z uszkodzenia wątroby związanego z jej niedotlenieniem. Wynika z tego, iż u zwierząt z przedwątrobową hiperbilirubinemią dochodzi zarówno do nadmiernego wytwarzania bilirubiny, jak też ograniczenia jej wydalania. W takiej sytuacji stężenie bilirubiny w surowicy krwi może wynosić nawet 35 mg/dl.
Wśród przyczyn nadmiernego wytwarzania bilirubiny znajdują się:
- hemoliza – jest podstawową przyczyną hiperbilirubinemii przedwątrobowej. Może ona wynikać z:
- inwazji pasożytniczej (np. babeszjoza),
- niedokrwistości hemolitycznej,
- zatruć różnymi substancjami
- wchłanianie krwiaka.
2. Zaburzenia wychwytu, transportu i sprzęgania bilirubiny w wątrobie, a także zaburzenia jej wydzielania.
W wyniki tych nieprawidłowości dochodzi do tzw. hiperbilirubinemii wątrobowej, która powodowana jest przede wszystkim:
- znacznym uszkodzeniem wątroby, do którego mogło dojść na skutek:
- zapalenia wątroby,
- nowotworów wątroby.
3. Zablokowanie odpływu żółci, w wyniku którego dochodzi do hiperbilirubinemii zastoinowej.
Obserwowane ono jest między innymi w przebiegu:
- kamicy żółciowej,
- zewnątrzwątrobowej niedrożności dróg żółciowych,
- nowotworów układu żółciowego,
- zapalenia trzustki,
- choroby dwunastnicy.
Przyczyny hiperbilirubinemii są więc rozmaite, a jeśli jej stężenie we krwi przekracza 2 mg/dl, u psa może pojawić się jej podstawowy i najbardziej widoczny objaw w postaci zażółcenia tkanek. Z chwilą powrotu stężenia bilirubiny do wartości prawidłowej objawy żółtaczki mogą się utrzymywać jeszcze przez kilka dni.
Objawy żółtaczki u psa
Trudno jest mówić o objawach żółtaczki, ponieważ – jak już wiemy – ona sama jest objawem. Jednakże w celu uproszczenia, w tym opracowaniu będę wspominać o objawach różnych postaci żółtaczek, mając na myśli zauważalne zmiany, które towarzyszą hiperbilirubinemii. Najważniejszym objawem żółtaczki jest więc żółte zabarwienie niepigmentowanych obszarów skóry i błon śluzowych naturalnych otworów ciała.
I o ile u psów (zwłaszcza tych z długim i gęstym włosem) czasem trudno jest zauważyć zmieniony koloryt skóry, o tyle rzucają się w oczy zażółcone:
- dziąsła,
- twardówki oczu (normalnie białe),
- błona śluzowa przedsionka pochwy lub napletka.
Dodatkowe objawy zależą od przyczyny żółtaczki u chorego psa. Ogólnie rzecz biorąc, symptomy niespecyficzne, takie jak: apatia, osłabienie, zmniejszony apetyt występują u wielu psów, choć niektóre zwierzęta mogą nie wykazywać żadnych zmian w zachowaniu. Wielu właścicieli zgłasza obecność moczu o zmienionej barwie (np. nienaturalnie ciemnego), wynikającej z obecności bilirubiny w moczu. Bilirubinuria może pojawić się jeszcze przez zażółceniem skóry i błon śluzowych.
Rodzaje żółtaczki u psa
Każdy proces chorobowy, który prowadzi do powstania nadmiaru bilirubiny lub też zakłócenia jej metabolizmu i wydalania z organizmu wywołuje charakterystyczne objawy żółtaczki.
Ze względu na zróżnicowaną etiologię hiperbilirubinemii, żółtaczkę również można podzielić na:
- Żółtaczkę przedwątrobową inaczej hemolityczną. Spowodowana jest ona przyczynami przedwątrobowymi, jako skutek zwiększonej produkcji bilirubiny. W jej przebiegu dochodzi do wzrostu bilirubiny wolnej w surowicy
- Żółtaczkę wątrobową, inaczej miąższową. Jest ona spowodowana przyczynami wewnątrzwątrobowymi, które są wynikiem upośledzenia wnikania bilirubiny do wątroby i sprzęgania jej z glukuronianem lub też wydzielania jej do żółci. W jej przebiegu dochodzi do wzrostu bilirubiny wolnej i związanej.
- Żółtaczkę pozawątrobową, inaczej mechaniczną lub zastoinową. Spowodowana jest przyczynami pozawątrobowymi, będących efektem zwężenia lub zamknięcia światła dróg żółciowych, co utrudnia lub wręcz uniemożliwia prawidłowe wypływanie żółci. W jej przebiegu obserwowany jest wzrost bilirubiny związanej, a także obecność bilirubiny w moczu.
Żółtaczka przedwątrobowa (hemolityczna) u psa
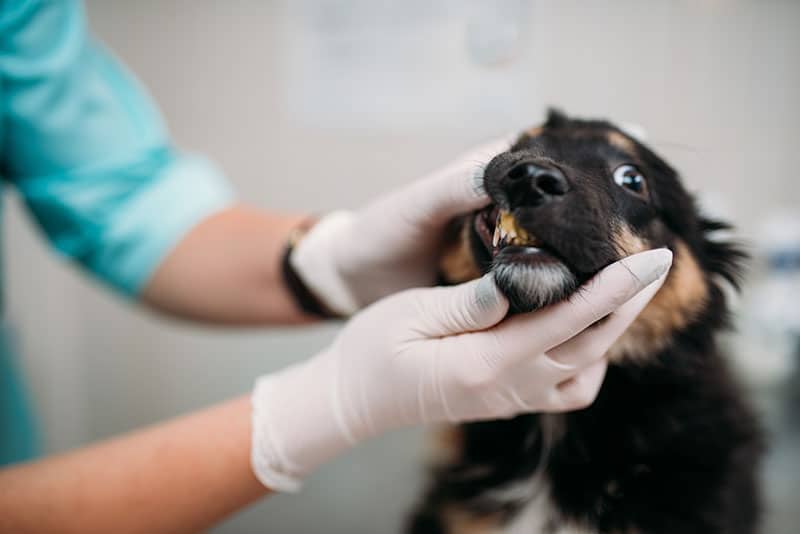
Jest to szczególny rodzaj żółtaczki, który towarzyszy chorobom hemolitycznym, przy których dochodzi do gromadzenia się nieskoniugowanej bilirubiny. Nasilona produkcja bilirubiny przewyższa zdolność komórek wątrobowych do jej sprzęgania i wydzielania. W warunkach prawidłowych wątroba posiada dużą zdolność rezerwową do przetwarzania bilirubiny, toteż sama hemoliza zwykle nie jest w stanie spowodować żółtaczki – musi jednocześnie występować zmniejszona zdolność wątroby do wydalania bilirubiny. U wielu psów z niedokrwistością hemolityczną dochodzi do niedotlenienia wątroby, co dodatkowo upośledza wydalanie barwnika.
Przyczyny żółtaczki przedwątrobowej
Istnieje wiele przyczyn żółtaczki przedwątrobowej, z których większość jest związana z hemolizą czerwonych krwinek i wynikającą z tego niedokrwistością.
Wśród przyczyn żółtaczki, wywołanej hemolizą u psów znajdują się:
- Choroby niszczące krwinki czerwone, w których pośredniczą czynniki immunologiczne, np.:
- pierwotna autoimmunologiczną niedokrwistość hemolityczną na tle:
- idopatycznym,
- układowego tocznia rumieniowatego,
- czasem na skutek transfuzji krwi;
- paranowotworowa niedokrwistość hemolityczna (np. w przebiegu chłoniakomięsaka lub naczyniakomięsaka krwionośnego).
- pierwotna autoimmunologiczną niedokrwistość hemolityczną na tle:
- Niedokrwistość hemolityczna tła zakaźnego w przebiegu:
- babeszjozy,
- dirofilariozy,
- mykoplazmozy (Mycoplasma canis),
- bakteryjnego zapalenia wsierdzia,
- leptospirozy,
- erlichiozy.
- Niedokrwistość hemolityczna tła toksycznego:
- cebula,
- czosnek,
- błękit metylenowy,
- sulfonamidy,
- miedź,
- penicylina,
- cefalosporyny.
- Niepożądane reakcje na leki.
- Dziedziczne nieprawidłowości enzymów krwinek czerwonych.
- Rzadko do żółtaczki może dojść w wyniku resorpcji dużego krwotoku śródmięśniowego, dużego krwiaka lub licznych, dużych wybroczyn podskórnych.
Zaburzenia niehemolityczne mięśni, takie jak znaczne uszkodzenie czy choroby zwyrodnieniowe mięśni również mogą doprowadzić do żółtaczki przedwątrobowej. Kiedy dojdzie do ciężkiego uszkodzenia białek mięśniowych, hem jest masowo uwalniany z mioglobiny, a następnie metabolizowany do bilirubiny. Krwawienie do jam ciała nie powoduje żółtaczki, ponieważ erytrocyty są wchłaniane w stanie nienaruszonym, ale jeśli obecna jest niewydolność wątroby, hiperbilirubinemia może się pojawić. Żółtaczka u psa nie jest także konsekwencją krwawienia do przewodu pokarmowego, ponieważ hemoglobina, przedostająca się do jelita, jest przekształcana w inne porfiryny, które nie ulegają resorpcji do ponownej syntezy hemoglobiny.
Objawy żółtaczki przedwątrobowej
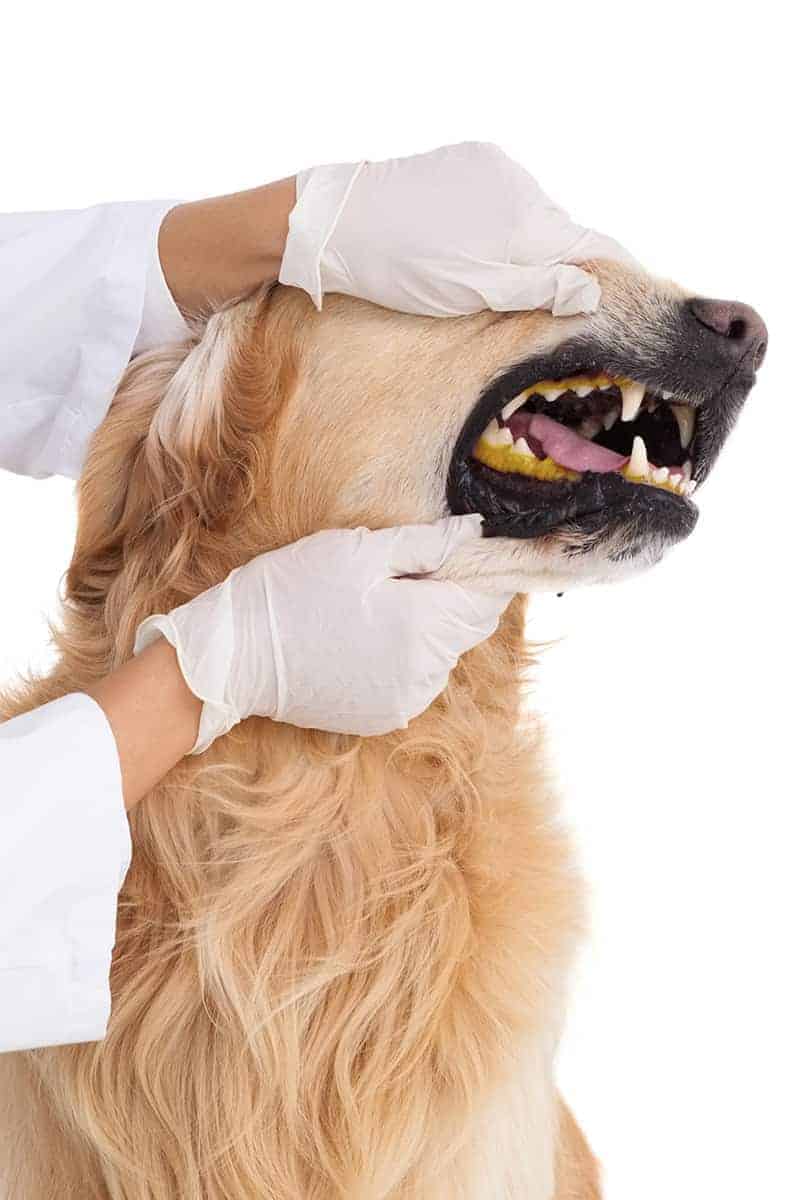
Objawy oraz informacje uzyskane od właściciela w przypadku żółtaczki przedwątrobowej u psa:
- apatia,
- brak apetytu,
- osłabienie,
- zmiana zabarwienia skóry, moczu i kału,
- niedawne transfuzje krwi,
- spożycie monet lub innych przedmiotów, zawierających cynk,
- ciężki uraz z formowaniem się krwiaka,
- rasa psa, która predysponowana jest do występowania defektów erytrocytów.
Objawy kliniczne zaobserwowane podczas badania fizykalnego:
- bladość błon śluzowych,
- zażółcenie skóry, twardówki oczu i błon śluzowych,
- powiększenie wątroby,
- powiększenie śledziony,
- powiększenie węzłów chłonnych,
- zauważalne ślady krwawienia do skóry lub mięśni,
- pomarańczowe zabarwienie odchodów,
- gorączka,
- szmery sercowe (jeśli PCV < 20%),
- przyspieszenie oddechów.
Zmiany laboratoryjne w przebiegu żółtaczki przedwątrobowej
Przedwątrobowe pochodzenie żółtaczki potwierdzają wyniki badań laboratoryjnych:
- Badanie morfologiczne krwi:
- niedokrwistość regeneratywna,
- obecność ciałek Heinza w erytrocytach, związana z toksycznością leków (np. acetaminofen),
- hemoglobinuria i hemoglobinemia, które zwykle towarzyszą hemolizie wewnątrznaczyniowej,
- klasyczne objawy laboratoryjne hemolizy wewnątrznaczyniowej u psów z immunozależną niedokrwistością hemolityczną (IMHA) obejmują:
- anemię regeneratywną – umiarkowaną do ciężkiej,
- hemoglobinurię,
- hemoglobinemię,
- makroaglutynację,
- sferocyty,
- hiperbiliruminemię,
- bilirubinurię (stwierdzaną w badaniu moczu),
- liczba płytek krwi może być normalna lub niska,
- w przypadku, gdy przyczyną niedokrwistości są pasożyty obecne w erytrocytach (np. Babesia canis), mogą być uwidocznione w rozmazie krwi.
- W badaniu biochemicznym krwi:
- aktywność ALP i ALT może być normalna lub zwiększona,
- poziom albumin może być prawidłowy lub obniżony.
- W badaniu moczu często stwierdza się bilirubinurię i proteinurię (przy kłębuszkowym zapaleniu nerek).
- W badaniu rentgenowskim jamy brzusznej może być widoczne powiększenie wątroby i śledziony. W przypadku, gdy do żółtaczki doszło na skutek zatrucia cynkiem, w żołądku należy poszukiwać przedmiotów cieniujących jak metal.
- Badanie usg jamy brzusznej może ujawnić rozsiane zmniejszenie echogeniczności wątroby i śledziony (np. w przebiegu chłoniaka).
- W koagulogramie może być stwierdzany normalny do wyraźnie wydłużonego czas krzepnięcia.
Leczenie żółtaczki przedwątrobowej
Leczenie żółtaczki przedwątrobowej zależy od konkretnej przyczyny, która do niej doprowadziła Jeśli pacjent jest słaby i apatyczny (a wskaźnik PCV<15%), można wykonać transfuzję krwi. Jeśli hemoliza jest związana z toksycznym działaniem jakiegoś leku, należy natychmiast zaprzestać jego podawania. W przypadku immunozależnej niedokrwistości hemolitycznej natychmiast rozpoczyna się podawanie immunosupresyjnych dawek glikokortykosteroidów (prednizon 1-2 mg/kg raz lub dwa razy dziennie). W zależności od stanu pacjenta oraz początkowej odpowiedzi na leczenie można podawać także inne leki immunosupresyjne lub modulujące układ odpornościowy. Jeśli przyczyną nasilonej hemolizy są czynniki zakaźne, stosuje się odpowiednie leczenie przeciwbakteryjne lub przeciwpasożytnicze.
Żółtaczka wątrobowa (miąższowa) u psa
Żółtaczka wątrobowa u psa wynika z pierwotnych, a także wtórnych chorób wątroby, które zakłócają zdolność hepatocytów do metabolizowania bilirubiny i/lub prawidłowego wydalania jej do dróg żółciowych. W przebiegu żółtaczki wątrobowej dochodzi najczęściej do wewnątrzwątrobowego zastoju żółci (jest to tzw. cholestaza wewnątrzwątrobowa), spowodowanego rozsianą chorobą dróg żółciowych lub komórek wątrobowych, szczególnie w regionie okołowrotnym.
Przyczyny żółtaczki wątrobowej
- Przyczyny pierwotne:
- choroby wątroby,
- ropne zapalenie przewodów żółciowych wewnątrzwątrobowych i wątroby,
- pierwotny nowotwór,
- wrodzone anomalie wrotno-systemowe.
- Przyczyny wtórne:
- toksyny,
- leki,
- przerzuty nowotworowe (chłoniak, przerzuty do wątroby),
- przyczyny metaboliczne,
- posocznica,
- pewne choroby zapalne, np. ostre zapalenie trzustki.
Wszystkie te czynniki oddziałują bezpośrednio na wątrobę, w efekcie czego często dochodzi do jej niedomogi.
Istnieje szereg mechanizmów, leżących u podstaw rozwoju hiperbilirubinemii związanej z chorobą wątroby, zarówno pierwotną, jak i wtórną:
- Martwica komórek wątrobowych osłabia czynnościową zdolność wątroby do metabolizowania i przechowywania bilirubiny.
- Tworzenie tkanki bliznowatej w tkance wątrobowej w odpowiedzi na szkodliwe czynniki może powodować niedrożność przepływu żółci w narządzie, uniemożliwiając w ten sposób jej wydalanie.
- Ucisk systemu przewodów żółciowych wewnąrzwątrobowych przez guzy może blokować przepływ żółci, zawierającej bilirubinę.
- Stany zapalne wątroby mogą powodować przekrwienie wewnątrzwątrobowe, które również może blokować przepływ żółci przez wątrobę.
Najczęstsze przyczyny chorób wątroby, prowadzących do żółtaczki
- Ostre zapalenie wątroby, które może być wywołane czynnikami toksycznymi (np. w wyniku zatrucia niesteroidowymi lekami przeciwzapalnymi) lub zakaźnymi (np. leptospiroza, zakaźne zapalenie wątroby psów, Yersinia, Salmonella).
- Przewlekłe zapalenie wątroby, które może wynikać z dziedzicznego zapalenia wątroby (predysponowane rasy to Bedlington Terrier, Doberman, Dalmatyńczyk, Labrador, Springer Spaniel, Cocker Spaniel, West Highland White Terrier) albo też polekowego przewlekłego zapalenia wątroby (fenobarbital).
- Wrodzone lub zależne od rasy genetyczne choroby wątroby u Bedlington terierów, dobermanów i niektórych innych ras mogą być związane z pojawieniem się objawów żółtaczki wątrobowej.
- Narażenie na toksyny i leki. Może ono powodować martwicę komórek wątroby i – w konsekwencji – zaburzenia jej czynności. Leki przeciwpadaczkowe (takie jak fenobarbital i fenytoina), acetaminofen, sulfonamidy, mebendazol, leki przeciwpasożytnicze to niektóre leki powszechnie podawane psom, które mogą przyczynić się do wystąpienia żółtaczki wątrobowej.
- Rozmaite stany nowotworowe – zarówno guzy powstające w samej wątrobie, jak zmiany przerzutowe, mogą powodować niedrożność wewnątrzwątrobową i w konsekwencji utrudnienie lub zablokowanie odpływu żółci i żółtaczkę.
- Zaburzenia zapalne, takie jak przewlekłe aktywne zapalenie wątroby i zapalenie dróg żółciowych oraz zakaźne zapalenie wątroby pochodzenia bakteryjnego, wirusowego lub grzybiczego często powodują żółtaczkę na wczesnych etapach podstawowego procesu chorobowego.
- Posocznica bakteryjna, która jest efektem innych, niż wątrobowe przyczyn, może powodować zaburzenia czynności wątroby i żółtaczkę z wysoką aktywnością enzymów wątrobowych oraz zwiększonym stężeniem kwasów żółciowych. Zmiany te przypominają pierwotną chorobę wątroby i dróg żółciowych, ale z minimalnymi zmianami histopatologicznymi w wątrobie. Cytokiny uwalniane podczas zapalenia, takie jak czynnik martwicy nowotworu (TNFα) uszkadza błony hepatocytów, zakłócając transport bilirubiny i kwasów żółciowych. Ta zmiana jest odwracalna po skutecznym leczeniu bakteriemii.
- Marskość wątroby, w której funkcjonalna tkanka wątroby ulega bliznowaceniu z powodu wielu zaburzeń, w ciężkich przypadkach doprowadza do pojawienia się objawów żółtaczki.
Rozpoznawanie chorób wątroby, prowadzących do żółtaczki wątrobowej
Objawy kliniczne
Objawy kliniczne chorób wątroby mogą być bardzo różne i z reguły są niespecyficzne.
Jednak w przypadku pojawienia się żółtaczki, wywołanej przyczynami wątrobowymi, można obserwować:
- Objawy nieswoiste:
- brak apetytu,
- osłabienie,
- osowiałość,
- zmniejszenie masy ciała,
- zmniejszone rozmiary ciała,
- słaba, zaniedbana okrywa włosowa,
- nudności,
- wymioty,
- biegunka,
- odwodnienie.
- Powiększenie obrysu brzucha u psów z żółtaczką zwykle wiąże się z powiększeniem narządów wewnętrznych jamy brzusznej lub obecnością w niej płynu.
- Powiększenie narządów, zwłaszcza wątroby i śledziony.
- U pacjentów z żółtaczką uogólnione powiększenie wątroby może wynikać z łagodnego rozrostu układu siateczkowo-śródbłonkowego i hematopoezy pozaszpikowej w przebiegu niedokrwistości tła immunologicznego lub chorób naciekających, takich jak chłoniak, mastocytoza układowa lub białaczka szpikowa.
- Inną potencjalną przyczyną powiększenia wątroby i śledziony jest pierwotna choroba miąższu wątroby, która prowadzi do utrzymującego się wewnątrzwątrobowego nadciśnienia wrotnego.
- Pozostałe przyczyny powiększenia wątroby to:
- hiperkortyzolemia (hepatopatia steroidowa),
- leczenie środkami przeciwdrgawkowymi,
- ostra pozawątrobowa niedrożność dróg żółciowych,
- ostre toksyczne uszkodzenie wątroby.
- Płyn w jamie brzusznej. Gromadzenie się płynu w jamie otrzewnej u psów z chorobami wątroby wynika z jednego lub kilku mechanizmów, takich jak: zwiększone wytwarzanie płynu wskutek wzrostu ciśnienia hydrostatycznego krwi, zmniejszone ciśnienie onkotyczne krwi, wzrost przepuszczalności ścian naczyń albo niedostateczne wchłanianie płynu. W przypadku wodobrzusza zawsze należy pobrać próbkę płynu do badania. W zależności od zawartości białka i komórek w płynie jamy brzusznej klasyfikuje się go jako przesięk (liczba komórek i zawartość białka od małej do umiarkowanej), lub wysięk (duża zawartość komórek i wysokie stężenie białka).
- Najczęstszą mechanizmem, prowadzącym do wodobrzusza u psów z chorobami wątroby i dróg żółciowych jest wewnątrzwątrobowe nadciśnienie wrotne. Trwały opór w przepływie krwi w układzie wrotnym sprzyja przesiękaniu płynu z naczyń chłonnych do jamy brzusznej. Płyn zwykle zawiera mało komórek i białka. Za jego powstanie odpowiadają zwykle nacieki zapalne lub nowotworowe bądź zwłóknienie wątroby.
- Do powstania płynu, stanowiącego mieszaninę chłonki i płynu jelitowego, w którym zawartość białka jest zmienna, a liczba komórek niewielka doprowadza także niedrożność zatok wątrobowych.
- Płyn ubogokomórkowy z niewielką liczbą komórek tworzy się także w wyniku przedwątrobowej niedrożności żyły wrotnej lub obecności dużego zespolenia tętniczo-żylnego.
- Zastój żylny, spowodowany chorobą głównych żył wątrobowych lub chorobą dalej położonych struktur prowadzi do zwiększonego gromadzenia się chłonki wątrobowej, bogatej w białko.
- Przemieszczanie się płynu do jamy otrzewnej u zwierząt z niewydolnością wątroby może nasilać się pod wpływem działania kilku czynników towarzyszących, jak np. hipoalbuminemia (≤ 1,5 mg/dl), spowolnienie tempa wchłaniania płynu z jamy otrzewnej lub zatrzymanie sodu i wody w organizmie.
- Złośliwe procesy nowotworowe wątroby i dróg żółciowych lub raki innych narządów jamy brzusznej rozsiewające się do otrzewnej wywołują stan zapalny, który prowadzi do wysiękania chłonki i włóknika. Płyn przybiera wygląd surowiczo-krwisty, krwotoczny lub przypomina chłonkę o zmiennej zawartości białka.
- Wynaczynienie żółci wskutek przerwania ciągłości układu żółciowego wywołuje silną reakcję zapalną oraz przesiękanie chłonki z powierzchni błon surowiczych. Elementem, wywołującym uszkodzenie są kwasy żółciowe. Płyn towarzyszący żółciowemu zapaleniu otrzewnej ma zabarwienie ciemno-pomarańczowe, żółte lub zielone. Żółć w prawidłowych warunkach jest jałowa, jednak często rozwijają się zakażenia wtórne, zwykle beztlenowcowe, które mogą zagrażać życiu.
- Powiększenie narządów, zwłaszcza wątroby i śledziony.
- Żółtaczka, bilirubinuria i zmienione zabarwienie kału.
- Zaburzenia krzepnięcia. Wątroba odgrywa kluczową rolę w utrzymywaniu homeostazy, dlatego też tendencja do krwawień może stanowić jeden z pierwszych objawów zaawansowanej choroby wątroby i dróg żółciowych u zwierząt. Większość białek układu krzepnięcia i inhibitorów krzepnięcia (z wyjątkiem czynnika von Willebranda i prawdopodobnie czynnika VIII) jest wytwarzana przez wątrobę. Do zaburzeń krzepnięcia dochodzi na drodze kilku mechanizmów:
- Niezdolność do wytwarzania zależnych od witaminy K czynników krzepnięcia (II, VII, IX i X). Jest to spowodowane brakiem wchłaniania tłuszczów (związanego z żółcią) z przewodu pokarmowego wtórnie do niedrożności dróg żółciowych lub całkowitego przerwania dróg żółciowych w wyniku urazu jamy brzusznej. Może to doprowadzić do jawnych krwotoków.
- Koagulopatie o subklinicznym lub klinicznym przebiegu również obserwowane są u pacjentów z chorobami wątroby.
- Zaawansowana choroba miąższu wątroby wywołuje nie tylko zmiany aktywności czynności krzepnięcia, ale także predysponuje do zespołu wykrzepiania wewnątrznaczyniowego.
- Do krwawienia u psów z poważnymi chorobami wątroby może dojść również na skutek zastoju krwi w krążeniu wrotnym i łamliwości naczyń wywołanej nadciśnieniem wrotnym.
- Wielomocz i wzmożone pragnienie. Zwiększenie pragnienia oraz nadmierne oddawanie moczu bywa objawem klinicznym zaawansowanego uszkodzenia komórek wątrobowych. Zmiany odczuwania pragnienia mogą stanowić objaw encefalopatii wątrobowej. Pod wpływem pewnych neurotransmiterów dochodzi do zwiększonego wydzielania hormonu adrenokortykotropowego i rozwija się wtórny hiperaldosteronizm (na skutek opóźnienia w wydalaniu aldosteronu, za który odpowiada wątroba), co prowadzi do zatrzymania sodu w organizmie i zwiększonego spożycia wody. Skutkiem tego jest zwiększone oddawanie moczu. Możliwa jest również odwrotna sytuacja, kiedy to na skutek zwiększonego oddawania moczu dochodzi do kompensacyjnie zwiększonego pragnienia. Odpowiedzialne za to jest utrata zdolności nerek do zagęszczania moczu wskutek braku mocznika (niewydolna wątroba nie wytwarza mocznika z amoniaku). Na zaburzenie pracy nerek może również wpływać opóźnienie wydalania kortyzolu oraz utrzymująca się hipokaliemia.
- Encefalopatia wątrobowa. U psów z poważnymi chorobami wątroby i dróg żółciowych dochodzi do zmian świadomości i zaburzeń neurologicznych. Niewydolna wątroba nie jest w stanie usunąć powstających w jelicie toksyn, które oddziałują na korę mózgowa. Do najważniejszych toksyn należy amoniak, merkaptany, krótkołańcuchowe kwasy tłuszczowe, skatol, indol i aminokwasy aromatyczne.
- Wśród subtelnych, niespecyficznych objawów, świadczących o przewlekłej lub subklinicznej encefalopatii wątrobowej wymienić należy:
- brak łaknienia,
- osłabienie,
- spadek masy ciała,
- ospałość,
- nudności,
- gorączkę,
- nadmierne ślinienie,
- okresowe wymioty i biegunkę.
- Przy ataku ostrej encefalopatii, przebiegającej z poważnymi objawami neurologicznymi obserwuje się:
- zmiany zachowania:
- agresję,
- otępienie,
- zachowania histeryczne,
- ruchy po okręgu,
- drżenia,
- niezborność,
- potykanie,
- chodzenie bez celu,
- napieranie głową na przeszkody,
- ślepotę ośrodkową,
- okresowe nadmierne ślinienie,
- uogólnione ataki drgawkowe,
- śpiączkę.
- zmiany zachowania:
- Wśród subtelnych, niespecyficznych objawów, świadczących o przewlekłej lub subklinicznej encefalopatii wątrobowej wymienić należy:
Badania laboratoryjne i inne testy diagnostyczne, wskazane przy podejrzeniu hiperbilirubinemii wątrobowej
- Badanie morfologiczne krwi: może być prawidłowe lub też może występować łagodna niedokrwistość nieregeneratywna z możliwą mikrocytozą. Liczba płytek krwi może być normalna lub obniżona. W przypadku posocznicy prawdopodobna jest wysoka liczba leukocytów z przesunięciem w lewo.
- Badanie biochemiczne surowicy krwi: zwykle wysokie aktywności ALT i ALP. Prawidłowy lub obniżony poziom albumin i/lub mocznika, cholesterolu oraz glukozy.
- Badanie moczu: bilirubinuria, ciężar właściwy moczu może być prawidłowy lub obniżony.
- Badanie radiologiczne jamy brzusznej: wątroba jest prawidłowej wielkości lub też nieznacznie powiększona. Jeśli obecny jest płyn w jamie brzusznej, rentgenografia nie jest pomocna.
- Badanie ultrasonograficzne jamy brzusznej: wątroba może być prawidłowej wielkości lub zmniejszona, śledziona prawidłowa lub powiększona. W badaniu można wykryć zespolenia zewnątrzwątrobowe.
- Badanie płynu z jamy brzusznej: przesięk lub zmodyfikowany przesięk u psów z żółtaczką.
- Profil krzepnięcia: prawidłowy lub z nieistotnym kliniczne wydłużeniem czasu krzepnięcia. Możliwy jest także znacząco wydłużony czas krzepnięcia przy niedoborze witaminy K lub zespole wykrzepiania wewnątrznaczyniowego (DIC).
- Badanie bakteriologiczne próbki krwi lub moczu może być wskazane jeśli podejrzewa się posocznicę (zewnątrzwątrobową). Badanie bakteriologiczne żółci wykonuje się u psów z ostrym zapaleniem dróg żółciowych.
- Jeśli stwierdzono wyraźne ogniska infekcji, prowadzące do bakteriemii podczas badania klinicznego, diagnostykę poszerza się o serologiczne lub molekularne testy w kierunku chorób zakaźnych.
- Jeśli pies z żółtaczką nie jest anemiczny i nie ma dowodów na niedrożność dróg żółciowych lub chorobę pęcherzyka żółciowego w badaniach rentgenowskich i usg, wówczas choroba wątroby jest najbardziej prawdopodobna jako przyczyna żółtaczki.
- Biopsja wątroby.
Leczenie żółtaczki wątrobowej
Postępowanie przy żółtaczce wątrobowej opiera się głównie na leczeniu zaburzeń podstawowych, odpowiedzialnych za powstanie procesów patologicznych w wątrobie. Należy także odstawić wszelkie leki, zioła i inne substancje, które działają toksycznie na wątrobę.
Środki wspomagające wątrobę obejmują:
- Ursodiol,
- S-adenozylometionina,
- ostropest plamisty,
- odpowiednie odżywianie,
- witaminy.
Żółtaczka pozawątrobowa (zastoinowa) u psa
Żółtaczka pozawątrobowa u psa może wynikać z niedrożności przepływu żółci (zawierającej bilirubinę) w przewodzie żółciowym lub z powodu urazu, skutkującego wyciekiem żółci z dowolnego miejsca wzdłuż dróg żółciowych, w tym z pęcherzyka żółciowego lub przewodu żółciowego. Normalnie żółć jest wydalana w przewodzie pokarmowym. W momencie, gdy ta normalna droga eliminacji bilirubiny jest upośledzona, jej stężenie w surowicy rośnie.
Przyczyny żółtaczki pozawątrobowej
Pozawątrobowe przyczyny żółtaczki u psów obejmują te zaburzenia, które powodują niedrożność dróg żółciowych. Dzielą się one na:
- Zewnątrzwątrobową niedrożność dróg żółciowych (ang. extra-hepatic bile duct obstruction/ EHBDO):
- Niedrożność od wewnątrz światła:
- kamica, zagęszczenie żółci,
- zwężenie,
- rak dróg żółciowych, np. adenocarcinoma;
- Niedrożność od zewnątrz światła:
- zwężenie wywołane zapaleniem, np. ostre zapalenie trzustki.
- Masy, ropnie lub nowotwory dwunastnicy, np.:
- chłoniakomięsak,
- rak,
- mięśniakomięsak gładkokomórkowy,
- mięśniak gładkokomórkowy.
- Masy, ropnie lub nowotwory trzustki.
- Niedrożność od wewnątrz światła:
- Zapalenie pęcherzyka żółciowego.
- Pozawątrobowe pęknięcie dróg żółciowych:
- Ropowica pęcherzyka żółciowego,
- torbiel śluzowa,
- uraz pęcherzyka żółciowego.
Patomechanizm żółtaczki pozawątrobowej
- Dalsza niedrożność przewodu żółciowego, powodująca cholestazę pozawątrobową powoduje wzrost ciśnienia wewnątrz światła dróg żółciowych, zarzucanie składników żółci do krążenia i żółtaczkę. Jeśli tylko jeden z wątrobowych przewodów żółciowych jest zablokowany, pojawiają się zmiany w badaniu biochemicznym, świadczące o miejscowej cholestazie, np. wysoka aktywność fosfatazy zasadowej w surowicy krwi. Jednakże ogólna zdolność wątroby do przetwarzania bilirubiny jest zachowana, a żółtaczka u psa nie rozwija się.
- Całkowita niedrożność w odpływie żółci prowadzi do odbarwienia kału (jest ona blady, szaro-biały) oraz tłuszczowych stolców, wtórnych do całkowitego braku odpowiedniego barwnika żółciowego, a w konsekwencji kwasów żółciowych w jelicie. Najczęstszymi przyczynami jasnego kału u psów są więc czynniki, prowadzące do mechanicznego zablokowania lub przerwania pozawątrobowych dróg żółciowych, np. urazowe oderwanie przewodu żółciowego od dwunastnicy, przetrwała i całkowita pozawątrobowa niedrożność dróg żółciowych.
- Niedrożność przepływu żółci poza wątrobą wywołuje także wtórną niedrożność przepływu żółci w samej wątrobie. Gdy upośledzony jest pozawątrobowy przepływ żółci, łatwo może dojść do jej wycieku z niedrożnych dróg żółciowych do jamy brzusznej (żółciowe zapalenie otrzewnej). To powoduje, że całkowite stężenie bilirubiny w płynie jamy brzusznej jest większe, niż w surowicy. Żółć, w tym także bilirubina może zostać wchłonięta przez ścianę jamy brzusznej do krwi.
- Urazowe uszkodzenie pęcherzyka żółciowego lub przewodu żółciowego może prowadzić do blokowania przepływu żółci przez skrzepy krwi lub w wyniku uszkodzeń strukturalnych. Samoistne pęknięcie przewodu żółciowego lub woreczka żółciowego może spowodować wyciek żółci do brzucha. Takie pęknięcia często występują w wyniku długotrwałej niedrożności.
- Utrzymujący się wysoki poziom bilirubiny w surowicy może wtórnie toksycznie oddziaływać na różne narządy i tkanki, w tym na nerki i wątrobę. Te procesy patologiczne związane z hiperbilirubinemią, zachodzące przed wątrobą, jak i w samej wątrobie, mogą spowodować wtórną toksykozę tego narządu, która z kolei dodatkowo osłabia zdolność chorego psa do przetwarzania bilirubiny.
Objawy kliniczne żółtaczki pozawątrobowej
Objawy oraz informacje uzyskane od właściciela w przypadku żółtaczki wywołanej cholestazą u psa mogą obejmować:
- osłabienie, brak apetytu,
- żółte zabarwienie skóry i śluzówek, zmiana zabarwienia moczu i odchodów,
- powiększenie brzucha,
- zmianę zachowania,
- wymioty,
- biegunkę,
- zwiększone pragnienie oraz zwiększone oddawanie moczu.
Objawy kliniczne zaobserwowane podczas badania klinicznego:
- utrata masy ciała,
- zażółcenie tkanek,
- zaburzenia świadomości,
- powiększenie wątroby,
- powiększenie śledziony,
- płyn w jamie brzusznej,
- obecność mas lub guza w przodobrzuszu,
- podczas omacywania jamy brzusznej stwierdza się bolesność (uogólnioną lub dotyczącą przodobrzusza),
- gorączka,
- odbarwiony (blady) kał lub obecność smolistych, tłustych stolców,
- wybroczyny na skórze.
Częste zmiany laboratoryjne obserwowane w przebiegu żółtaczki pozawątrobowej:
- W badaniu morfologicznym krwi stwierdza się normalną lub obniżoną liczbę leukocytów i/lub płytek krwi.
- Badanie biochemiczne surowicy:
- znacząco podwyższone poziomy fosfatazy alkalicznej, cholesterolu i bilirubiny w surowicy,
- wzrost aktywność transaminaz różni się od łagodnego do umiarkowanie podwyższonego,
- stężenia albumin, mocznika i glukozy są zwykle prawidłowe,
- wysokie aktywności amylazy, lipazy, cPL.
- W badaniu profilu krzepnięcia stwierdzane są mało nasilone zmiany, z wyjątkiem istotnego klinicznie przedłużonego czasu krzepnięcia, z powodu nieaktywnych czynników krzepnięcia zależnych od witaminy K (II, VII, IX i X). Zalecana jest pozajelitowa suplementacja witaminy K.
- Badanie moczu: bilirubinuria.
- Badanie rentgenowskie jamy brzusznej: jeśli obecne jest wodobrzusze, rentgenografia nie jest użyteczna. Powiększenie wątroby, obecność zagęszczeń mineralnych w wątrobie.
- Badanie ultrasonograficzne jamy brzusznej: poszerzenie zewnątrz- i wewnątrzwątrobowych struktur żółciowych. Jeśli obecna jest niedrożność przewodu żółciowego, badanie usg pomaga w zidentyfikowaniu przyczyny oraz umiejscowienia niedrożności. Trzustka może być hipoechogenna. Usg pozwala na uzyskanie materiału do badań cytologicznych i bakteriologicznych (biopsja pod kontrolą usg). Badanie rentgenowskie i/lub ultrasonograficzne jamy brzusznej mogą ujawniać masy w obrębie wątroby i/lub wyraźnie rozszerzone przewody żółciowe.
- Badanie płynu z jamy brzusznej. W przypadku niedrożności przewodu żółciowego wyniki badania uzależnione są od przyczyny leżącej u podstaw (np. komórki nowotworowe /carcinoma/, wysoka aktywność lipazy i amylazy). Przy żółciowym zapaleniu otrzewnej charakterystyczne jest stężenie bilirubiny w płynie z jamy brzusznej, które jest wyższe niż w surowicy. Możliwe są kryształy bilirubinowe. W badaniu cytologicznym obecność komórek zapalnych. Zasadne jest wykonanie badania bakteriologicznego płynu w celu zróżnicowania septycznego zapalenia otrzewnej.
- Nierzadko w celu ostatecznego rozpoznania przyczyn żółtaczki i wprowadzenia optymalnej terapii konieczna jest laparotomia zwiadowcza.
Leczenie żółtaczki pozawątrobowej
Należy dążyć do skutecznego wyleczenia choroby podstawowej, która doprowadziła do stanu hiperbilirubinemii. W wielu przypadkach leczenie przyczynowe opiera się na interwencji chirurgicznej. Postępowanie wspomagające i objawowe jest podobne do stosowanego w przypadku żółtaczki wątrobowej. Należy pamiętać, że rodzaje żółtaczek mogą – w wyniku szeregu procesów patologicznych – nakładać się na siebie. Przykładowo: w przebiegu nasilonej hemolizy niedobór tlenu w komórkach wątrobowych może doprowadzić do ich obrzęku, a następnie martwicy z powodu nagromadzenia produktu rozpadu erytrocytów, co skutkuje rozwojem żółtaczki wątrobowej.
Rozpoznawanie żółtaczki u psa
Hiperbilirubinemia jest definiowana jako stan, w którym poziom bilirubiny w surowicy krwi u psów przekracza 0,4 mg/dl, jednakże stężenie bilirubiny, w którym żółtaczka u psa zaczyna być widoczna na błonach śluzowych jest większe niż 2 mg/dl. Dzieje się tak dlatego, ponieważ ludzkie oko nie jest tak wrażliwe na wykrycie zażółcenia na różowym tle śluzówek, jak testy biochemiczne. Zażółcenie najpierw zaczyna być widoczne na białym tle twardówki oka. Jeśli więc już dojdzie do ujawnienia się podstawowego objawu żółtaczki w postaci zażółcenia skóry, błon śluzowych i twardówek, to jest to łatwe do wychwycenia w badaniu fizykalnym.
Jednak samo zidentyfikowanie żółtaczki to dopiero początek drogi diagnostycznej. Teraz należy określić, z jakim rodzajem żółtaczki mamy do czynienia, jaka jest jej bezpośrednia przyczyna oraz jaki jest stan ogólny pacjenta. Ze względu na fakt, iż żółtaczka u psa wywoływana jest przez rozmaite przyczyny, czasem nie związane z wątrobą, pierwszym krokiem w diagnostyce powinno być zróżnicowanie, czy jest ona spowodowana zaburzeniami przedwątrobowymi, wątrobowymi czy pozawątrobowymi. Konieczne jest więc wykonanie badania krwi w celu określenia poziomu bilirubiny oraz zidentyfikowania jednoczesnych nieprawidłowości.
Badanie morfologiczne krwi pozwoli zróżnicować, czy to niedokrwistość jest czynnikiem wpływającym na żółtaczkę u psa. Jeśli zwierzę nie jest anemiczne, żółtaczka u psa prawdopodobnie jest wynikiem choroby wątroby lub nieprawidłowości w drogach żółciowych. Ważne jest wykonanie analizy moczu, która może potwierdzić obecność bilirubiny w moczu. Wprawdzie niewielkie ilości bilirubiny można znaleźć w moczu wielu zdrowych psów, jednak duża jej zawartość w moczu jest nieprawidłowa.
Niektórzy pacjenci mogą mieć żółtaczkę, która ma wiele przyczyn. Dalsze postępowanie z psem zależy od przyczyny żółtaczki. Ogólnie rzecz biorąc, żółtaczka u psa jest znaczącym i poważnym objawem, a rokowanie w odniesieniu do większości zaburzeń, które ją wywołują jest ostrożne lub niepewne. Niemniej jednak wiele chorób związanych z żółtaczką można skutecznie leczyć za pomocą specyficznej oraz wspomagającej terapii opartej na dokładnych wynikach testów diagnostycznych.
Wywiad lekarski
Jak to ma miejsce w przebiegu wszystkich chorób u psów, tak i w przypadku żółtaczki, dokładny i szczegółowy wywiad z opiekunem zwierzęcia przeprowadzony przez weterynarza może wnieść cenne informacje, które mogą nasunąć podejrzenie podstawowej przyczyny choroby lub zaburzenia. Już na tym etapie w wielu przypadkach udaje się zawęzić listę rozpoznań różnicowych do kilku jednostek chorobowych, co znacznie skraca proces diagnostyczny.
Dużą uwagę przykłada się do czasu pojawienia się żółtaczki u psa oraz obecności i nasilenia objawów towarzyszących, zaobserwowanych przez właściciela.
- Z reguły żółtaczka przedwątrobowa (hemolityczna) u psów cechuje się nagłym pojawieniem się zażółcenia skóry i błon śluzowych z towarzyszącymi objawami:
- apatią,
- brakiem apetytu,
- zmianą zabarwienia moczu (w przypadku hemolizy wewnątrznaczyniowej).
- Żółtaczka pozawątrobowa związana z niedrożnością głównego przewodu żółciowego może rozwijać się dłużej, ma przebieg przewlekły, a jej nasilenie następuje nawet przez kilka tygodni. Zwierzę może funkcjonować całkiem dobrze, pokazując jedynie niezbyt nasilone objawy nieswoiste, takie jak:
- spadek apetytu,
- zaburzenia żołądkowo-jelitowe,
- umiarkowany spadek masy ciała.
- Żółtaczka pozawątrobowa wywołana uciskiem na przewody żółciowe od zewnątrz, spowodowanego zapaleniem trzustki lub pęknięciem pozawątrobowych przewodów żółciowych może wywoływać ciężkie objawy kliniczne o charakterze ostrym lub podostrym.
- W przebiegu żółtaczki pozawątrobowej wywołanej zmianami zapalnymi dróg żółciowych (zwłaszcza zmian w pęcherzyku żółciowym i wspólnym przewodzie żółciowym) często obserwowane są nudności i wymioty. Najprawdopodobniej ma to związek z bogatym unerwieniem autonomicznym struktur zaangażowanych w proces patologiczny. Duża liczba receptorów w tych miejscach prowadzi do zwiększonej wrażliwości na rozszerzanie przez nacieki zapalne lub nowotworowe.
- Jeśli przyczyną żółtaczki są zaburzenia w odpływie żółci, ujawnia się ona dużo szybciej niż w przypadku uszkodzeń miąższu wątroby. W niedrożności przewodów żółciowych pozawątrobowych żółtaczka u psa rozwija się w ciągu 48 godzin, a w ciągu 3-5 dni stężenie bilirubiny w surowicy przekracza 10-20 razy zakres norm.
- Żółtaczka wątrobowa może mieć przebieg ostry.
Leptospiroza jest najczęstszą przyczyną ostrego zapalenia wątroby u psów.
Jej żółtaczkowo-krwotoczna postać powoduje nasiloną żółtaczkę oraz ciężkie objawy kliniczne:- apatia,
- zaburzenia żołądkowo-jelitowe,
- odwodnienie,
- skaza krwotoczna.
- W ciężkim, martwicowym uszkodzeniu wątroby stężenie bilirubiny w surowicy wzrasta dwukrotnie w ciągu 1-4 dni.
- Żółtaczka wątrobowa może także towarzyszyć chorobom o przebiegu przewlekłym. Leptospiroza – poza ostrą formą, może przebiegać także subklinicznie lub przewlekle. Przewlekłe zapalenie wątroby, które może być wywołane różnymi czynnikami (np. zakaźnymi, toksycznymi, immunologicznymi czy też zależnymi od rasy) może mieć charakter nieprzewidywalny, a jeśli towarzyszy mu żółtaczka, to zwykle jest ona objawem bardziej zaawansowanej choroby.
- Niezależnie od przebiegu, żółtaczka wątrobowa jest wynikiem znacznego upośledzenia czynności wątroby, dlatego też zwykle towarzyszą jej objawy układowe, których nasilenie zależy od zaawansowania choroby podstawowej oraz jej konsekwencji.
- Jeśli zwierzęta miały niedawno kontakt z pewnymi toksynami (ołów, miedź), były poddane narkozie wziewnej lub też leczone były niektórymi lekami (np. niesteroidowymi lekami przeciwzapalnymi lub fenobarbitalem) przyczyną żółtaczki może być toksyczne uszkodzenie hepatocytów.
- Wystąpienie żółtaczki wątrobowej w wyniku przewlekłego zapalenia wątroby (ale także innych schorzeń prowadzących do żółtaczki) może mieć związek z rasą psa:
- predyspozycja rasowa do przewlekłego zapalenia wątroby występuje u wielu ras, między innymi u: Springer Spanieli, Labradorów i Dobermanów.
- u pewnych ras dochodzi także do zaburzeń metabolicznych:
- nadmierne gromadzenie się miedzi, obserwowane u Bedlington Terrierów, Labradorów, West Highland White Terrierów,
- nadmierne gromadzenie się alfa-1 antytrypsyny u Cocker Spanieli.
- Żółtaczka pozawątrobowa, mająca związek ze zwiększonym ryzykiem wystąpienia torbieli żółciowej, która może powodować nasilony pozawątrobowy zastój żółci występuje u Owczarków Szetlandzkich i Terrierów Szkockich.
- Istotne z punktu widzenia klinicznego są także informacje dotyczące środowiska przebywania psa oraz przeprowadzenia szczepień profilaktycznych. Psy polujące, przebywające na zewnątrz lub też eksponowane są na kontakt z kleszczami (zwłaszcza na terenach endemicznych) mogą być narażone na rozwój babeszjozy lub leptospirozy. W przypadku leptospirozy szczepienie może nie obejmować wszystkich szczepów bakterii (Leptospira icterhemorrhagiae, Leptospira canicola), dlatego objawy leptospirozy mogą wystąpić także u psów szczepionych.
Badanie kliniczne
Żółte zabarwienie skóry i śluzówek może być początkowo słabo zauważalne, zwłaszcza przy obecności niedokrwistości – błony śluzowe podczas badania są wówczas blade. Stan taki określany jest mianem podżółtaczkowego (subicterus).
Z drugiej strony przy jednoczesnym przekrwieniu błon śluzowych zażółcenie może wydawać się bardzo intensywne.
Po zidentyfikowaniu żółtaczki u psa kolejnym krokiem jest wykrycie ewentualnej hemolizy oraz poszukiwanie objawów towarzyszących,wśród których najważniejsze są:
- Bolesność jamy brzusznej. Ewidentna tkliwość w przedniej części jamy brzusznej może wskazywać na schorzenia pęcherzyka żółciowego lub trzustki.
- Wodobrzusze.
- Zaburzenia neurologiczne.
- Powiększenie wątroby. Ważne jest dokładne badanie wątroby podczas omacywania powłok brzusznych, z oceną jej wielkości, kształtu, jędrności oraz obecności nieregularności na jej powierzchni. W przypadku chorób wątroby, powodujących żółtaczkę, w większości przypadków stwierdza się jej powiększenie. Wyjątkiem jest marskość wątroby, przy której narząd zwykle jest zmniejszony.
- Powiększenie śledziony, które może wskazywać na niedokrwistość hemolityczną.
- Zmiana barwy moczu na pomarańczowo-brązową lub ciemnobrązową może wskazywać na żółtaczkę przedwątrobową, przy której dochodzi do hemolizy wewnątrznaczyniowej. Bilirubinuria występuje wcześniej niż pojawiają się objawy żółtaczki, dlatego oznaczenie bilirubiny w moczu jest przydatne jako badanie przesiewowe.
- Ciemne zabarwienie kału często towarzyszy żółtaczce wątrobowej. Z kolei przy zewnątrzwątrobowej niedrożności dróg żółciowych kał ma barwę jasną (szarą). Zupełnie biały kał pojawia się na około tydzień przed całkowitym zamknięciem światła dróg żółciowych. Do wytworzenia kału o prawidłowej barwie wystarcza niewielka ilość bilirubiny przekształconej w sterkobilinę, zatem bezżółciowy kał tworzy się na skutek całkowitego braku barwników żółciowych w jelitach z powodu kompletnego zablokowania przepływu żółci do jelit. Poza bladym wyglądem wywołanym brakiem sterkobiliny i innych barwników kałowych, na wygląd kału wpływa również zwiększona zawartość tłuszczu, która wynika z braku kwasów żółciowych umożliwiających wchłanianie tłuszczu z jelit. Najczęstszymi przyczynami bezżółciowego kału są zaburzenia mechaniczne dotyczące pozawątrobowych dróg żółciowych (np. trwała całkowita pozawątrobowa niedrożność dróg żółciowych, urazowe oderwanie przewodu żółciowego od dwunastnicy.
- Wybroczyny towarzyszące zaburzeniom krzepnięcia.
- Zaburzenia oddechowe – przy zatruciu środkami wywołującymi methemoglobinemię.
- U zwierząt z hiperbilirubinemią przedwątrobową zwiększa się zwiększoną częstość skurczów serca oraz oddechów oraz zauważalna jest bladość błon śluzowych (jeśli stężenie bilirubiny nie przekracza 2 mg/dl; jeśli jest wyższe śluzówki będą zażółcone).
Badanie morfologiczne krwi
Badanie morfologiczne krwi jest podstawowym badaniem, umożliwiającym wykrycie ewentualnej niedokrwistości towarzyszącej żółtaczce.
- Zwykle już sama wartość hematokrytu potwierdza niedokrwistość, jednak należy określić rodzaj anemii:
- niedokrwistość hemolityczna, która prowadzi do żółtaczki przedwątrobowej jest zwykle ciężka i regeneratywna. Cechy regeneracji mogą być nasilone po 2-4 dniach, przez co pojawienie się retikulocytów może być opóźnione. Przy podejrzeniu występowania hemolizy, przeprowadza się dodatkowe testy:
- wykonanie rozmazu manualnego, który umożliwia wykrycie:
- pierwotniaków Babesia w erytrocytach,
- obecności sferocytów, która wskazuje na niedokrwistość autoimmunohemolityczną,
- ciałek Heinza, obserwowanych po zatruciu niektórymi toksynami, jak cynk, cebula, benzokaina.
- test Coombsa, który umożliwia potwierdzenie immunologicznego charakteru niedokrwistości,
- test aglutynacji w roztworze fizjologicznym,
- badanie przeciwciał przeciwjądrowych,
- badania serologiczne lub molekularne w celu wykrycia pasożytów.
- wykonanie rozmazu manualnego, który umożliwia wykrycie:
- niedokrwistość hemolityczna, która prowadzi do żółtaczki przedwątrobowej jest zwykle ciężka i regeneratywna. Cechy regeneracji mogą być nasilone po 2-4 dniach, przez co pojawienie się retikulocytów może być opóźnione. Przy podejrzeniu występowania hemolizy, przeprowadza się dodatkowe testy:
- Wartość wskaźnika PCV. Jeśli objętość upakowanych komórek mieści się w zakresie normy lub jest nieznacznie niższa przyczyną żółtaczki nie może być niedokrwistość hemolityczna, dlatego też w rozpoznaniu różnicowym należy uwzględnić przyczyny wątrobowo-żółciowe.
- Niedokrwistość, która towarzyszy chorobom wątroby, związana jest z przewlekłym stanem zapalnym (upośledzona przemiana żelaza) i jest zwykle umiarkowana, nieregeneratywna, normocytarna i normochromatyczna.
Badanie biochemicze surowicy
Badanie to umożliwia ocenę czynności wątroby oraz często pomaga ocenić nasilenie i rodzaj żółtaczki.
Objawy rozpadu komórek wątrobowych
Objawy rozpadu komórek wątrobowych można wykryć na podstawie oznaczenia aktywności transaminaz AST i ALT Badanie aktywności ALT i AST w surowicy umożliwia ocenę integralności błon komórkowych komórek wątrobowych czyli wykrycie przechodzenia enzymów z hepatocytów. Aminotransferaza alaninowa (ALT) oraz aminotransferaza asparaginianowa (AST) są wskaźnikami uszkodzenia komórek. Stopień zwiększenia ich aktywności w surowicy krwi wskazuje na liczbę uszkodzonych hepatocytów, ale nie dostarcza informacji, czy zmiany te są odwracalne. Są to więc parametry istotne klinicznie, jednak nie rokowniczo.
AST występuje także w innych narządach, nie tylko w wątrobie, dlatego też nie jest enzymem specyficznym. Dwu lub trzykrotne zwiększenie aktywności ALT w surowicy wiąże się z niewielkim uszkodzeniem hepatocytów; pięcio- do dziesięciokrotne zwiększenie aktywności tego enzymu wskazuje na umiarkowane uszkodzenie wątroby, a ponad dziesięciokrotne zwiększenie aktywności ALT towarzyszy zaawansowanemu uszkodzeniu hepatocytów.
Poważna choroba wątroby może przebiegać z prawidłową aktywnością enzymów wątrobowych, dlatego na podstawie wyników mieszczących się w zakresie norm lub tylko nieznacznie od nich odbiegających, nie powinno się rezygnować z podejrzeń co do wątrobowego tła żółtaczki, zwłaszcza, jeśli objawy kliniczne na to wskazują.
Rozpoznanie zastoju żółci
Oznaczenie aktywności fosfatazy zasadowej oraz gamma-glutamylotransferazy. Aktywność fosfatazy zasadowej (ALP) oraz gamma-glutamylotransferazy (GGT) odzwierciedla wytwarzanie i uwalnianie nowych enzymów w odpowiedzi na określone bodźce, z których najsilniejszy to zastój żółci. Oznaczenie aktywności tych enzymów pomaga wykryć zwiększone ich wytwarzanie i wydzielanie. Zwiększenie aktywności ALP i GGT wynika z pozawątrobowego lub wewnątrzwątrobowego zastoju żółci lub efektu działania leków (np. glikokortykosteroidy czy leki przeciwdrgawkowe, które wywołują wzrost tylko ALP, bez wzrostu GGT). ALP jest enzymem wydzielanym do żółci, ale jej aktywność wzrasta także pod wpływem pewnych leków, np. glikokortykosteroidów lub leków przeciwdrgawkowych (szczególnie fenytoiny, fenobarbitalu, prymidonu).
Fosfataza zasadowa występuje także w innych tkankach, zwłaszcza w kościach, dlatego też zwiększoną jej aktywność często obserwuje się u psów młodych, w okresie wzrostu, a także u pacjentów z chorobami układu szkieletowego, np. przy zapaleniu szpiku kostnego, nowotworach kości itp. Znaczne podwyższenie ALP przy prawidłowych poziomach AST i ALT często wskazuje na zmiany rozrostowe w wątrobie, natomiast wartości ALT wielokrotnie przewyższające aktywność ALP mogą wskazywać na przewlekłe zapalenie wątroby.
Oznaczenie aktywności gamma-glutamylotransferazy GGT
Enzym ten również występuje w wielu tkankach (wątrobie, trzustce, nerkach, jelitach), ale jego najwyższa aktywność związana jest z wątrobą. Oznaczenie aktywności GGT jest bardziej specyficzne niż ALP, ale mniej czułe. Dlatego też przy rozpoznawaniu chorób wątroby i dróg żółciowych zaleca się oznaczanie aktywności obu tych enzymów.
Stwierdzenie niewydolności komórek wątrobowych.
Jeśli komórki wątrobowe mają ograniczoną zdolność do syntezy (co jest jedną z cech niewydolności wątroby), dochodzi do spadku poziomu wielu białek i innych produktów, powstających w tym narządzie. Żeby to ocenić, należy wykonać:
Oznaczenie poziomu białka (zwłaszcza albumin) w osoczu.
Wątroba jest w zasadzie jedynym narządem, wytwarzającym albuminy w organizmie, więc hipoalbuminemia może stanowić wskaźnik niewydolności wątroby w zakresie wytwarzania albumin. Oczywiście mogą występować inne przyczyny niedoboru albumin (np. masywna utrata białka przez kłębuszki nerkowe lub przewód pokarmowy albo w wyniku krwawienia). Czas półtrwania albumin w osoczu jest długi, wynosi około 8-10 dni. Musi dojść do utraty przynajmniej 80% czynnych hepatocytów, żeby rozwinęła się hipoalbuminemia, toteż jej zidentyfikowanie w badaniu biochemicznym zawsze wskazuje na zaawansowaną, przewlekła niewydolność wątroby. Poziom białka całkowitego może mieścić się w granicach normy ze względu na często występujący wzrost poziomu białek zapalnych, który maskuje spadek poziomu albumin.
Oznaczenie czynników krzepnięcia.
Oznaczenie poziomu azotu mocznikowego we krwi.
Wytwarzanie mocznika (w wyniku detoksykacji amoniaku pochodzącego z jelit) zachodzi tylko w wątrobie. Obniżony poziom mocznika w surowicy może świadczyć o upośledzeniu zdolności wątroby do syntezy.
Potwierdzenie obecności zapalenia
Elektroforeza białek osocza umożliwia wykazanie procesu zapalnego oraz ocenę zdolności wątroby do syntezy.
- Ostry proces zapalny pobudza syntezę białek, które podczas elektroforezy przedostają się do strefy α2;
- W przypadku procesu przewlekłego wzrost obserwowany jest w strefie γ i β, a przy marskości wątroby może nawet dojść do bloku β γ.
Oznaczanie wychwytu i wydzielania bilirubiny
Początkowe oznaczenie bilirubiny we krwi przy diagnozowaniu żółtaczki jest jak najbardziej pomocne. Przy podwyższonym jej poziomie należy wykluczyć silną hemolizę. Jeśli wartość hematokrytu jest prawidłowa, doszło do wewnątrzwątrobowego lub pozawątrobowego zastoju żółci.
Późniejsze kontrolne oznaczenia mogą być wykonywane w celu monitorowania rozwoju choroby oraz skuteczności leczenia. Faktem jest, że poziom bilirubiny może obniżać się, pomimo iż kliniczne objawy żółtaczki u psa nadal są obecne. Główną postacią bilirubiny w zaburzeniach powodujących żółtaczkę jest rozpuszczalna w wodzie bilirubina sprzężona, co sprawia, że pomiar bilirubiny sprzężonej i niesprzężonej (w reakcji Van den Bergha) nie przynosi żadnych korzyści w różnicowaniu hemolizy z chorobą wątroby i dróg żółciowych. Badanie bilirubiny niesprzężonej wykorzystywane jest wcześniej – do diagnostyki różnicowej żółtaczki. Jeśli występuje hiperbilirubinemia postaci niezwiązanej, wskazuje to na żółtaczkę przedwątrobowa lub hiperbilirubinemię czynnościową.
W dalszej kolejności uwzględnia się:
- wolną hemoglobinę w osoczu (Hb),
- haptoglobinę,
- retikulocyty,
- kinazę kreatynową.
Bilirubina bezpośrednia (z powodu małej dokładności metody) powinna być oznaczana w sytuacji, gdy stężenie bilirubiny całkowitej przekroczy 2 mg/dl.
- U psów nieznaczny wzrost stężenia bilirubiny przy bardzo wysokiej aktywności ALT wskazuje na ostre uszkodzenie wątroby.
- Na pozawątrobowe przyczyny hiperbilirubinemii może pośrednio wskazywać wzrost poziomu bilirubiny w surowicy powyżej poziomu 10 mg/dl oraz obniżony poziom lub braku urobilinogenu w moczu, przy czym objawy kliniczne nie wskazują na ciężkie uszkodzenie wątroby.
Zdolność hepatocytów do prowadzenia glikolizy lub glukoneogenezy
Stężenie glukozy w surowicy:
zmniejszone wartości mogą wskazywać na znaczną dysfunkcję hepatocytów lub obecności pierwotnego nowotworu wątroby.
Badanie moczu
Kanaliki nerkowe psów, zwłaszcza samców, mają zdolność metabolizowania przefiltrowanej hemoglobiny do bilirubiny, dlatego też łagodna bilirubinuria w stężonej próbce moczu nie jest nieprawidłowa u tego gatunku. U psów z chorobami wątroby i dróg żółciowych często stwierdza się nadmierną bilirubinurię przy braku niedokrwistości (bilirubina oznaczana w teście paskowym na ++ lub więcej, przy ciężarze właściwym moczu mniejszym lub równym 1,025). Wzrastająca bilirubina może poprzedzać rozwój klinicznie jawnej żółtaczki u psów. W przypadku żółtaczki przedwątrobowej w moczu zwykle stwierdza się bilirubinę oraz urobilinogen.
Obecność hemoglobiny wskazuje na żółtaczkę wywołaną hemolizą wewnątrznaczyniową, jednak brak hemoglobiny w moczu nie wyklucza żółtaczki przedwątrobowej.
- Niski ciężar właściwy moczu zwykle jest wynikiem wielomoczu i wzmożonego pragnienia, które często towarzyszą przewlekłym chorobom wątroby. W takim moczu o niskim ciężarze właściwym bilirubina ulega rozcieńczeniu, toteż nawet umiarkowaną jej zawartość należy uznać za nasiloną.
- Do oceny drożności przewodu żółciowego wykorzystywano oznaczenie zawartości urobilinogenu w próbce moczu za pomocą testu paskowego. Stały brak urobilinogenu (w przynajmniej kilku próbkach) może sugerować (ale nie potwierdzać) całkowitą niedrożność dróg żółciowych.
Badanie płynu z jamy brzusznej
Jeśli podczas badania klinicznego lub badań obrazowych stwierdzi się obecność płynu w jamie otrzewnej, konieczne jest pobranie próbki tego płynu do badań laboratoryjnych (badania mikroskopowego, oznaczenia zawartości białka, badania cytologicznego, a także wykonania pewnych oznaczeń biochemicznych).
- U psów z przewlekłą niewydolnością wątroby oraz utrzymującym się wewnątrzwątrobowym nadciśnieniem wrotnym płyn w jamie brzusznej zwykle ma charakter czystego przesięku, wyraźnie przejrzystego, z małą liczbą komórek (<2500 komórek/μl) i niską zawartością białka (<2,5 g/dl). Ciężar właściwy zazwyczaj nie przekracza 1,016.
- W początkowej fazie nabytej, przewlekłej niewydolności wątroby płyn może mieć cechy zmodyfikowanego przesięku o wyższej zawartości białka.
- W wyniku wewnątrzwątrobowej niedrożności zawłośniczkowych naczyń żylnych (np. choroba zamykająca światło żył) lub zawątrobowej niedrożności żylnej płyn może mieć różne zabarwienie, najczęściej czerwonawe lub żółte, zawiera niewielką liczbę komórek (<7000/μl), umiarkowane stężenie białka (≥ 2,5 g/dl) oraz ciężar właściwy 1,010-1,033.
Jest to tzw. zmodyfikowany przesięk. - Płyn towarzyszący żółciowemu zapaleniu otrzewnej jest najczęściej charakteryzowany jako septyczny wysięk. Jest mętny, czerwonawy, ciemnożółty lub zielony, zawiera >20000 komórek/μl, umiarkowane stężenie białka (≥ 2,5 g/dl) przy ciężarze właściwym 1,020-1,031. Stężenie bilirubiny w płynie jest większe niż jej stężenie w surowicy.
Koagulogram
U pacjentów z chorobami wątroby istotne zaburzenia krzepnięcia krwi należą do rzadkości.
Wyjątkiem jest:
- ostra niewydolność wątroby,
- całkowita niedrożność dróg żółciowych,
- zespół wykrzepiania wewnątrznaczyniowego.
Przy zaawansowanych chorobach miąższu wątroby dochodzi najczęściej do:
- nieznacznego wydłużenia czasu kaolinowo-kefalinowego (APTT – wydłużenie do 1,5 wartości prawidłowej),
- podwyższenia stężenia produktów rozpadu fibryny (10-40 lub więcej),
- zmiennych wartości stężenia fibrynogenu,
- liczba płytek może być prawidłowa lub zmniejszona,
- u niektórych zwierząt dochodzi do wzrostu stężenia białek indukowanych niedoborem witaminy K.
Badania obrazowe
W rozpoznawaniu wątrobowych i pozawątrobowych przyczyn żółtaczki pomocne w diagnozowaniu przyczyn żółtaczki mogą być badania obrazowe.
Badanie rentgenowskie jamy brzusznej
U psów, u których podejrzewa się chorobę dróg żółciowych radiografia może być badaniem dostarczającym wielu informacji.
Przeglądowe zdjęcie rentgenowskie jamy brzusznej jest rutynowo wykonywane w celu oceny wielkości i kształtu wątroby oraz poszukiwania dowodów na obecność kamieni w drogach żółciowych.
- Około 50% kamieni pęcherzyka żółciowego, ze względu na skład mineralny jest nieprzepuszczalna dla promieni rentgenowskich, dzięki czemu mogą one zostać uwidocznione na zdjęciu.
- Obecność gazu wokół dróg żółciowych może świadczyć o rozedmowym zapaleniu pęcherzyka żółciowego, ropnym lub silnym zapaleniem dróg żółciowych.
Badanie ultrasonograficzne jamy brzusznej
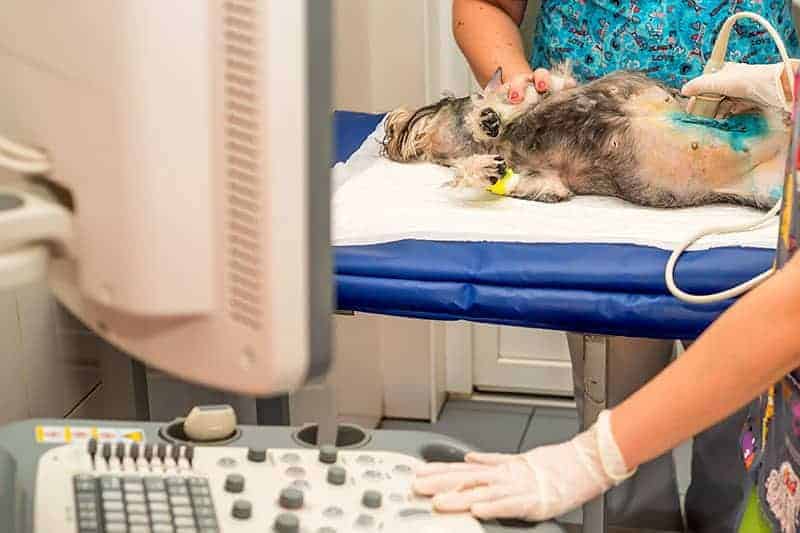
USG jamy brzusznej jest najbardziej dostępnym narzędziem diagnostycznym używanym do wykrywania niedrożności dróg żółciowych lub pierwotnych nieprawidłowości pęcherzyka żółciowego, które nie zostały uwidocznione w konwencjonalnych radiogramach. Ultradźwięki mogą być również wykorzystane do kontroli przeprowadzenia biopsji wątroby.
Biopsja wątroby umożliwia pobranie wycinka do mikroskopowego wykrywania nieprawidłowości w tkance wątroby. Zwykle jest wykonywana, gdy niedokrwistość nie występuje i w badaniu ultrasonograficznym nie ma dowodów niedrożności dróg żółciowych lub choroby pęcherzyka żółciowego. Gdy badanie usg ujawnia niedrożność, często konieczne może być przeprowadzenie zabiegu laparotomii zwiadowczej, by zidentyfikować i skorygować jej przyczynę. Taka operacja jest także przeprowadzana, gdy przyczyna żółtaczki pozostaje niejasna po przeprowadzeniu innych testów i procedur diagnostycznych.
W przypadku podejrzenia niedrożności dróg żółciowych, badaniem z wyboru – umożliwiającym odróżnienie wewnątrzwątrobowego od zewnątrzwątrobowego zastoju żółci jest badanie usg jamy brzusznej.
- Badanie to jest szczególnie przydatne w diagnostyce zewnątrzwątrobowego zastoju żółci oraz umożliwia ustalić przyczynę tej niedrożności. Często niedrożność taka jest stwierdzana w badaniu jeszcze przed pojawieniem się klinicznych objawów żółtaczki.
- Przy niedrożności zewnątrzwątrobowej dróg żółciowych często obserwuje się powiększenie pęcherzyka żółciowego, jednak w przypadku przewlekłego zapalenia może on mieć prawidłową wielkość lub być nawet mniejszy.
- Choroby takie, jak rak dróg żółciowych czy torbiel żółciowa dają specyficzne objawy ultrasonograficzne.
- Badanie usg jest również wykorzystywane do kontrolowania nakłucia pęcherzyka żółciowego (nie powinno się tego wykonywać przy zewnątrzwątrobowej niedrożności dróg żółciowych). Pobraną próbkę poddaje się badaniu cytologicznemu i bakteriologicznemu.
Biopsja wątroby
Przy wielu chorobach wątroby i dróg żółciowych ostateczne rozpoznanie możliwe jest tylko na podstawie badania histopatologicznego bioptatu wątroby.
Czasem też trzeba wykonać posiew żółci.
Wskazaniem do biopsji wątroby są:
- wyjaśnienie nieprawidłowych wyników testów diagnostycznych, dotyczących stanu i czynności wątroby,
- wyjaśnienie przyczyn powiększenia wątroby (nieznanego tła),
- określenie zajęcia wątroby w przebiegu procesów układowych,
- określenie stadium choroby nowotworowej,
- ocena rozwoju stwierdzonej wcześniej choroby, dla której nie ma leczenia przyczynowego.
Nie wykonuje się przezskórnej biopsji wątroby, jeśli są szanse na chirurgiczne wyrównanie zaburzenia (np. przy pozawątrobowej niedrożności dróg żółciowych). W takiej sytuacji wycinek pobiera się podczas zabiegu operacyjnego. Przed wykonaniem biopsji konieczna jest ocena stanu krzepnięcia. Pobrane próbki wątroby i/lub żółci w pierwszej kolejności przeznacza się (w sposób jałowy) do badań mikrobiologicznych, następnie do badania cytologicznego oraz histopatologicznego.
Można także wykonać badania pod kątem obecności:
- miedzi,
- czynników zakaźnych,
- tkanki włóknistej,
- amyloidu,
- glikogenu i innych produktów przemiany materii.
Laparoskopia
Dzięki zabiegowi laparotomii zwiadowczej możliwa jest ocena płatów wątroby w celu ustalenia zmian jej wyglądu i barwy, a także uwidocznienie zewnątrzwątrobowych dróg żółciowych, pęcherzyka żółciowego, przewodu pęcherzyka i przewodu żółciowego wspólnego. Możliwe jest także pobranie próbek do badań.
Inne testy diagnostyczne
Przy diagnozowaniu przyczyn żółtaczki nierzadko konieczne jest przeprowadzenie dodatkowych badań laboratoryjnych, zwłaszcza, jeśli w rozpoznaniu różnicowym uwzględniono występowanie choroby zakaźnej lub pasożytniczej.
- Badanie serologiczne w kierunku chorób zakaźnych lub pasożytniczych (erlichioza, bartoneloza, leiszmanioza, babeszjoza, dirofilarioza):
- w przypadku niedokrwistości hemolitycznej należy wykluczyć erlichioza, wykonując badanie serologiczne lub test PCR,
- w przypadku podejrzenia babeszjozy wykonuje się ocenę rozmazu krwi, jednak testy serologiczne oraz badanie PCR są dokładniejszymi i czulszymi metodami,
- w przypadku ostrych chorób wątroby należy wykluczyć leptospirozę, wykonując badanie serologiczne lub PCR. Poziom przeciwciał jest wykrywalny dopiero po tygodniu, a interpretacji wyniku należy uwzględnić szczepienia profilaktyczne.
- Badania w kierunku wykrycia chorób nowotworowych, czynników jatrogennych lub toksycznych.
Żółtaczka u psa leczenie
Nie ma specyficznego i uniwersalnego leczenia żółtaczki.
Głównym celem postępowania przy stwierdzeniu hiperbilirubinemii jest zidentyfikowanie przyczyny i – na tyle, na ile jest to możliwe – jej jak najbardziej skuteczne leczenie.
- Wszelkie potencjalne toksyny, które mogły wywołać hemolizę powinny zostać usunięte. Należy również uniemożliwić zwierzęciu dalsze narażenie na truciznę.
- W przypadku zakaźnych lub pasożytniczych chorób, będących przyczyną hemolizy, konieczne jest wprowadzenie do terapii antybiotyków lub leków przeciwpasożytniczych.
- Przy występowaniu hemolizy na tle immunologicznym stosowane są leki hamujące układ immunologiczny, zwykle glikokortykosteroidy.
- Do objawowego leczenia niedokrwistości mogą znaleźć zastosowanie transfuzje krwi, przynajmniej do momentu, dopóki nie zostanie zidentyfikowana przyczyna anemii lub też dopóki inne zabiegi medyczne nie przyniosą oczekiwanych efektów.
- Jeśli żółtaczka u psa jest wywołana pierwotną lub wtórną chorobą wątroby, leczenie jest ukierunkowane na podstawowe zaburzenie. Niektóre choroby wątroby odpowiadają na specyficzne leczenie, podczas gdy większość z nich dość dobrze reaguje na leczenie objawowe i wspomagające.
Postępowanie terapeutyczne w przypadku chorób wątroby
Leczenie chorób wątroby może obejmować:
- podawanie płynów,
- antybiotyki,
- leki zobojętniające sok żołądkowy,
- leki przeciwzapalne,
- witaminę K,
- leki hamujące tworzenie się tkanki bliznowatej,
- leki wpływające na przepływ żółci,
- witaminę E,
- suplementację kwasami tłuszczowymi.
Niektóre choroby wątroby ustępują z czasem, ale wiele z nich, takich jak przewlekłe zapalenie wątroby i marskość wątroby, nie ustępuje i może się rozwijać. Niemniej jednak leczenie wspomagające jest często pomocne przy postępowaniu z pacjentami podczas aktywnych etapów choroby oraz w poprawie jakości życia między epizodami. Niedrożność lub przeciekanie dróg żółciowych lub pierwotne choroby pęcherzyka żółciowego zidentyfikowane w badaniu usg zwykle wymagają operacji.
Jedynym wyjątkiem jest niedrożność dróg żółciowych wtórna do zapalenia trzustki, która może ustąpić z czasem i bez interwencji chirurgicznej. Niewydolna wątroba to narząd, który nie jest w stanie sprawować dotychczasowych swoich funkcji w stopniu wystarczającym. Ze względu na fakt, iż wątroba jest organem niezmiernie ważnym czynnościowo, gdy zaczyna chorować, odbija się to na całym organizmie. Postępowanie w przypadku ciężkiej choroby u psów jest często trudne i skomplikowane, ze względu na jej rolę homeostatyczną, rozmaite funkcje metaboliczne, ale także fenomenalne zdolności do regeneracji po uszkodzeniu. Choroby wątroby i dróg żółciowych mogą prowadzić do zaburzeń w metabolizmie i magazynowaniu białek, tłuszczów, węglowodanów, witamin i mikroelementów oraz w detoksykacji potencjalnie niebezpiecznych produktów ubocznych. Dlatego też problemy, z jakimi należy się zmierzyć, przystępując do leczenia stanów towarzyszących chorobom wątroby dotyczą kilku kluczowych czynników.
Są to:
- odżywianie,
- równowaga wodno-elektrolitowa,
- encefalopatia wątrobowa,
- zaburzenia krzepnięcia.
Leczenie dietetyczne
Ponad połowa krwi zaopatrującej wątrobę oraz większość składników odżywczych pochodzi z krążenia wrotnego, zbierającego bogatą odżywczo krew z przewodu pokarmowego. W chorobach wątroby zmiany dietetyczne mogą odgrywać kluczową rolę w ekspozycji wątroby na składniki pokarmowe, hormony, produkty i toksyny bakteryjne, pochodzące z jelit. Wprowadzenie odpowiedniej diety daje także wymierne korzyści w postaci zmniejszenia lub nawet eliminacji często kosztownego leczenia medycznego.
Podstawowe zasady żywienia psów z chorobami wątroby obejmują:
- Pokrycie zapotrzebowania bytowego na składniki odżywcze w celu podtrzymania masy ciała i zapobiegania jego utracie.
- Dostarczenie podstawowych białek i składników odżywczych do regeneracji hepatocytów.
- Wspomaganie funkcji wątroby poprzez dostarczenie kalorii pozabiałkowych, które mogą być przekształcone w energię bez wytwarzania niebezpiecznych produktów ubocznych. Celem jest maksymalne ograniczenie podaży oraz produkcji związków potencjalnie toksycznych.
- Leczenie powikłań dysfunkcji wątroby, zwłaszcza encefalopatii wątrobowej, a także nadciśnienia wrotnego i wodobrzusza.
Dieta powinna więc zawierać dobrej jakości białko, którego nie należy ograniczać, chyba że obecna jest:
- encefalopatia wątrobowa,
- hiperammonemia,
- krystaluria (kryształy chlorku amonu w moczu).
Jeśli u psa nie występują wymioty, zapotrzebowanie na białko można z powodzeniem pokryć za pomocą dostępnych w lecznicach weterynaryjnych specjalistycznych diet leczniczych, które zawierają odpowiednie dawki wysokiej jakości białka, tłuszczu i węglowodanów, odpowiednie witaminy i minerały.
Energia
Przemiana aminokwasów pochodzących z białka pokarmowego w glukozę i energię (w procesie glukoneogenezy) powoduje powstawanie amoniaku, który u pacjentów z chorą wątrobą jest produktem niepożądanym. Dlatego też ważne jest dostarczanie w diecie kalorii pozabiałkowych. Zapobiega to zużywaniu aminokwasów do produkcji energii, ogranicza konieczność glukoneogenezy, a także zabezpiecza odtwarzanie zapasów glikogenu, który jest łatwo dostępną rezerwą węglowodanów.
Co można więc zrobić?
Korzystnie jest zwiększyć zawartość tłuszczu w diecie, który nie tylko zwiększa zagęszcza pokarm energetycznie, ale także poprawia smakowitość. Jest to szczególnie ważne u psów ze zmniejszonym lub zmiennym apetytem, co jest częste w chorobach wątroby. Ponieważ w hepatopatiach często występuje nietolerancja glukozy, ograniczająca jej utylizację, tłuszcz może być także lepszym źródłem energii niż węglowodany proste. Wskaźnikiem klinicznym, iż pies otrzymuje dostateczną ilość energii jest utrzymywanie się jego masy ciała na optymalnym poziomie.
Białko
Stosunkowo częstym objawem klinicznym u psów z chorobą wątroby jest niedożywienie białkowe, prowadzące do utraty masy ciała, spadku masy mięśni i hipoalbuminemii. Dodatkowo zapotrzebowanie na biało chorych zwierząt jest większe niż zdrowych. Wynika to ze zwiększonego obiegu białek, regeneracji komórek wątroby, a także czasami ze zmian w przyswajaniu niektórych składników odżywczych. Tak więc restrykcyjne ograniczenie białek w diecie może być (i często jest) szkodliwe. Jeśli więc bilans azotowy jest ujemny, ograniczenie białek nie ma sensu. Spowoduje to tylko nasilony rozpad białek endogennych, a efekt będzie odwrotny do zamierzonego, bo dojdzie nie tylko do zwiększenia poziomu amoniaku, ale także pojawią się zaniki mięśniowe.
Z drugiej strony nadmierna podaż białek może być szkodliwa u pacjentów z zaawansowaną niewydolnością wątroby czy zespoleniem wrotno-obocznym. Ci pacjenci mogą nie być w stanie odtruć organizmu ze zwiększonej ilości amoniaku, powstającego wskutek rozkładu białek. Według badań eksperymentalnych podaż białka w diecie u psów z chorobami wątroby powinna wynosić minimum 2,3g/kg/dzień (10-14% kalorii powinno pochodzić z białka) w celu utrzymania bilansu azotowego. Dodatni bilans azotowy ma ważne znaczenie w regeneracji wątroby, a także w zapobieganiu objawom encefalopatii.
Białka, podawane psom z chorobami wątroby powinny być wysokiej jakości. Są one lekkostrawne i w wyniku ich przemian powstaje minimalna ilość amoniaku. Tradycyjnie zalecano dietę opartą na produktach mlecznych (biały ser, mleko) lub jajach. Produkty mleczne są korzystne, ponieważ mają stosunkowo wysoki stosunek węglowodanów do białek, wpływają na pasaż jelitowy i pH, a także mają zróżnicowany skład aminokwasowy. Białka roślinne zawarte np. soi również mogą mieć korzystny wpływ. Soja dodatkowo dostarcza błonnika, który bierze udział w eliminacji amoniaku i toksyn wraz z kałem.
Tłuszcz
Ograniczenie tłuszczu w diecie jest wskazane u psów z zastojem żółci, wywołującym stolce tłuszczowe. W takim przypadku zaleca się stosowanie trójglicerydów o średniej długości łańcucha. Są one łatwiej trawione przy braku soli kwasów żółciowych, dostarczają energii oraz umożliwiają dowóz witamin rozpuszczalnych w tłuszczach. Niezłym rozwiązaniem w takich sytuacjach jest stosowanie oleju kokosowego.
W większości przypadków jednak u psów z chorobami wątroby dodatek tłuszczu jest wskazany. W badaniach eksperymentalnych wykazano, iż diety z wysoką zawartością tłuszczu przedłużały życie psów z niewydolnością wątroby. Zaleca się podaż 2-3g/kg/dzień (30-50% wszystkich kalorii). Dieta niskobiałkowa, z wysoką zawartością tłuszczu powinna być dobrze tolerowana przez psy z chorobami wątroby i dróg żółciowych.
Węglowodany
Metabolizm węglowodanów u psów z chorobami wątroby może być poważnie zaburzony, w wyniku czego dochodzi do nietolerancji glukozy oraz problemów z utrzymaniem normoglikemii z powodu upośledzenia glukoneogenezy. By przedłużyć czas dopływu glukozy do wątroby oraz zmniejszyć krótkoterminowe zapotrzebowanie na insulinę, pacjentom z nietolerancją glukozy można podawać węglowodany złożone w formie skrobi. Przyjmowanie węglowodanów z pokarmem nasila procesy anaboliczne – aminokwasy wchłanianie z jelita cienkiego ulegają raczej przemianie w białko niż w glukozę, zmniejszając w ten sposób wytwarzanie amoniaku. Zalecana dzienna podaż węglowodanów to 5-8 mg/kg/dzień (30-50% energii metabolicznej).
Witaminy i substancje mineralne
W przebiegu schorzeń wątroby i dróg żółciowych może dochodzić do niedoborów różnych witaminy i substancji mineralnych.
Oszacowanie potrzeb danego pacjenta może być trudne.
- Jeśli u psa czas krzepnięcia uległ wydłużeniu i występuje u niego skłonność do krwawień, należy stosować witaminę K.
- Zapotrzebowanie na witaminy rozpuszczalne w wodzie (B kompleks) rośnie z podażą kalorii i zaleca się podwojenie podstawowego zapotrzebowania.
- Witaminę C można podawać w dawce 25 mg/kg m.c. – wyrównuje to jej zmniejszoną syntezę. Nie powinno się jej podawać w przypadku zatrucia żelazem lub miedzią, ponieważ może zwiększać stopień uszkodzenia wątroby w wyniku przyspieszania utleniania lipidów.
- Podawanie witaminy E jest korzystne u psów z chorobami wątroby związanymi z zaburzoną gospodarką miedzi.
- Witaminy rozpuszczalne w tłuszczach powinno się stosować ostrożnie – przedawkowanie witaminy A, D lub K może być toksyczne. Ich wysokie dawki są zarezerwowane dla pacjentów z zaburzeniami wchłaniania tłuszczu.
- Podawanie cynku chroni wątrobę przed uszkodzeniem związanym z gromadzeniem miedzi w hepatocytach. Hamuje on wchłanianie miedzi z przewodu pokarmowego poprzez indukcję metaloenzymu, chelatującego miedź. Podobny proces zachodzi w wątrobie. Efekty te są bardzo korzystne u pacjentów z chorobami wątroby przebiegającymi ze spichrzaniem miedzi oraz u pacjentów z cholestazą, gdy spada eliminacja miedzi z żółcią. Cynk pełni też rolę w detoksykacji amoniaku poprzez syntezę mocznika i może być pomocny w zmniejszaniu produkcji amoniaku w mięśniach.
- Pacjenci z chorobami wątroby i hipoalbuminemią i/lub nadciśnieniem wrotnym powinni otrzymywać średnią ilość sodu. W tych przypadkach nadmierna ilość sodu może spowodować zaostrzenie wodobrzusza.
Wiele zwierząt z chorobami wątroby ma jadłowstręt i może nie tolerować nowej diety. Dlatego najważniejsze jest, by pokarm był smaczny. Karmę dla psa powinno się stopniowo mieszać z pokarmem, do którego pies jest przyzwyczajony. Należy podawać tylko świeży pokarm, a przed podaniem psu warto podgrzać go do temperatury ciała.
Dzienną dawkę można podzielić na kilka niewielkich posiłków, podawanych w ciągu całego dnia. To pomoże zmniejszyć hipoglikemię, wynikającą z głodzenia i zwiększyć dzienną tolerancję białek.
Należy zapobiegać zaparciom, ponieważ powodują one wzrost produkcji i wchłaniania toksyn z okrężnicy, co zaostrza objawy encefalopatii. W przebiegu ostrych stadiów chorób wątroby, u pacjentów ze zmianami martwiczo-zapalnymi, należy zapobiegać utracie masy ciała. Z kolei u pacjentów z przewlekłymi hepatopatiami ważne jest utrzymanie optymalnej wagi.
Płynoterapia
Terapia płynami jest istotną częścią postępowania z pacjentami z żółtaczką. Psy z hipoalbuminemią są bardzo podatne na przeciążenie płynami podawanymi dożylnie, dlatego też powinny być ściśle monitorowane.
Przy leczeniu płynami powinno się uwzględnić takie czynniki, jak:
- hipowolemia,
- hipoalbuminemia,
- utrata krwi,
- predyspozycja do obrzęków,
- posocznica.
Zwiększona wrażliwość na przeciążenie płynami wynika z faktu, iż pacjent z przewlekłą chorobą wątroby może mieć aktywny układ renina-angiotensyna-aldosteron z powodu (możliwej) niewystarczającej objętości krwi. Dobrym sposobem podawania płynów dożylnych takim pacjentom jest powolny wlew zarówno krystaloidów, jak i koloidów.
Pacjentom z hipoproteinemią mogą przynieść korzyść wlewy albumin. Chociaż albuminę ludzką podawano bez powikłań kilku psom, jednakże zaleca się stosować osocze specyficzne dla gatunku. Każde obce białko zwiększa ryzyko wystąpienia reakcji anafilaktycznej, dlatego też należy zachować szczególną ostrożność przy jego podawaniu.
Jakiekolwiek reakcje alergiczne powinny skłonić do natychmiastowego przerwania infuzji osocza. Jeśli jest kłopot z utrzymaniem prawidłowego stężenia glukozy we krwi, należy podawać dożylnie roztwory zawierające dekstrozę.
Hiperglikemia może skutkować kilkoma poważnymi powikłaniami, w tym upośledzeniem odporności, sprzyjającemu infekcjom, diurezą osmotyczną z towarzyszącą jej utratą ważnych elektrolitów i witamin rozpuszczalnych w wodzie, a także stanowi czynnik przyczyniający się do wystąpienia kwasicy oddechowej. Jeśli jednak u psa występuje hipoglikemia, należy jej przeciwdziałać, podając dekstrozę.
Leczenie niedokrwistości
Niedokrwistość występująca przy chorobie wątroby może być jedno- lub wieloczynnikowa. Może wystąpić utrata krwi w wyniku powolnego krwawienia z wrzodów żołądka, zwłaszcza, jeśli przyczyną choroby wątroby jest guz z komórek tucznych. Choroba wątroby może mieć związek z wrzodami żołądka. Innymi przyczynami może być niedokrwistość towarzysząca chorobie przewlekłej lub w przebiegu jakiejkolwiek choroby współistniejącej (np. babeszjozy). W takich sytuacjach można rozważyć transfuzję krwi.
Postępowanie przy encefalopatii wątrobowej
Zdrowa wątroba stanowi barierę dla potencjalnie neurotoksycznych substancji, które mogą pochodzić z przewodu pokarmowego. Gdy dochodzi do znacznego upośledzenia jej funkcji, a także przy obecności zespolenia wrotno-obocznego, toksyczne substancje dostają się do krążenia obwodowego i mózgowego. Najgroźniejsze neurotoksyny są substancjami azotowymi. Pochodzą one z przewodu pokarmowego, gdzie są syntetyzowane przez florę jelitową lub dostają się tam z pożywieniem.
Encefalopatia wątrobowa to zespół objawów neurologicznych pochodzenia ośrodkowego. Ten zespół kliniczny rozwija się u psów z niewydolnością wątroby na skutek krytycznej utraty czynnej masy narządu (o 60-70%) lub zespolenia wrotno-obocznego.
Objawy kliniczne związane z encefalopatią mogą mieć przebieg:
- ostry,
- przewlekły,
- postępujący,
- epizodyczny.
Objawy encefalopatii wątrobowej u psa
Najczęstsze objawy “łagodne”
- jadłowstręt,
- letarg,
- ospałość,
- ślinotok,
- wymioty,
- objawy chorobowe związane z dietą,
- spowolnienie uczenia się, problemy ze szkoleniem psa.
Najczęstsze objawy kliniczne
- zmiany osobowości:
- drażliwość,
- agresja,
- obniżona reaktywność,
- wydawanie nienormalnych dźwięków,
- niezborność,
- osłabienie,
- zmiana odpowiedzi na leki (przedłużone działanie lub wzrost wrażliwości na leki).
Objawy rzadziej występujące:
Postępowanie w przypadku encefalopatii wątrobowej jest kluczowym elementem leczenia pacjenta z ciężką chorobą wątroby.
Główne strategie obejmują:
- unikanie wystąpienia hipokaliemii lub zasadowicy metabolicznej,
- ukierunkowane i agresywne leczenie krwawienia z przewodu pokarmowego,
- utrzymywanie prawidłowego ciśnienia krwi,
- unikanie podawania białka,
- utrzymywanie prawidłowej równowagi wodno-elektrolitowej i kwasowo-zasadowej,
- optymalizacja flory bakteryjnej jelit. Cel ten uzyskuje się za pomocą różnych metod. W celu usunięcia bakterii, wytwarzających amoniak w świetle przewodu pokarmowego można doustnie podawać neomycynę lub metronidazol. Do regulacji flory bakteryjnej w jelitach można stosować laktulozę – ma ona zdolność utrzymywania kwaśnego środowiska w świetle okrężnicy, zapobiegając w ten sposób konwersji jonów amonowych do bardziej przyswajalnego amoniaku.
W leczeniu encefalopatii istotne znaczenie ma zapobieganie produkcji toksyn i ograniczenie ich wchłaniania z jelit. Można to osiągnąć, ograniczając spożycie produktów, które ulegają przemianie w toksyny oraz modyfikując florę bakteryjną i pH światła jelita. Najważniejsze jest zapobieganie hiperammonemi, jednak należy brać pod uwagę także inne mechanizmy toksyczne.
Amoniak
Amoniak jest substancją neurotoksyczną. Wątroba jest jedynym narządem w organizmie, który ma zdolność przemiany dużych ilości amoniaku w mocznik – czyli w produkt, który może być bezpiecznie wydalony. Podstawowym źródłem amoniaku jest przewód pokarmowy, a większość tego związku (około 75%) jest wytwarzana przez drobnoustroje w okrężnicy. Większość amoniaku jest wychwytywana przez wątrobę z żyły wrotnej, a reszta, która przenika do krążenia systemowego ulega detoksykacji w mięśniach szkieletowych. Utrata masy mięśniowej prowadzi do zmniejszenia tej detoksykacyjnej funkcji. Prawidłowe odżywianie jest więc ważne, bo ogranicza katabolizm tkanek pacjenta, który prowadzi do produkcji amoniaku.
Stan kliniczny pacjentów z niewydolnością wątroby poprawiają środki farmakologiczne, które zmniejszają produkcję i wchłanianie amoniaku z jelit. Odpowiednia dieta jest równie ważna. Można zmniejszyć ilość białek w pożywieniu, które dochodzi do okrężnicy. Tym samym stosuje się dietę z białkami dobrze trawionymi, które są wtedy całkowicie przyswajane w jelicie cienkim. Proces ten można ułatwić, podając częstsze posiłki o mniejszej objętości. Wówczas maksymalnie wykorzystuje się zdolności trawienne i absorpcyjne jelita cienkiego.
W leczeniu encefalopatii można stosować rozpuszczalny błonnik. Powoduje on zwiększenie wykorzystania substancji azotowych przez bakterie jelitowe, a następnie ich eliminację wraz z kałem, hamuje wytwarzanie amoniaku przez bakterie oraz zwiększa przemianę amoniaku w niewchłanialny jon amonowy (na skutek zakwaszenia środowiska). Błonnik nierozpuszczalny z kolei skraca czas pasażu przez okrężnicę i zapobiega zaparciom. Dlatego też u psów z chorobami wątroby stosowanie diety opartej na warzywach, zawierającej błonnik rozpuszczalny i nierozpuszczalny może przynieść sporo korzyści.
Kwas gamma-aminomasłowy (GABA) i endogenne benzodiazepiny (BDA)
GABA jest podstawowym neuroprzekaźnikiem w mózgu, a podwyższenie jego poziomu jest związane z encefalopatią wątrobową. W warunkach fizjologicznych GABA powstaje pod wpływem działania bakterii okrężnicy na białko i jest następnie metabolizowany przez wątrobę. Składniki diety, które ograniczają wytwarzanie amoniaku, mają taki sam wpływ na GABA. Działanie benzodiazepin endogennych jest związane z ich oddziaływaniem na receptory gabaergiczne – wpływają one na hamowanie układu nerwowego, które ma miejsce w przebiegu encefalopatii wątrobowej. BDA mogą być wytwarzane przez bakterie jelitowe, ale także mogą pochodzić z pokarmu – pszenicy, ziemniaków, ziaren soi i grzybów.
Leczenie hepatoprotekcyjne i odtruwające
Komórki wątrobowe są szczególnie podatne na toksyczne uszkodzenia. W normalnych warunkach hepatocyty są chronione przez rozmaite mechanizmy obronne. Jednak w przypadku chorób wątroby dochodzi do nasilenia stresu oksydacyjnego, w wyniku którego powstają tzw. reaktywne formy tlenu (wolne rodniki). Odpowiadają one za uszkodzenie wielu składników komórki, również w hepatocytach. W warunkach fizjologicznych w hepatocytach obecne są mechanizmy, które w różny sposób mogą je zabezpieczać przed uszkodzeniami wywołanymi wolnymi rodnikami Działanie ochraniające może zachodzić na drodze enzymatycznej oraz nieenzymatycznej.
Enzymatyczne oksydanty to:
- dysmutaza ponadtlenkowa,
- katalaza,
- peroksydaza glutationu,
- transferaza glutationu.
Nieenzymatyczne antyoksydanty to:
- antyoksydanty endogenne, np.:
- glutation,
- bilirubina,
- cysteina,
- tauryna,
- melatoina,
- kwas moczowy;
- środki odżywcze, np.:
- witamina E,
- witamina A,
- β-karoten,
- witamina C;
- środki przejściowo wiążące jony metali:
- ceruloplazmina,
- laktoferyna,
- transferyna,
- ferrytyna;
- inne antyoksydanty:
- ubichinon (koenzym Q10),
- fitoestrogeny,
- flawonoidy.
Do antyoksydantów stosowanych w chorobach wątroby należą m.in.:
- S-adenozylometionina (SAMe),
- sylimaryna,
- witaminy C i E,
- cynk.
S-adenozylometionina (SAMe)
Jest to endogenny związek, obecny w każdej komórce organizmu. Stanowi uzupełnienie diety w sytuacjach, gdy jego endogenne wytwarzanie jest upośledzone lub niedostateczne. Wskazania do stosowania SAMe obejmują niemal wszystkie choroby wątroby, ale głównie toksyczne uszkodzenie wątroby i zatrzymanie żółci. S-adenozylometionina zmniejsza toksyczny efekt oksydacyjny sterydów, zmniejsza zastój żółci i zwłóknienie wątroby. Zalecana dawka dla psów wynosi 17-10 mg/kg m.c. doustnie raz dziennie na czczo przez kilka tygodni lub miesięcy, stosowanie do zapotrzebowania.
Sylimaryna (sylimarin, sylimarol, legalon)
Jest to ekstrakt z ostropestu plamistego, któremu przypisuje się ochronne działanie na komórki wątrobowe. Sylimaryna ponadto sprzyja regeneracji hepatocytów, ma działanie przeciwzapalne, przeciwutleniające. Działa jako zmiatacz wolnych rodników i powoduje wzrost wydzielania żółci. Zalecana dawka dla psów to 7-15 mg/kg m.c./ dzień.
Witamina E
Jest syntetyzowana w roślinach i magazynowana głównie w olejach roślinnych, orzechach, nasionach i ziarnach zbóż. Jest ona silnym antyoksydatnem i może mieć ochronne działanie na hepatocyty. Jest szczególnie zalecana w przypadku zatrucia miedzią, ponieważ w takich przypadkach następuje spadek ilości witaminy E w hepatocytach. W chorobach z zastojem żółci u psów zaleca się podawanie witaminy E w dawce 10-15 j.m./kg m.c./dobę.
Cynk
Jest mikroelementem, którego głównym źródłem są tkanki zwierzęce i włókniste elementy roślinne. Wysoka zawartość żelaza, miedzi i wapnia w pożywieniu hamuje wchłanianie cynku z przewodu pokarmowego. Cynk uczestniczy w wielu procesach metabolicznych, jak np. przemiany kwasów nukleinowych, metabolizm węglowodanów, synteza białek, gojenie ran oraz wzrost i reprodukcja. Przy przewlekłych chorobach wątroby u psów dochodzi do niedoboru tego mikroelementu. Cynk jest stosowany w celu ograniczenia wchłaniania miedzi z przewodu pokarmowego przy chorobach wątroby przebiegających ze spichrzaniem miedzi. Dodatkowe korzyści z jego podawania to oddziaływanie antyoksydacyjne oraz ograniczające powstawanie włókniaków.
Leczenie przewlekłych chorób wątroby
Leczenie przewlekłego zapalenia wątroby wywołanego działaniem leków opiera się głównie na wycofaniu leku, powodujące zatrucie. Terapia psów z innymi przewlekłymi chorobami wątroby polega na wprowadzeniu leczenia wspomagającego oraz swoistej terapii, zmniejszającej natężenie procesów patologicznych (takich jak spichrzanie miedzi, naciek komórek jednojądrzastych czy zwłóknienia). Jeśli została zidentyfikowana pierwotna przyczyna choroby, powinno się wdrożyć odpowiednie leczenie (jeśli to możliwe). Zwykle niestety nie udaje się wyeliminować pierwotnej przyczyny, stąd też rokowanie zwykle jest ostrożne do złego.
Zapobieganie i leczenie spichrzenia miedzi (u ras predysponowanych):
Zmniejszenie podaży miedzi w diecie u psów
- Diety gotowane w domu oparte na twarogu, jajku gotowanym na twardo i ryżu z dodatkiem oleju roślinnego, witamin i minerałów. Zawartość miedzi w pokarmie nie powinna przekraczać 2 mg/kg pokarmu. Nie powinno się podawać wątroby, podrobów, płatków śniadaniowych, owoców morza, orzechów, suszonych owoców, grzybów, białego chleba, kasz i roślin strączkowych, ponieważ są one bogate w miedź.
- Gotowe diety weterynaryjne: np. Hill’s l/d, i/d lub h/d.
Zmniejszenie wchłaniania miedzi z jelit.
U chorych przedstawicieli rasy West Highland White Terrier oraz Bedlington Terrier, a także u innych ras predysponowanych do spichrzania miedzi, korzystne jest stosowanie soli cynku, jednak pod warunkiem, że lek zostanie wprowadzony, zanim dojdzie do znacznego nagromadzenia miedzi w wątrobie. Cynk wchłania się najlepiej, gdy podaje się go bez pokarmu. Jeśli pojawią się wymioty po leku, można go podawać z niewielką ilością tuńczyka. Cynk zmniejsza stopień wchłaniania miedzi z przewodu pokarmowego poprzez stymulację wytwarzania białka metalotioneiny w śluzówce jelit.
Miedź, znajdująca się w przewodzie pokarmowym (pochodzi ona z pokarmu lub wydzielin przewodu pokarmowego) ma większe powinowactwo do tego białka niż cynk, dzięki czemu metalotioneina jest związana w komórkach błony śluzowej jelita, które następnie ulegają złuszczeniu i wydaleniu z organizmu.
Celem takiego leczenia jest utrzymanie stężenia cynku w surowicy (mierzonego co 2-3 miesiące) w granicach 200-300 μg/dl, ale nie przekraczającego 600 μg/dl.
- Octan lub siarczan cynku 100-200 mg 2 razy dziennie na godzinę przed posiłkiem przez 3-6 miesięcy, potem 50 mg 2 razy dziennie.
Leczenie nadmiaru miedzi.
U psów, u których doszło do nagromadzenia znacznych ilości miedzi w wątrobie stosuje się leki chelatujące miedź i nasilające jej usuwanie z wątroby. Leczenie takie prowadzi się do czasu osiągnięcia prawidłowego stężenia miedzi w wątrobie (ocenionego na podstawie badania bioptatu tkanki wątrobowej). Przy skutecznym leczeniu dalsze postępowanie opiera się na stosowaniu odpowiedniej diety oraz preparatów cynku.
Do środków chelatujących miedź, stosowanych u psów należą:
- D-penicylamina (Cuprenil) w dawce 10-15 mg/kg doustnie do 12 godzin na 30 minut przed posiłkiem. Lek ten ma również słabe działanie hamujące zwłóknienie oraz przeciwzapalne. Często występujące działania niepożądane (wymioty, brak apetytu) można ograniczyć poprzez rozpoczęcie podawania leku od najmniejszej zalecanej dawki i podając w dawkach podzielonych. Efekty w postaci zmniejszenia stężenia miedzi w wątrobie pojawiają się dopiero po kilku miesiącach leczenia. U West Highland White Terrierów pod wpływem leczenia D-penicylaminą zawartość miedzi w wątrobie zmniejsza się o około 900 μg/g suchej masy tkanki wątrobowej w ciągu roku.
- Trientine w dawce 10-15 mg/kg doustnie co 12 godzin na 30 minut przed posiłkiem. Lek ten stosuje się przede wszystkim u pacjentów, którzy nie tolerują D-penicylaminy.
Działanie przeciwzapalne i immunosupresyjne
- Glikokortykosteroidy (prednizon, prednizolon). Stosowanie sterydoterapii u psów z przewlekłym zapaleniem wątroby jest kontrowersyjne. Jednakże podawanie glikokortykosteroidów dobermanom często przynosi lepsze skutki, niż podawanie środków chelatujących miedź. Przypuszczalnie podobny efekt uzyskuje się również u psów innych ras z hepatopatiami wywołanymi spichrzaniem miedzi o nieznanej etiologii. Niejednokrotnie podawanie sterydów wiąże się z dłuższym czasem przeżycia. Celem leczenia glikokortykosteroidami u pacjentów z hepatopatią na tle spichrzania miedzi jest przede wszystkim ograniczenie zapalenia. U psów najczęściej stosowany jest prednizon, a prednizolon jest jego aktywnym metabolitem. Jednak ze względu na fakt, iż u zwierząt z chorobami wątroby konwersja prednizonu do prednizolonu może być zaburzona, zaleca się podawanie tego ostatniego.
- Azathioprine w dawce 50 mg/m2 doustnie co 24 godziny.
Podaje się ją początkowo łącznie z prednizonem, a później co drugi dzień, naprzemiennie z prednizonem (1 mg/kg dziennie doustnie). Azatioprynę wprowadza się do leczenia w celu utrzymania remisji objawów i zminimalizowania działania ubocznego glikokortykosteroidów.- Dobermany: prednizolon 1,1 mg/kg 2 razy dziennie, azathioprine 1-2 mg/kg raz dziennie.
- Substancje hamujące zwłóknienie.
- Leki te bywają jedynym elementem leczenia pacjentów z chorobami wątroby, przebiegającymi ze zwłóknieniem. Można je stosować w leczeniu pierwotnej hepatopatii zwłóknieniowej (np. idiopatyczne zwłóknienie wątroby) lub też gdy pies nie toleruje albo jest oporny na glikokortykosteroidy, szczególnie gdy występują objawy kliniczne nadciśnienia wrotnego (wodobrzusze i objawy encefalopatii wątrobowej).
- Najczęściej używanym lekiem jest kolchicyna (0,03 mg/kg doustnie raz dziennie), jednak żeby był efekt, musi być podawana miesiącami lub nawet latami. Hamuje ona wytwarzanie kolagenu i zwiększa aktywność kolagenazy.
Leczenie uzupełniające:
Przeciwutleniacze:
- Witamina E (400-500 IU/dzień doustnie) może chronić komórki wątrobowe przed toksycznym i uszkadzającym działaniem miedzi i nadmierną koncentracją kwasów żółciowych podczas cholestazy.
- S-adenozylometionina (20 mg/kg raz dziennie, najlepiej rano na czczo).
Jest prekursorem glutationu i może przynosić dobroczynne skutki u zwierząt z ostrą toksyczną hepatopatią. Substancja ta naturalnie występuje w większości komórek organizmu, przywraca prawidłową rezerwę glutationu, usuwa wolne rodniki tlenowe oraz chroni komórki wątroby przed działaniem kwasów żółciowych. - Kwas askorbinowy 25 mg/kg dziennie doustnie – u psów z niewydolnością wątroby dochodzi do zmniejszonej zdolności wątroby do jego wytwarzania.
Terapia zmniejszająca cholestazę
Kwas ursodezoksycholowy (10-15 mg/kg doustnie co 24 godziny) może przynosić skutek u pacjentów z przewlekłym zapaleniem wątroby. Wypiera on szkodliwe kwasy żółciowe z puli kwasów żółciowych i chroni komórki wątrobowe przed uszkodzeniami oksydacyjnymi. Zwiększa wątrobowy przepływ żółci i moduluje odpowiedź cytokin.
Wspomaganie dietetyczne
Wspomaganie dietetyczne u pacjentów z przewlekłymi chorobami wątroby ma na celu zapewnienie odpowiedniej podaży substancji odżywczych oraz kalorii, a jednocześnie zminimalizowanie zaburzeń w metabolizmie białek (prowadzących do wystąpienia lub nasilenia objawów encefalopatii wątrobowej).
Dieta taka powinna być wysoce strawna, zawierać białko najwyższej jakości w umiarkowanej ilości, a źródłem kalorii powinny być źródła inne niż białko.
Rokowanie przy żółtaczce psów
Podobnie, jak przy wszelkich innych zaburzeniach, tak i w przypadku żółtaczki rokowanie uzależnione jest od przyczyny ją wywołującej oraz odpowiedzi psa na leczenie.
- Psy z żółtaczką przedwątrobową wywołaną hemolizą mogą całkowicie wyzdrowieć, jeśli choroba podstawowa zostanie zidentyfikowana i skutecznie leczona. Jednakże śmiertelność pacjentów z żółtaczką przedwątrobową może być dość wysoka, jako że wiele psów umiera z powodu choroby leżącej u podstaw żółtaczki.
- Pacjenci z żółtaczką z powodu pierwotnej choroby wątroby mogą całkowicie wyzdrowieć, zwłaszcza jeśli problem związany był z lekiem lub toksyną. Rokowanie w takich przypadkach jest dobre, pod warunkiem, że wyeliminuje się lub maksymalnie ograniczy dalszą ekspozycję na lek lub toksynę oraz wprowadzi się terapię wspomagającą.
- Niektóre rodzaje chorób wątroby, szczególnie przewlekłe zapalenie wątroby lub marskość wątroby mają chroniczny przebieg, charakteryzujący się względnie spokojnymi okresami przeplatanymi z okresami bardziej aktywnej choroby. U nich żółtaczka może się rozwinąć, a następnie ustąpić.
- U pacjentów z żółtaczką pozawątrobową jej objawy kliniczne ustępują po odblokowaniu niedrożności lub jeśli niedrożna część dróg żółciowych jest poddana chirurgicznej naprawie albo usunięciu.
Niemniej jednak prognoza długoterminowa uzależniona jest od przyczyny pierwotnej zablokowania lub uszkodzenia przewodu żółciowego.- Pacjenci z pourazowym uszkodzeniem pęcherzyka żółciowego lub przewodu żółciowego czy też z niedrożnością wywołaną kamieniami mogą sobie dobrze radzić, jeśli problem zostanie rozwiązany, jednak u pacjentów z rakiem przewodu żółciowego lub pęcherzyka żółciowego zwykle rokowanie jest złe.
- U psów z niedrożnością dróg żółciowych wtórną do zapalenia trzustki rokowanie jest najlepsze, jeśli niedrożność ustąpi bez interwencji chirurgicznej. Niektóre psy, które wymagają zabiegu chirurgicznego i zastosowania procedury ponownego ustalenia prawidłowego przepływu żółci również mają się całkiem dobrze, ale niektórzy pacjenci doświadczają przewlekłych problemów z infekcją, stanami zapalnymi lub postępującą chorobą wątroby po zakończeniu operacji.
Zapobieganie żółtaczce
Nie ma konkretnych środków zapobiegawczych w przypadku większości zaburzeń, powodujących żółtaczkę u psów. Rutynowe szczepienia ochronne chronią przed zakaźnym zapaleniem wątroby powodowanym przez adenowirusa oraz bakterie Leptospira, a unikanie kleszczy oraz ich zwalczanie może zminimalizować ryzyko wystąpienia babeszjozy. Oczywiste jest również unikanie ekspozycji na środki potencjalnie hepatotoksyczne. Psy, u których występują szczególne predyspozycje do wystąpienia chorób wątroby powinny być regularnie kontrolowane.
Najczęstsze choroby i stany patologiczne, doprowadzające do żółtaczki u psów
Ostre zapalenie wątroby (hepatitis acuta)
Ostre zapalenie wątroby może być ropne, np. w wyniku przerzutów drobnoustrojów ropotwórczych z ogniska pierwotnego lub nieropne – często w przebiegu takich chorób zakaźnych, jak zakaźne zapalenie wątroby psów, leptospiroza, a niekiedy także na skutek zatruć.
Zakaźne zapalenie wątroby psów/choroba Rubartha
Czynnikiem wywołującym chorobę Rubartha jest adenowirus psi typu I.
Psy zarażają się zwykle przez kontakt bezpośredni z chorymi zwierzętami, a także pośrednio przez kontakt z:
- przedmiotami i karmą skażonymi śliną,
- kałem i moczem.
Możliwe jest także przeniesienie wirusa przez:
Przebieg choroby może być bezobjawowy, wówczas występuje jedynie przejściowe, jedno- lub dwudniowe posmutnienie i utrata apetytu.
W przebiegu ostrym pojawia się:
- gorączka,
- zaburzenia ze strony oczu, manifestujące się nadwrażliwością na światło,
- powiększenie węzłów chłonnych,
- wymioty,
- biegunka,
- zapalenie gardła i migdałków,
- powiększenie i bolesność wątroby,
- w końcu żółtaczka.
W konsekwencji dochodzi do krwawienia z nosa i dziąseł, wodobrzusza, zaburzeń świadomości, drgawek, śpiączki i śmierci w ciągu 5 dni. Możliwy jest także przebieg nadostry choroby, dotyczący zwłaszcza szczeniąt, które padają nagle bez poprzedzających objawów klinicznych. Chorobę Rubartha rozpoznaje się na podstawie objawów klinicznych i badań serologicznych oraz wykrywaniu wirusa w kale i moczu. W zapobieganiu zakaźnemu zapaleniu wątroby najważniejsze są szczepienia ochronne. Leczenie jest objawowe.
Leptospiroza
Leptospiroza to odzwierzęca choroba, występująca na całym świecie wśród różnych gatunków zwierząt. Wywołana jest przez różne antygenowo serowary gatunku Leptospira interrogans sensu lato.
Bakterie te mogą być przenoszone pomiędzy zwierzętami przez kontakt bezpośredni (kontakt z zakażonym moczem, krycie, rany kąsane czy spożycie zakażonych tkanek) oraz pośredni przez kontakt zwierząt z zanieczyszczoną wodą, glebą lub żywnością. U psów choroba przebiega w postaci nadostrej, ostrej, podostrej lub przewlekłej/subklinicznej. Postać nadostra cechuje się występowaniem leptospir we krwi oraz nagłymi padnięciami. Postać ostra i podostra występuje najczęściej u psów w wieku poniżej 4 lat (w tym także u szczeniąt).
Postać podostra
Zakażenia podostre cechują się:
- gorączką,
- utratą apetytu,
- wymiotami,
- wzmożonym pragnieniem,
- odwodnieniem organizmu.
W wyniku zapalenia mięśni, opon mózgowo-rdzeniowych oraz nerek obserwuje się niechęć zwierząt do ruchu i występowanie przeczulicy. Błony śluzowe są przekrwione, widoczne są też krwawe wybroczyny na śluzówkach. Zapaleniu spojówek, zapaleniu migdałków oraz nieżytowi nosa towarzyszy kaszel i duszność. W wyniku postępującego zaburzenia funkcji nerek dochodzi do zatrzymania moczu lub kompensacyjnego wielomoczu.
Postać ostra
Pierwszymi objawami ostrej postaci choroby są:
- gorączka,
- dreszcze,
- tkliwość mięśni.
Następnie pojawiają się wymioty prowadzące do szybkiego odwodnienia i obwodowej zapaści naczyniowej. W ostrej postaci choroby występuje żółtaczka u psa. W następstwie wysiewu letpospir do krwi dochodzi do poważnego uszkodzenia wątroby. Nasilenie żółtaczki u psa odpowiada poziomowi zmian martwiczych w wątrobie. Zastój żółci na skutek zapalenia wątroby może być tak silny, że kolor kału zmieni się z brązowego na szary. Zaburzenia w krzepnięciu krwi i uszkodzenie naczyń objawiają się krwawieniami z nosa i wybroczynami na błonach śluzowych. U niektórych psów w ostrej leptospirozie dochodzi do wgłobienia jelit.
Objawy śródmiąższowego zapalenia płuc u psa oraz ich przekrwienia obejmują kaszel i utrudnione oddychanie. Po kilku tygodniach lub miesiącach po ostrej fazie choroby może rozwinąć się zapalenie naczyniówki. W przebiegu leptospirozy mogą pojawiać się zaburzenia rozrodu.
Rozpoznanie choroby stawia się na podstawie wywiadu, objawów klinicznych, badań laboratoryjnych i dodatkowych (techniki immunohistochemiczne z użyciem przeciwciał monoklonalnych, test immunofluorescencji pośredniej oraz metody biologii molekularnej). Profilaktyka opiera się na stosowaniu szczepionek, zawierających serotypy wywołujące chorobę na danym terenie. U psów, mających kontakt ze zwierzętami zakażonymi stosuje się profilaktycznie antybiotyki niszczące leptospiry.
Babeszjoza
Babeszjoza to choroba odkleszczowa, którą wywołują bytujące we krwi pierwotniaki Babesia spp. Powodują one przede wszystkim rozpad erytrocytów, dlatego cechą charakterystyczną inwazji jest niedokrwistość, która pociąga za sobą szereg negatywnych konsekwencji, między innymi żółtaczkę u psów. Babeszjoza może przebiegać w formie nadostrej, ostrej przewlekłej lub subklinicznej. W rzadko występującej postaci nadostrej obserwowane jest znaczne uszkodzenie tkanek.
W przebiegu fazy nadostrej dochodzi do:
- obniżenia temperatury ciała,
- wstrząsu,
- śpiączki,
- rozsianego wykrzepiania wewnątrznaczyniowego,
- kwasicy metabolicznej i w konsekwencji śmierci zwierzęcia.
W postaci ostrej obecna jest gorączka i apatia, a najczęstszą zmianą kliniczną jest ostra niedokrwistość hemolityczna.
W tej fazie pojawia się też:
- żółtaczka,
- powiększenie śledziony,
- uogólnione powiększenie węzłów chłonnych,
- możliwe są także wymioty.
Objawy przewlekłej inwazji są słabo nasilone i obejmują:
- przerywaną gorączkę,
- częściowy brak apetytu,
- spadek ogólnej kondycji organizmu,
- uogólnione powiększenie węzłów chłonnych.
Ze względu na przebieg kliniczny wyróżnia się dwa rodzaje babeszjozy:
- niepowikłaną,
- powikłaną.
Powikłania babeszjozy obejmują:
- ostrą niewydolność nerek,
- zaburzenia neurologiczne, będące objawem mózgowej postaci babeszjozy,
- zaburzenia krzepnięcia krwi,
- niedokrwistość hemolityczną na tle odpowiedzi immunologicznej,
- zespół ostrych zaburzeń oddechowych,
- zagęszczenie krwi,
- niedociśnienie tętnicze,
- zmiany w sercu,
- ostre zapalenie trzustki,
- zaburzenia równowagi kwasowo-zasadowej,
- żółtaczkę,
- zmiany wątrobowe.
Żółtaczka u psa, podniesiony poziom enzymów wątrobowych oraz wzrost poziomu kwasów żółciowych (wskazujących na uszkodzenie wątroby) nierzadko towarzyszy babeszjozie. Hiperbilirubinemia może wynikać z nasilonej hemolizy wewnątrznaczyniowej, ale także z uszkodzenia wątroby, które z kolei może być spowodowane działaniem cytokin zapalnych i niedotlenieniem hepatocytów. Hiperbilirubinemia jest typową zmianą występującą w ostrej fazie inwazji Babesia canis. W leczeniu babeszjozy stosowane są leki przeciwbabeszjozowe (Imizol) oraz terapia wspomagająca oraz objawowa. Zapobieganie opiera się na szeroko pojętej walce z kleszczami, jako wektorami pierwotniaków Babesia spp.
Ostre toksyczne zapalenie wątroby (hepatitis toxica acuta)
Powodem ostrego uszkodzenia wątroby może być wiele rozmaitych leków i substancji chemicznych. Ich efektem jest bezpośrednie uszkodzenie komórek wątrobowych lub też wywołanie zaburzeń w homeostazie hepatocytów, prowadzące do ich śmierci. Zmiany histopatologiczne, które powstają w miąższu wątroby mogą mieć charakter martwicy części środkowej zrazika wątrobowego lub zmian zapalnych w polu wrotnym.
Niektóre leki i substancje chemiczne o działaniu hepatotoksycznym to:
- anestetyki:
- chloroform,
- halotan,
- metoksyfluran,
- enfluran,
- leki przeciwarytmiczne:
- kaptopryl,
- enalapril,
- leki przeciwdrgawkowe:
- prymidon,
- fenytoina,
- fenobarbital,
- diazepam,
- leki przeciwbakteryjne i przeciwgrzybicze:
- amoksycylina,
- ampicylina,
- amfoterycyna,
- cefalosporyny,
- chloramfenikol,
- klindamycyna,
- erytromycyna,
- gryzeofulwina,
- ketokonazol,
- metronidazol,
- sulfonamidy z trimetoprymem,
- tetracykliny,
- tiabendazol,
- leki przeciwpasożytnicze:
- mebendazol,
- leki przeciwzapalne:
- acetaminofen (paracetamol),
- naproksen,
- karprofen,
- fenylbutazon,
- kwas acetylosalicylowy,
- octan megestrolu,
- związki arsenu, tal, fosforek cynku,
- aflatoksyny,
- czterochlorek węgla, toluen, terpeny, pestycydy chloroorganiczne.
Objawy kliniczne ostrego toksycznego zapalenia wątroby nie różnią się zasadniczo od zmian wynikających z innych hepatopatii, może poza tempem powstawania oraz stopniem ich nasilenia. Samice wydają się być bardziej wrażliwe na toksyczne uszkodzenie wątroby niż samce. Objawy zależą od indywidualnych cech organizmu, a także od dawki leku, czasu narażenia oraz składu chemicznego.
Często obserwuje się:
- posmutnienie,
- utratę łaknienia,
- okresowe wymioty i/lub biegunkę,
- żółtaczkę (miąższową),
- podwyższoną temperaturę ciała (temperatura obniża się wraz z wystąpieniem żółtaczki),
- bolesność przodobrzusza,
- powiększenie i bolesność wątroby.
W badaniach laboratoryjnych stwierdza się wzrost aktywności ALT, AST (ALT>AST) i AP. Żółtaczka u psa wynika raczej z uszkodzenia hepatocytów niż dróg żółciowych.
Leczenie ostrego zapalenia wątroby tła toksycznego może obejmować:
- natychmiastowe przerwanie narażenia na kontakt z czynnikiem wywołującym uszkodzenie wątroby,
- odżywianie dożylne,
- witaminy B i C,
- preparaty zawierające cholinę, metioninę, L-karnitynę,
- w niektórych przypadkach sterydy,
- leki osłaniające wątrobę (Essentiale forte, hepatil, Hepa-Merz, Coenzym Q10),
- kwas ursodezoksycholowy (Ursopol),
- ścisłą dietę,
- w niektórych przypadkach antybiotykoterapię z zastosowaniem antybiotyków o niewielkiej toksyczności.
Przewlekłe zapalenie wątroby (hepatitis chronica)
Przewlekłe zapalenia wątroby stanowią zróżnicowaną pod względem etiologii grupę schorzeń, a ich wspólną cechą jest występowanie zmian o charakterze zapalno-martwicowym. Przebieg kliniczny tych schorzeń jest mało specyficzny.
Choroba u pacjentów dotkniętych tymi schorzeniami trwa od tygodni, do miesięcy, objawiając się różnymi kombinacjami następujących objawów:
- brak łaknienia,
- ospałość,
- wielomocz,
- wzmożone pragnienie,
- żółtaczka,
- płyn w jamie otrzewnej,
- objawy encefalopatii wątrobowej,
- tendencje do krwawień.
Typowe zmiany laboratoryjne, obserwowane wynikach badań są następujące:
- trwałe zwiększenie aktywności aminotransferazy alaninowej (ALT) i mniej istotne zwiększenie aktywności fosfatazy zasadowej (ALP) oraz gamma-glutamylotransferazy (GGT) we wczesnym stadium choroby,
- w późniejszej fazie utrata wielu funkcji hepatocytów:
- hipoalbuminemia,
- zmniejszone stężenie azotu mocznikowego (BUN),
- zwiększone stężenie kwasów żółciowych w surowicy.
U psów znacznie częściej rozwijają się przewlekłe choroby wątroby, niż ostre hepatopatie.
Przyczyny przewlekłych zapaleń wątroby:
- Predyspozycje rasowe:
- Bedlington terrier – choroba wywołana jest zaburzeniami w wydalaniu miedzi z żółcią. Może ujawnić się poniżej 1 roku życia.
- Doberman – choroba, często tła autoimmunologicznego, występuje zwykle u suk w średnim wieku.
Pierwsze objawy są mało charakterystyczne i obejmują wielomocz i wzmożone pragnienie. Choroba zwykle powoduje marskość wątroby. - Cocker Spaniel,
- Sky Terrier,
- Pudel.
- Choroby zakaźne:
- zakaźne zapalenie wątroby psów (niekiedy),
- leptospiroza.
- działanie leków:
- leki przeciwpadaczkowe,
- oksybendazol,
- karprofen.
- Idiopatyczne zapalenie wątroby
Nabyte choroby wątroby psów wspólnie określane jako przewlekłe zapalenie wątroby:
- Choroby rodzinne:
- Przewlekła choroba spichrzeniowa miedzi Bedlington Terierów,
- Przewlekłe aktywne zapalenie wątroby Skye Terierów i West Highland White Terierów,
- Przewlekłe aktywne zapalenie wątroby Dobermanów,
- Przewlekłe aktywne zapalenie wątroby Spanieli Amerykańskich i Cocker Spanieli,
- Przewlekłe aktywne zapalenie wątroby u Labradorów.
- Choroby wywołane przez leki:
- Dietylkarbamazyna – oksybendazol,
- Leki przeciwdrgawkowe (fenytoina, prymidon, fenobarbital),
- Sulfonamidy z trimetoprymem.
- Choroby zakaźne:
- zakaźne zapalenie wątroby psów,
- leptospiroza,
- Choroby idiopatyczne:
- przewlekłe zapalenie wątroby,
- rozwarstwiające płacikowe zapalenie wątroby.
Rodzinne przewlekłe zapalenia wątroby
Przewlekła choroba spichrzeniowa miedzi u Bedlington Terierów
Inne nazwy tej choroby to:
- zapalenie wątroby spowodowane składowaniem miedzi,
- choroba spichrzeniowa,
- przewlekłe postępujące zapalenie wątroby u Bedlington Terrierów,
- hepatotoksykoza miedzią,
- toksykoza miedzią.
Chorobę wykryto stosunkowo późno, bo w 1975 roku, kiedy to zauważono, że psy rasy Bedlington Terrier stosunkowo często umierają z powodu choroby wątroby.
Objawy są rozmaite:
od zupełnego ich braku i tylko zwiększonej aktywności enzymów wątrobowych w surowicy krwi (u osobników chorujących bezobjawowo) aż do marskości wątroby i jej niewydolności.
Podstawowym zaburzeniem metabolicznym, odpowiedzialnym za chorobę jest gromadzenie miedzi w tkankach w wyniku jej upośledzonego wydzielania wraz z żółcią. Jest to choroba genetyczna, a dziedziczy się jako cecha autosomalna recesywna. Zwykle jej pierwsze objawy pojawiają się w średnim wieku psa.
Stopień nasilenia objawów klinicznych oraz zmian w wynikach badań laboratoryjnych i histologicznych jest ściśle uzależniony od ilości odkładanej w wątrobie miedzi. Objawy kliniczne zwykle nie rozwijają się, dopóki miedź nie nagromadzi się w znacznych ilościach w hepatocytach (około 2000μg/g suchej masy tkanki wątrobowej). W efekcie dochodzi do pęknięcia lizosomów i uwolnienia miedzi, powodującej uszkodzenie hepatocytów. W przypadku uszkodzenia znacznej liczby komórek wątrobowych, miedź dostaje się do krwi i może rozwinąć się niedokrwistość hemolityczna (rzadko).
Możliwe są 3 postaci choroby:
Postać bezobjawowa
Wykrywana przypadkowo podczas rutynowych badań biochemicznych surowicy. Stwierdza się wówczas tylko podwyższoną aktywność ALT.
Postać ostra
Dotyka psy poniżej 6 roku życia. Występuje jako piorunująca postać zapalenia wątroby, bez wcześniej obserwowanych objawów ze strony narządu.
Objawy ostrej postaci to:
- apatia,
- brak apetytu,
- wymioty,
- osowiałość,
- otępienie.
Czasem towarzyszy jej niedokrwistość hemolityczna i żółtaczka.
W badaniu biochemicznym stwierdza się:
- wzrost aktywności enzymów wątrobowych (ALT, AST, ALP i GGT)
- wzrost stężenia kwasów żółciowych,
- hiperbilirubinemię,
- nieprawidłowe parametry krzepnięcia (przedłużone PT i APTT).
Potwierdzeniem rozpoznania jest oznaczenie histochemiczne zawartości miedzi w bioptacie wątroby. Należy natychmiast rozpocząć leczenie podtrzymujące, ponieważ stan ten zagraża życiu zwierzęcia.
Postać przewlekła
Dotyczy psów w średnim wieku, a jej objawy to:
- spadek masy ciała,
- osowiałość,
- wymioty,
- zwiększone pragnienie,
- zwiększone oddawanie moczu,
- żółtaczka,
- wodobrzusze.
Nasilenie objawów klinicznych i zmian histopatologicznych jest bezpośrednio związane ze stopniem akumulacji miedzi w wątrobie. Badanie morfologiczne krwi zwykle nie odbiega od normy. Aktywność enzymów ALT, ALP i GGT w surowicy może być nieznacznie podwyższona. Dochodzi również do rozwoju hipoalbuminemii. Potwierdzenie choroby uzyskuje się po wykonaniu biopsji wątroby i oznaczeniu obecności miedzi w materiale biopsyjnym. Stężenie miedzi w wątrobie zdrowych, młodych i dorosłych psów rasy Bedlington Terrier wynosi 91-358 μg/g suchej masy tkanki wątrobowej lub 10-40 μg/g mokrej masy. U większości chorych (homozygotycznych) osobników stężenie to przekracza 800 μg/g suchej masy, niezależnie od wieku pacjenta w momencie wykonywania biopsji.
W celu wykrycia chorych homozygot oraz nosicieli zaburzenia (rasowe heterozygoty oraz mieszańce) jeszcze przed wystąpieniem objawów klinicznych wykonywało się ilościowe oznaczenie zawartości miedzi w wątrobie psów w wieku 6 miesięcy oraz ewentualne powtórzenie tego badania po 10-12 miesiącach.
- Nosiciele wady mają w obu próbkach prawidłowe lub nieco zwiększone stężenie miedzi w wątrobie (400-700 μg/g suchej masy), ale wyniki obu oznaczeń są zbliżone.
- U osobników chorych stężenie miedzi w drugiej próbce jest zdecydowanie większe niż w pierwszej, co oznacza, że odkładanie miedzi w wątrobie postępuje.
- Osobniki chore i nosiciele nie powinny być przeznaczane do rozrodu i należy poddać je sterylizacji.
Obecnie dostępne jest badanie DNA służące do wykrycia delecji w genie COMMD 1, która jest przyczyną nieprawidłowego metabolizmu miedzi i jej odkładania w lizosomach hepatocytów. Badanie można wykonać już u kilkutygodniowych szczeniąt.
Leczenie postaci bezobjawowej i przewlekłej:
- Chelatory miedzi, powodujące wzrost jej wydalanie wraz z moczem:
- D-penicylamina (Cuprenil tabletki 250 mg) 10-15 mg/kg doustnie co 12 godzin na 30 minut przed posiłkiem. Najczęstszym skutkiem ubocznym są wymioty i jadłowstręt. Można je ograniczyć rozpoczynając leczenie od mniejszej dawki, zwiększając ją po tygodniu lub dzieląc dawkę na mniejsze i podawać je częściej.
- Trientine (10-15 mg/kg doustnie co 12 godzin na 30 minut przed posiłkiem) jest tak samo efektywnym chelatorem miedzi, który może być stosowany u psów, nie tolerujących D-penicylaminy.
- Środki zmniejszające absorpcję miedzi w jelitach, które mogą stanowić uzupełnienie leczenia środkami chelatującymi:
- Glukonian cynku 3 mg/kg dziennie doustnie w 3 dawkach podzielonych lub siarczan cynku 2 mg/kg dziennie doustnie w 3 dawkach podzielonych na pusty żołądek.
- Witaminy:
- witamina E, mająca działanie antyoksydacyjne i chroniące przed utlenianiem lipidów: 500 mg/dzień.
- Żywienie: dieta z ograniczoną zawartością miedzi. Nie usunie ona nadmiaru miedzi z wątroby, ale zapobiega dalszemu jej gromadzeniu i wywołaniu toksycznego zapalenia wątroby.
Leczenie postaci ostrej:
Ostra postać choroby wymaga natychmiastowego i intensywnego leczenia.
- Korekcja zaburzeń równowagi wodno-elektrolitowej i kwasowo-zasadowej:
- płynoterapia z zastosowaniem rozcieńczonego 1:1 (0,45%) roztworu NaCl lub płynu Ringera (należy unikać mleczanów, by nie doszło do konwersji anionów mleczanowych do dwuwęglanów),
- glukoza 10% (2 ml/kg m.c. dożylnie), następnie zmniejsza się jej stężenie do 2,5-5%,
- chlorek potasu (20-30 mEq/l roztworu do kroplówki) do momentu wyrównania równowagi wodno-elektrolitowej,
- witamina B kompleks (1 ml/l roztworu),
- przy objawach niedokrwistości hemolitycznej podaje się trietylotetraminę o właściwościach chelatujących.
Rokowanie jest uzależnione od postaci oraz stadium choroby. Przy postaci ostrej, piorunującej rokowanie jest złe. Przy postaci przewlekłej zadowalające, pod warunkiem, ze nie doszło do ciężkiego zwłóknienia i marskości wątroby.
Zapalenie wątroby na tle zatrucia miedzią u West Highland White Terrierów
U Westów pojawia się rodzinna hepatopatia związana z zatrzymaniem miedzi w hepatocytach. Przypisuje się jej tło genetyczne, jednak nie ma dokładnych informacji dotyczących sposobu dziedziczenia tej wady. Zawartość miedzi w wątrobie u chorych psów wynosi 450-3500 μg/g suchej masy tkanki wątrobowej, co jest wartością mniejszą niż ta, występująca u Bedlington Terrierów (ale większą niż u dobermanów). Cechą różniącą chorobę Westów od spichrzania miedzi u Bedlingtonów jest to, że koncentracja wątrobowej miedzi nie wzrasta wraz z wiekiem. Początkowo przebieg choroby jest bezobjawowy.
Następnie pojawiają się objawy, jak:
- brak łaknienia,
- wymioty,
- biegunki,
- w stanach zaawansowanych żółtaczka i wodobrzusze.
Choroba może ujawnić się w wieku poniżej 1 roku życia, a czynnikami sprzyjającymi są różne sytuacje stresowe, np.:
- wystawy,
- zmiana otoczenia,
- krycie itp.
W badaniu biochemicznym obserwuje się:
- wzrost aktywności ALT, AST i ALP w surowicy krwi,
- hiperbilirubinemię,
- wzrost stężenia kwasów żółciowych.
Rozpoznanie ustalane jest na podstawie objawów klinicznych, badania klinicznego i badań dodatkowych, a ostatecznym potwierdzeniem jest badanie histopatologiczne wycinka wątroby i pomiar zawartości miedzi w tkance wątrobowej. Leczenie jest podobne do tego, stosowanego u Bedlington Terrierów z niewielkim zastrzeżeniem: środki chelatujące podaje się, gdy zawartość miedzi w tkance przekracza 2000 μg/g suchej masy tkanki wątrobowej. W przeciwnym razie stosuje się preparaty cynkowe.
Rodzinna hepatopatia u Skye Terrierów
Najczęściej stwierdzana jest hepatopatia z łagodnym lub umiarkowanym okołowrotnym zapaleniem i okołocentralnym lub wewnątrzkanalikowym zastojem żółci i gromadzeniem się miedzi. W przypadku bardziej przewlekłej postaci choroby może dojść do powstawania guzków regeneracyjnych miąższu wątroby otoczonych beleczkami tkanki łącznej włóknistej. Stopień nagromadzenia miedzi odpowiada zaawansowaniu i czasowi trwania cholestazy, dlatego też sugeruje się, iż to właśnie zaburzone wydzielanie żółci predysponuje do gromadzenia miedzi. Rozpoznanie stawiane jest na podstawie badania histopatologicznego wycinka wątroby oraz pomiaru zawartości miedzi w tkance.
Leczenie opiera się na podawaniu:
- preparatów cynkowych,
- kolchicyny,
- kwasu ursodeoksycholowego,
- diety o odpowiednim składzie.
Przewlekłe zapalenie wątroby Dobermanów
Po raz pierwszy tę hepatopatię dobermanów stwierdzono w 1982 roku. U psów tej rasy występuje zapalenie wątroby podobne do idiopatycznego przewlekłego aktywnego zapalenia wątroby. Spichrzanie miedzi u dobermanów jest poznane w mniejszym stopniu niż odkładanie się miedzi w przebiegu hepatopatii u Bedlington Terrierów. U dobermanów występują bardziej zaawansowane cechy zastoju żółci w badaniu biochemicznym. Ponieważ główną drogę eliminacji miedzi jest jej wydzielanie z żółcią, dlatego też wzrost stężenia miedzi może być wytłumaczone zastojem żółci. Niemniej jednak nadmiar miedzi w wątrobie stwierdza się także u psów nie przejawiających cech cholestazy. Choroba najczęściej występuje u suk w wieku około 5 lat.
Początkowe objawy są nieswoiste:
- nadmierne pragnienie,
- wielomocz,
- utrata masy ciała,
- wodobrzusze,
- żółtaczka u psa,
- brak apetytu,
- apatia,
- wymioty,
- biegunka.
Przy zaawansowanej chorobie dochodzi do wzrostu aktywności enzymów wątrobowych (30-krotny wzrost ALT i ALP), hiperammonemi, bilirubinurii, hipoalbuminemii, zaburzeń krzepliwości krwi. Pojawić się mogą wybroczyny na błonach śluzowych, krwawienie z przewodu pokarmowego oraz objawy encefalopatii wątrobowej (neurologiczne). Rozpoznanie choroby stawia się na podstawie badania histopatologicznego oraz specjalnego barwienia bioptatu uzyskanego za pośrednictwem biopsji wątroby. Przy spichrzaniu miedzi przy hepatopatii dobermanów stężenie miedzi wynosi 450-3600 μg/g suchej masy tkanki wątrobowej. Niska koncentracja miedzi i jej nagromadzenie wokół żyły wrotnej wskazuje, że magazynowanie miedzi jest procesem wtórnym do cholestazy w przebiegu zapalenia wątroby, a nie przyczyną pierwotną (jak u Bedlington Terrierów).
Leczenie:
- glikokortykosteroidy – w niektórych przypadkach choroby oddziałują korzystnie i zalecane jest ich podawanie,
- kontrowersyjne jest podawanie środków chelatujących (jednak mogą one ograniczać spichrzanie miedzi),
- preparaty cynku, zmniejszające jelitowe wchłanianie miedzi,
- kwas ursodeoksycholowy (10-15 mg/kg dziennie). Zmniejsza wysycenie żółci cholesterolem i zwiększa jej zdolność do pozostawania w formie płynnej. Dzięki temu zapobiega formowaniu się kamieni żółciowych oraz prowadzi do ich powolnego rozpuszczania. Działa również immunomodulacyjnie.
- Płynoterapia w celu korekcji zaburzeń równowagi wodno-elektrolitowej i kwasowo-zasadowej.
- Sylimaryna wspomagająco w dawce 20-50 mg/kg dziennie. Działa pobudzająco na wydzielanie żółci, ma właściwości antyoksydacyjne, przeciwzwłóknieniowe i przeciwzapalne.
- Cynaryna 350 mg 1-2 razy dziennie ma podobne do sylimaryny właściwości,
- kwas tiazolidynowy 50-100 mg 2 razy dziennie przez 4 tygodnie – ma właściwości detoksykacyjne i regenerujące wątrobę.
- Suplementacja witamin (przy przewlekłej chorobie):
- witamina B1 100 mg 1-2 razy dziennie,
- witamina B12 1 mg co 14-28 dni,
- witamina E 10 j/kg dziennie,
- witamina K (przy krwotokach połączonych z zaleganiem żółci) 0,5-1 mg/kg dziennie domięśniowo lub podskórnie (uwaga na możliwość przedawkowania).
W przypadku późnego rozpoznania choroby rokowanie jest złe. Rozpoznanie we wczesnym stadium rokuje dobrze.
Przewlekłe zapalenie wątroby Cocker Spanieli
Choroba dotyczy angielskich i amerykańskich Cocker Spanieli. Bezpośrednią jej przyczyną jest defekt genetyczny powodujący odkładanie w wątrobie alfa-1 -antytrypsyny. Występuje u psów w średnim wieku, 2 razy częściej u samic niż u samców.
W przebiegu choroby wyróżnia się 3 formy:
- nieswoiste zapalenie wątroby,
- przewlekłe zapalenie wątroby,
- marskość wątroby.
Skryty i powolny rozwój objawów klinicznych początkowo nie wskazuje na przewlekłe zapalenie wątroby.
Najpierw pojawiają się objawy niespecyficzne, takie jak:
- utrata masy ciała,
- osłabienie,
- zwiększone pragnienie,
- zwiększone oddawanie moczu.
Następnie dochodzi do pojawienia się wodobrzusza oraz – rzadziej – objawów żółtaczki.
W badaniu biochemicznym surowicy krwi stwierdza się:
- wzrost aktywności enzymów wątrobowych (ALT, ALP i GGT),
- pojawia się hipoalbuminemia,
- wzrost stężenia kwasów żółciowych,
- wydłużenie czasu protrombinowego,
- obniżenie stężenia mocznika.
W badaniach obrazowych stwierdza się zmniejszenie wątroby (RTG) oraz rozsiane zmiany o zwiększonej echogeniczności (USG).
Rozpoznanie stawia się na podstawie objawów i badania klinicznego, predylekcji rasowej, zmian stwierdzanych w badaniach laboratoryjnych i obrazowych oraz badania histopatologicznego bioptatu wątroby.
Leczenie:
- glikokortykosteroidy – prednizolon 0,5 mg/kg m.c. doustnie do momentu poprawy stanu ogólnego, następnie ta sama dawka podawana co drugi dzień,
- leczenie wspomagające takie, jak w przypadku hepatopatii dobermanów.
Rokowanie jest ostrożne, zwierzęta z ta chorobą przeżywają średnio kilka miesięcy.
Przewlekłe zapalenie wątroby Labradorów
Nie jest jasne, jaka jest przyczyna hepatopatii labradorów. Według niektórych badaczy może mieć ona tło genetyczne (nie ustalono jednak, w jaki sposób jest dziedziczona), inni z kolei twierdzą, iż bezpośrednią przyczyną spichrzania miedzi w wątrobie jest pierwotne zapalenie wątroby i zastój żółci. Najczęściej dotyka samic w średnim i starszym wieku.
Objawy kliniczne obejmują głównie:
- apatię,
- wymioty,
- utratę masy ciała.
W badaniu biochemicznym surowicy stwierdza się podwyższenie aktywności enzymów wątrobowych:
- ALT, AST i ALP,
- hiperbilirubinemię,
- hipoalbuminemię.
Rozpoznanie hepatopatii stawia się na podstawie objawów i badania klinicznego, badań laboratoryjnych oraz badania histopatologicznego bioptatu wątroby.
Leczenie obejmuje:
- podawanie glikokortykosteroidów (prednizolon),
- podawanie środków chelatujących i preparatów cynku,
- terapię wspomagającą jak przy hepatopatii dobermanów.
Przewlekłe zapalenie wątroby u Dalmatyńczyków
W przebiegu tej choroby również dochodzi do uszkodzenia hepatocytów, spowodowanego przez nagromadzenie miedzi.
Objawy choroby są nieswoiste, początkowo pojawia się:
- brak łaknienia,
- ospałość,
- wymioty,
- biegunka.
W badaniach biochemicznych stwierdza się zwiększenie aktywności ALT (nawet 11-krotne) i nieznaczne zwiększenie aktywności ALP (chociaż obserwowano również 15-krotne zwiększenie ALP). U większości chorych psów stężenie miedzi przekracza 2000 μg/g suchej masy tkanki wątrobowej. Rozpoznanie stawia się na podstawie objawów oraz wyników badania klinicznego, badań laboratoryjnych oraz badania histopatologicznego bioptatu wątroby z oznaczeniem zawartości miedzi.
Leczenie:
- środki chelatujące miedź oraz związki cynku,
- leczenie wspomagające funkcje wątroby.
Rokowanie jest ostrożne do złego – większość psów zmarła w ciągu 90 dni od postawienia diagnozy.
Przewlekłe zapalenie wątroby wywołane podawaniem leków
Długotrwałe podawanie psom pewnych grup leków może doprowadzić do wystąpienia przewlekłych nieprawidłowości ze strony wątroby.
Wśród leków, mogących wywołać przewlekłe zapalenie wątroby wymienia się:
- leki zapobiegające dirofilariozie,
- leki stosowane w leczeniu kości i stawów,
- leki stosowane w zaburzeniach ośrodkowego układu nerwowego,
- leki stosowane w chorobach alergicznych,
- leki stosowane w zaburzeniach tła immunologicznego,
- leki stosowane w leczeniu przeciwnowotworowym.
Szczęśliwie, ogólna częstość występowania zaburzeń wątroby na tle tych leków nie jest duża i często wynikają one z genetycznej predyspozycji (zmiany w układach enzymatycznych biorących udział w metabolizmie leków). Sposobem stwierdzenia, ze reakcja ze strony wątroby jest spowodowana przez dany lek, jest jego odstawienie, a następnie ponowne wprowadzenie do terapii. Jeśli po wznowieniu leczenia tym środkiem pojawią się objawy wątrobowe, oznacza to, iż to właśnie ta substancja jest przyczyną zaburzeń. W sytuacji, gdy istnieje możliwość zastąpienia danego leku innymi środkami, nie przeprowadza się tego typu próby.
Leki zapobiegające dirofilariozie
Dietylkarbamazyna lub oksybendazol to leki, wchodzące w skład preparatów zapobiegających dirofilariozie u psów.
Przy ich stosowaniu obserwowano u psów wystąpienie choroby, objawiającej się:
- osłabieniem,
- brakiem łaknienia,
- zmniejszeniem masy ciała,
- wzmożonym pragnieniem,
- zwiększonym oddawaniem moczu,
- żółtaczką.
W badaniu biochemicznym surowicy krwi stwierdzano zmiany wskazujące na ostrą chorobę wątroby i dróg żółciowych. Objawy te pojawiały się w ciągu kilku tygodni od rozpoczęcia leczenia tymi środkami i ustępowały krótko po odstawieniu leku. W niektórych przypadkach stwierdzono zmiany świadczące o trwałym uszkodzeniu wątroby i dróg żółciowych u psa. Mogło to być spowodowane kontynuowaniem podawania leku pomimo obecności objawów klinicznych. Obecnie uszkodzenie wątroby wywołane przez te środki należy do rzadkości ze względu na dużą ostrożność w stosowaniu leków.
Leki przeciwdrgawkowe
Choroba wątroby najczęściej wywołana jest przez prymidon, stosowany osobno lub w połączeniu z innymi lekami. U psów, które otrzymują leki przeciwdrgawkowe często dochodzi do zwiększenia enzymów wątrobowych w surowicy (5-8 krotne zwiększenie aktywności ALP, 2-3 krotne zwiększenie aktywności ALT). Aktywność GGT w surowicy jest z reguły prawidłowa z wyjątkiem pacjentów z poważnym uszkodzeniem wątroby. U nielicznych psów (zwłaszcza u tych, u których opanowanie ataków drgawkowych jest trudne i wymagają oni wyższych dawek leków) może rozwinąć się poważne uszkodzenie wątroby, a nawet marskość. Przewlekłe podawanie fenobarbitalu powoduje podobne zmiany.
Glikokortykosteroidy
Długotrwałe podawanie glikokortykosteroidów powoduje przewlekłą chorobę wątroby. Często dochodzi do powiększenia narządu, a także zwiększenia aktywności enzymów wątrobowych w surowicy: nawet stukrotnego wzrostu ALP, 6-10 krotnego wzrostu GGT, 2-4 krotnego wzrost ALT (zwłaszcza przy podawaniu prednizonu). Nieznaczna dysfunkcja wątroby objawia się zwiększonym stężeniem kwasów żółciowych w surowicy przed posiłkiem (do 50-100 μmol/l), który stopniowo ustępuje po odstawieniu leków. Pomimo, iż wyniki badań biochemicznych mogą sugerować zastój żółci, nie stwierdza się jednak hiperbilirubinemii ani histopatologicznych cech cholestazy wewnątrzwątrobowej. Uszkodzenie wątroby wywołane przez glikokortykosteroidy rzadko jest na tyle poważne, by doprowadzić do niewydolności wątroby (choć zdarzają się też takie sytuacje).
Środki przeciwnowotworowe
Leki przeciwnowotworowe oraz immunosupresyjne stosowane u psów, takie jak metotreksat, azatiopryna, dakarbazyna czy arabinozyd cytozyny rzadko wywołują reakcję ze strony wątroby u psów. Lomustyna może cechować się działaniem hepatotoksycznym.
Przewlekłe zapalenie wątroby wywołane przez czynniki zakaźne
Przewlekłe zapalenie wątroby wywołane przez czynniki zakaźne jest rzadkim zjawiskiem. Ma podłoże wirusowe. Zmiany w wątrobie mogą pojawić się u psów zakażonych adenowirusem psim typu 1 (wywołującym zakaźne zapalenie wątroby). Uszkodzenie hepatocytów może także towarzyszyć zakażeniu Leptospira – wówczas pojawiają się wprawdzie kliniczne i biochemiczne oznaki uszkodzenia wątroby, jednak podstawowym zaburzeniem w przebiegu leptospirozy jest ostra niewydolność nerek.
Przewlekłe idiopatyczne zapalenie wątroby (hepatitis chronica idiopathica)
Jest to stan, który charakteryzuje się występowaniem chronicznego zapalenia w obrębie pola wrotnego zrazików wątrobowych oraz łagodnej martwicy hepatocytów, a także postępującego zwłóknienia wątroby. Przyczyna tych zaburzeń nie jest znana; brane są pod uwagę mechanizmy immunologiczne. Następstwem przewlekłego idiopatycznego zapalenia wątroby może być marskość wątroby. Schorzenie najczęściej rozpoznawane jest u psów w wieku 5-6 lat; częściej chorują samice.
Objawy kliniczne przewlekłego idiopatycznego zapalenia wątroby to:
- posmutnienie,
- utrata apetytu,
- zwiększone oddawanie moczu,
- zwiększone pragnienie,
- wodobrzusze,
- żółtaczka u psa,
- utrata masy ciała,
- wymioty.
Rozpoznanie:
- Badania laboratoryjne:
- wzrost aktywności ALT zwykle przekraczający 10-krotnie wartości prawidłowe,
- wzrost aktywności ALP zwykle przekraczający 5-krotnie wartości prawidłowe,
- wzrost stężenia kwasów żółciowych w surowicy,
- nieprawidłowe wartości testu BSP (badanie czynnościowe z bromosulfoftaleiną),
- hipoalbuminemia,
- hiperglobulinemia,
- płyn w jamie brzusznej o charakterze przesięku lub zmodyfikowanego przesięku.
- Badanie radiologiczne: zmniejszenie wymiarów wątroby.
- Badanie usg: zmiany echogeniczności, rozmyte ogniska zwłóknienia o wzmożonej echogeniczności.
Leczenie:
- leki immunosupresyjne:
- prednizolon 2 mg/kg do czasu remisji, następnie 0,5 mg/kg,
- azatiopryna 1-2 mg/kg co 2-gi dzień,
- ursodiol 15 mg/kg doustnie raz na dobę (syntetyczny kwas żółciowy),
- witamina E 400-600 j.m raz na dobę.
Ostra niewydolność wątroby
Jest to zespół zaburzeń, do których doszło na skutek upośledzonej czynności wszystkich funkcji wątroby, czyli metabolizmu, biosyntezy i wydzielania. Stan ten rozwija się, gdy zniszczeniu ulegnie 70-80% miąższu wątroby.
Czynniki etiologiczne
- Substancje hepatotoksyczne oraz leki, np.:
- sulfonamidy z trimetoprymem,
- karprofen,
- prymidon,
- mebendazol,
- ketokonazol,
- halotan.
- Czynniki zakaźne, wywołujące martwicę hepatocytów lub zapalenie wątroby, np.:
- adenowirus psi typu 1, wywołujący chorobę Rubartha,
- Leptospira spp., wywołująca leptospirozę,
- Babesia canis wywołująca babeszjozę.
- Choroby układowe i metaboliczne:
- ostre zapalenie trzustki,
- ostra hemoliza,
- posocznica i endotoksemia,
- zapalenie okrężnicy,
- zespół wykrzepiania wewnątrznaczyniowego (DIC).
- Urazy i niedotlenienie:
- urazy brzucha,
- przepuklina przeponowa z uwięźnięciem płata wątroby,
- skręt płata wątroby,
- wstrząs,
- spadek ciśnienia tętniczego,
- niedotlenienie w czasie zabiegu chirurgicznego.
Cechami charakterystycznymi ostrej niewydolności są:
- zaburzenia neurologiczne,
- zaburzenia psychiczne,
- zaburzenia wątrobowe.
W przebiegu ostrej niewydolności wątroby występują zaburzenia funkcji detoksykacyjnej wątroby, w wyniku czego substancje toksyczne nie są przetwarzane, np. przemiana amoniaku w mocznik. Substancje takie jak amoniak czy merkaptany działają toksycznie, uszkadzając tkankę mózgową i upośledzając krążenie mózgowe. Dochodzi również do upośledzenia inaktywacji hormonów i zwiększenia przepuszczalności bariery krew-mózg.
Objawy kliniczne ostrej niewydolności nerek:
- objawy choroby pierwotnej,
- nagła utrata apetytu lub pojawienie się spaczonego apetytu,
- przyspieszenie akcji serca i oddechów,
- obniżenie ciśnienia krwi,
- niepokój, wzmożona ruchliwość, ataksja, stany euforyczne, ataki padaczkowe, nadmierna agresywność,
- apatia, a w dalszej kolejności zaburzenia świadomości, możliwa ślepota i śpiączka,
- wymioty i biegunka,
- zwiększone pragnienie, zwiększone oddawanie moczu,
- żółtaczka.
Rozpoznawanie
W wywiadzie z opiekunem psa można uzyskać informacje o wcześniejszym spożywaniu leków o potencjalnym działaniu hepatotoksycznym, kontakcie z substancjami toksycznymi albo też o występowaniu choroby lub stanu patologicznego, które mogą być przyczyną niewydolności wątroby.
- Badanie kliniczne:
- obrzęk wątroby przy nieznacznie zwiększonej lub prawidłowej wielkości narządu (zaokrąglone brzegi, napięta torebka),
- objawy choroby pierwotnej, np.:
- gorączka – może wskazywać na infekcyjne tło zaburzeń,
- gorączka i objawy ostrego brzucha sugerują ostre zapalenie trzustki, zapalenie dróg żółciowych lub obrzęk wątroby,
- żółtaczka u psa i niedokrwistość mogą być objawami chorób przebiegających z hemolizą.
- Badania laboratoryjne:
- wzrost aktywności ALT (rozległe uszkodzenie hepatocytów) i AP (cholestaza),
- wzrost stężenia bilirubiny,
- wzrost stężenia kwasów żółciowych,
- hipoglikemia
- wzrost stężenia amoniaku w surowicy,
- hipoalbuminemia,
- spadek aktywności osoczowych czynników krzepnięcia,
- wzrost stężenia mocznika i kreatyniny (przy jednoczesnym wystosowaniu niewydolności nerek),
- leukocytoza (infekcyjne tło niewydolności wątroby, ostre zapalenie trzustki),
- wzrost aktywności amylazy i lipazy (ostre zapalenie trzustki).
- Badanie rentgenowskie:
- wątroba prawidłowej wielkości lub miernie powiększona,
- przy rozległej martwicy hepatocytów lub przewlekłej niewydolności zmniejszona,
- zmiany charakterystyczne dla schorzenia podstawowego.
- W badaniu histopatologicznym bioptatu wątroby obecne są zmiany nekrotyczne o charakterze ogniskowym i rozsianym (ostra niewydolność). Przy przewlekłej niewydolności wątroby zmiany nekrotyczne są rozmieszczone równomiernie.
Choroby dróg żółciowych
Choroby dróg żółciowych dzielą się na:
- Choroby pierwotne, wywodzące się z dróg żółciowych
- Choroby wtórne – czyli choroby innych narządów i układów, które wpływają na stan dróg żółciowych.
Wśród najczęstszych wtórnych chorób wymienia się zapalenie trzustki oraz posocznicę, niewywołaną chorobą wątroby i dróg żółciowych; Rzadko niektóre leki, np. sulfonamidy wywołują uszkodzenie dróg żółciowych u psa.
Choroby pierwotne dróg żółciowych
Do częstszych pierwotnych zaburzeń dotyczących dróg żółciowych zalicza się:
Pozawątrobową niedrożność dróg żółciowych
Do powszechniejszych przyczyn występowania pozawątrobowej niedrożności dróg żółciowych zalicza się:
- Procesy zapalne toczące się poza światłem dróg żółciowych. Mogą one wywoływać przejściową niedrożność wskutek nieznacznego obrzęku przewodu żółciowego lub też niedrożność trwałą, będącą efektem silnego stanu zapalnego dróg żółciowych i wtórnego zbliznowacenia.
- U psów stwierdza się także niedrożność wywołaną urazem dróg żółciowych, które – po wygojeniu – zwężają się w ciągu kilku tygodni.
- Przewód żółciowy wspólny może także ulec zamknięciu na skutek powstania przepukliny przeponowej, gdy wraz z wątrobą ulegnie przemieszczeniu do jamy klatki piersiowej.
- Zmiany powodujące ucisk na drogi żółciowe od zewnątrz, takie jak np. guzy nowotworowe trzustki, dróg żółciowych czy dwunastnicy są rzadkie, podobnie jak kamica żółciowa, która zdarza się wręcz sporadycznie.
- Do pozawątrobowej niedrożności dróg żółciowych może dojść, gdy proces chorobowy, toczący się na wysokości przewodu żółciowego wspólnego zaburza przepływ żółci do dwunastnicy.
Objawy kliniczne i laboratoryjne, takie jak bezżółciowy kał, zaburzenia krzepnięcia wywołane niedoborem witaminy K, oraz brak urobilinogenu w moczu (stwierdzany wielokrotnie) rozwijają się dopiero, gdy całkowita niedrożność trwa przez kilka tygodni. Jeśli nie doszło do całkowitej niedrożności, te zaburzenia się nie rozwijają.
Żółciowe zapalenie otrzewnej
Żółciowe zapalenie otrzewnej u psów rozwija się zwykle na skutek urazy jamy brzusznej, powodującego przerwanie przewodu żółciowego wspólnego (np. po wypadku komunikacyjnym, urazie penetrującym lub silnym uderzeniu w brzuch) lub gdy przerwaniu ulegnie objęty procesem chorobowym pęcherzyk żółciowy. Zdarza się także, że pęcherzyk żółciowy ulega uszkodzeniu w wyniku biopsji.
Początkowo objawy są nieswoiste, z czasem jednak rozwija się:
- żółtaczka,
- gorączka,
- wodobrzusze.
Niewielka ilość żółci może ulec samoistnemu wchłonięciu lub ograniczeniu poprzez otorbienie wewnątrz jamy otrzewnej. Jednak w większości przypadków sole kwasów żółciowych powodują drażnienie otrzewnej i przesiąkanie płynów. Gdy żółć (normalnie jałowa) wchodzi w kontakt z otrzewną, dochodzi do martwicy komórek i zmian w przepuszczalności otrzewnej, co sprzyja przedostawaniu się bakterii jelitowych ze światła jelit.
Jeśli wewnątrz jamy otrzewnej stężenie kwasów żółciowych jest duże, ulegają one połączeniu z białkiem, znajdującym się w wysięku i są wchłaniane do krwiobiegu. Wskutek tego dochodzi do hemolizy oraz martwicy wątroby i nerek. Dodatkowo oddziałują one toksycznie na układ krążenia, czego objawem jest bradykardia.
Nieleczone żółciowe zapalenie otrzewnej szybko doprowadza się śmierci. Jeśli związane jest ono z zakażeniem dróg żółciowych, objawy kliniczne rozwijają się bardzo szybko. Pacjenci z jałowym żółciowym zapaleniem otrzewnej przez tygodnie mogą prezentować tylko żółtaczkę i wodobrzusze. Żółciowe zapalenie otrzewnej u psa może doprowadzić do hipowolemii i posocznicy.
Torbiele śluzowe pęcherzyka żółciowego
Pęcherzyk śluzowaty to patologicznie rozszerzony pęcherzyk żółciowy, wewnątrz którego gromadzi się duża ilość śluzu. Jest on wyraźnie powiększony (jeśli nie dojdzie do jego pęknięcia), zawiera galaretowatą masę, zawierającą skrzepnięty śluz oraz zagęszczona żółć. Choroba dotyczy starszych psów (średnia wieku 9 lat), a rozpoznawana jest zwykle u raz małych i średnich, szczególnie u Owczarków Szetlandzkich i Cocker Spanieli.
Często dochodzi u nich do ostrej manifestacji choroby z takimi objawami, jak:
- wymioty,
- brak łaknienia,
- ospałość,
- nadmierne pragnienie,
- biegunka.
U około 25% pacjentów choroba przebiega bezobjawowo. Podczas badania klinicznego często stwierdza się silny ból w jamie brzusznej oraz żółtaczkę. Czasem dołącza gorączka oraz wzdęty brzuch. Zdarza się także, iż dochodzi do przerwania ciągłości pęcherzyka żółciowego. Uważa się, że zaburzenie to ma charakter wtórny do niedrożności przewodu pęcherzykowego. Usunięcie pęcherzyka żółciowego skutkuje całkowitym wyleczeniem.
Objawy kliniczne chorób dróg żółciowych (niezależnie od bezpośredniej przyczyny) obejmują:
- żółtaczkę,
- ostre lub przewlekłe wymioty,
- brak łaknienia,
- osłabienie,
- zmniejszenie masy ciała,
- w niektórych przypadkach bolesność w przedniej części jamy brzusznej.
Zmiany laboratoryjne
Najczęściej stwierdzane zmiany w wynikach badań laboratoryjnych w przebiegu wszystkich chorób dróg żółciowych to:
- hiperbilirubinemia,
- zwiększona aktywność ALP i GGT w surowicy,
- zwiększone stężenie kwasów żółciowych przed i po posiłku,
- zmiany w aktywności ALT.
Generalnie: im silniejszy zastój żółci, tym wyraźniejsze zmiany w wynikach badań laboratoryjnych.
Badanie rtg
W obrazie radiograficznym jamy brzusznej obserwowane są cechy powiększenia wątroby, a czasem także efekt masy w miejscu, gdzie znajduje się pęcherzyk żółciowy. Jeśli obserwowany jest cień gazu w okolicy pęcherzyka żółciowego lub dróg żółciowych, sugeruje się obecność zakażenia bakteriami produkującymi gaz. Kamienie żółciowe, jeśli nie zawierają wapnia, mogą być niewidoczne na zdjęciu rtg. U zwierząt z żółciowym zapaleniem otrzewnej w jamie brzusznej zwykle obecny jest płyn.
Badanie usg
Badanie usg jest cennym narzędziem diagnostycznym, pomocnym w różnicowaniu żółtaczki mechanicznej od czynnościowej. Obecność poszerzonych i poskręcanych wątrobowych przewodów żółciowych oraz przewodu żółciowego wspólnego, a także pęcherzyka żółciowego przemawia za pozawątrobową niedrożnością dróg żółciowych. Torbiel pęcherzyka żółciowego jest łatwo rozpoznawalna w badaniu usg: pęcherzyk przypomina w przekroju owoc kiwi.
Leczenie i rokowanie
Jeśli nie można jednoznacznie stwierdzić, czy żółtaczka u psa ma charakter mechaniczny, czy czynnościowy, zaleca się wykonanie zabiegu chirurgicznego (w celu uniknięcia opóźnienia w postawieniu rozpoznania). Zabieg chirurgiczny jest natomiast konieczny u psów z utrwaloną pozawątrobowa niedrożnością dróg żółciowych, żółciowym zapaleniem otrzewnej oraz torbielą pęcherzyka żółciowego.
Celem zabiegu chirurgicznego jest zlikwidowanie niedrożności, zniwelowanie przecieku żółci oraz przywrócenie jej prawidłowego przepływu.
- Przed zabiegiem wykonuje się ocenę stanu krzepnięcia oraz wyrównuje zaburzenia wodno-elektrolitowe. Przy zaburzeniach krzepnięcia podaje się witaminę K (1 mg/kg podskórnie co 24 godziny) przez 24-48 godzin przed i po zabiegu.
- Płyn z jamy otrzewnej poddaje się badaniu cytologicznemu oraz bakteriologicznemu.
- Jeśli zabieg chirurgiczny przy żółciowym zapaleniu otrzewnej może być odroczony, przeprowadza się płukanie jamy otrzewnej, aby usunąć drażniący płyn zawierający żółć. Płukanie jamy otrzewnej przeprowadza się także w trakcie zabiegu chirurgicznego.
- Podczas zabiegu pobiera się wycinek wątroby do badania histopatologicznego.
- W przypadku stwierdzenia obecności kamieni żółciowych albo pogrubienia i stanu zapalnego dróg żółciowych pobiera się próbkę żółci do badania cytologicznego oraz bakteriologicznego. Czasem konieczne jest także pobranie wycinka ściany pęcherzyka żółciowego.
- Natychmiast po pobraniu materiału do badań rozpoczyna się antybiotykoterapię:
- ampicylina lub amoksycylina (22 mg/kg dożylnie, podskórnie lub doustnie co 8 godzin),
- cefalosporyny I generacji (22 mg/kg dożylnie lub doustnie co 8 godzin),
- lub metronidazol (7,5-15 mg/kg co 8-12 godzin; przy zaawansowanej dysfunkcji wątroby i dróg żółciowych mniejsza dawka).
Rokowanie u pacjentów z pozawątrobową niedrożnością dróg żółciowych oraz żółciowym zapaleniem otrzewnej zależy od pierwotnej przyczyny. Jeśli można zlikwidować przyczynę bez interwencji chirurgicznej, rokowanie jest pomyślne do dobrego. Jeśli trzeba przeprowadzić skomplikowane techniki rekonstrukcyjne, rokowanie jest ostrożne (często dochodzi do infekcji bakteryjnych i innych powikłań).
Choroby wtórne dróg żółciowych
Pewne choroby układowe mogą doprowadzić do zajęcia wątroby. W większości przypadków objawy wątrobowe ustępują po wyeliminowaniu procesu pierwotnego.
Ostre zapalenie trzustki u psa
Ostre zapalenie trzustki oddziałuje na wątrobę na drodze kilku mechanizmów. Po pierwsze narządy te bezpośrednio sąsiadują ze sobą, toteż istnieje możliwość przeniesienia stanu zapalnego z trzustki na wątrobę. W przebiegu zapalenia trzustki aktywne enzymy trzustkowe dostają się do wspólnych dróg limfatycznych i powodują uszkodzenie i zapalenie wątroby. Ponieważ przewód żółciowy wspólny jest otoczony przez tkankę trzustki, dlatego też jej aktywne zapalenie może wywołać przejściową lub trwałą pozawątrobową niedrożność dróg żółciowych.
Sepsa u psa
W przebiegu posocznicy najczęściej izoluje się bakterie Gram-ujemne, ale możliwe są także zakażenia bakteriami Gram-dodatnimi, a także mieszane. Prawdopodobnie endotoksyna bakteryjna zaburza czynność układu odpowiedzialnego za wydzielanie żółci, nie wywołując jednocześnie widocznego uszkodzenia hepatocytów i dróg żółciowych. Stężenie bilirubiny w surowicy może przekraczać 30 mg/dl, stężenie kwasów żółciowych w surowicy na czczo jest podwyższone, a aktywność enzymów wątrobowych nieznacznie podwyższona – zwykle aktywność ALP jest zwiększona bardziej niż aktywność ALT. Leczenie wtórnych chorób dróg żółciowych opiera się na terapii choroby podstawowej, która doprowadziła do zaburzeń. Rzadko dochodzi do poważnych powikłań ze strony wątroby przy tych schorzeniach.
Podsumowanie
Niegdyś obecność żółtaczki u psa niezmiennie sygnalizowała śmiertelną chorobę. Obecnie jednak rokowanie może być korzystniejsze dla wielu chorych psów pod warunkiem jednak, że zostanie wprowadzone odpowiednie leczenie, które oparte będzie na dokładnych testach diagnostycznych. Prognozowanie co zdrowia i życia psa w dużej mierze zależy właśnie od przyczyny hiperbilirubinemii oraz skuteczności terapii. Odpowiednia dieta, terminowe podawanie zaleconych przez lekarza medycyny weterynaryjnej leków, zapewnienie spokoju oraz regularne monitorowanie stanu psa są czynnikami, które mogą zwiększyć szanse powodzenia w leczeniu żółtaczki u psa. Pamiętaj, by nie podawać żadnych leków, ani nie modyfikować leczenia swojego psa zaleconego przez lekarza medycyny weterynaryjnej, zwłaszcza leków przeciwbólowych, które mogą okazać się toksyczne dla już chorej wątroby.



Dzień dobry!
Od 3 dni mój pies nie chce nic jeść jest smutny, wymiotuje (rzadko) i ma krew w moczy.
Prosze o pomoc!
Dzień dobry.
Powinna się Pani jak najszybciej zgłosić do lekarza weterynarii. Mimo wprowadzenia kwarantanny, opisywane przez Panią objawy świadczą o bardzo dużej bolesności (bo wymiotować można także z bólu), krew w moczu może sugerować obecność kamieni albo jakiegoś urazu pęcherza. Proszę nie zwlekać z wizytą.
Katarzyna Hołownia-Olszak, lekarz weterynarii.